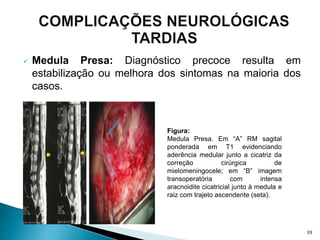
Malformação de Chiari tipo II, mielomeningocele e hidrocefalia são as complicações neurológicas mais comuns. O diagnóstico precoce por ultrassonografia na gestação e o fechamento cirúrgico imediato após o nascimento são fundamentais para melhor prognóstico. Hidrocefalia, infecção e deiscência da ferida são as complicações mais frequentes no período pós-operatório inicial.

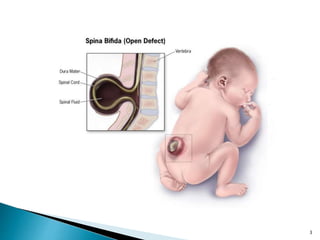
![ Malformação congênita da coluna vertebral [SNC]
Primeiras 4 semanas gestação
Falha no processo de neurulação primária
Defeito no fechamento do tubo neural [DFTN]
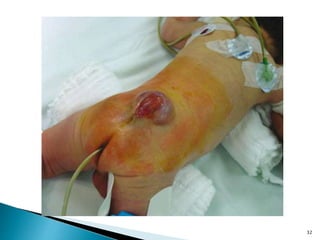
Porção caudal - espinha bífida aberta
Os revestimentos e os nervos da medula espinhal se
projetam através desse defeito
2](https://image.slidesharecdn.com/aulademielomeningocele-151018000443-lva1-app6892/85/Aula-de-mielomeningocele-2-320.jpg)


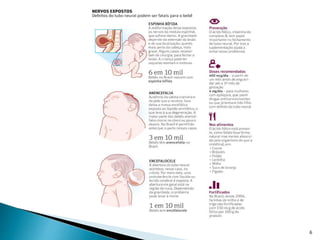
![ É a malformação mais frequente do DFTN
Incidência global: 0,1 a 10 casos/1000 nascidos vivos
Brasil é o 4º país com maior incidência de espinha
bífida [OMS]
7](https://image.slidesharecdn.com/aulademielomeningocele-151018000443-lva1-app6892/85/Aula-de-mielomeningocele-7-320.jpg)




















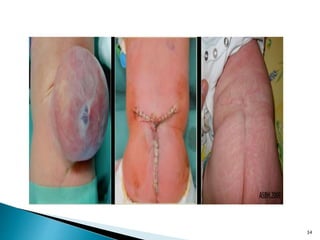
![ Fechamento da mielomeningocele deve ser precoce
Déficits neurológicos permanentes e irreversíveis em
sua maioria
Evitar risco progressivo de infecção [meningite,
ventriculite]
Reparo cirúrgico [24h]
30](https://image.slidesharecdn.com/aulademielomeningocele-151018000443-lva1-app6892/85/Aula-de-mielomeningocele-30-320.jpg)















![1. BIZZI, Jorge W. Junqueira; MACHADO, Alessandro.
Mielomeningocele: conceitos básicos e avanços recentes;
Meningomielocele: basic concepts and recent advances. J. bras.
neurocir, v. 23, n. 2, p. 138-151, 2012.
2. LEITE, Andréa Pinto et al. Uso e efetividade da papaína no
processo de cicatrização de feridas: uma revisão sistemática. Rev
Gaúcha Enferm.[Internet], v. 33, n. 3, p. 198-207, 2012.
3. HADDAD, MCL do; BRUSCHI, L. C.; MARTINS, E. A. P. Influência
do açúcar no processo de cicatrização de incisões cirúrgicas
infectadas. Rev. Latinoam. Enfermagem, v. 8, n. 1, p. 57-65, 2000.
4. GOLDMEIER, Sílvia. Comparaçäo dos triglicerídeos cadeia média
com ácidos graxos essenciais, com o polivinilpirrolidona-iodo no
tratamento das úlceras de decúbito em pacientes cardiopatas; The
use of CTM with essencial fatty acid in decubits ulcers of cardiac
patients. Rev. paul. enferm, v. 16, n. 1/3, p. 30-4, 1997.
5. CIPRIANO, Maria Aneuma Bastos; QUEIROZ, Maria Veraci
Oliveira. Cuidado com a criança portadora de mielomeningocele:
vivência da Famìlia. Revista da Rede de Enfermagem do Nordeste-
Rev Rene, v. 9, n. 4, 2012.
6. SALOMÃO, J. FRANCISCO et al. Malformação de Chiari tipo II
sintomática.Arq Neuropsiquiatr, v. 56, n. 1, p. 98-106, 1998.
49](https://image.slidesharecdn.com/aulademielomeningocele-151018000443-lva1-app6892/85/Aula-de-mielomeningocele-49-320.jpg)