Displasia Broncopulmonar: Tratamento e Fatores de Risco
- 2. Displasia Broncopulmonar DEFINICÃO – HISTÓRICO • 1967 Northway - sequela final do distrés respiratorio do reciém nascido tratado com ventilacião mecánica. • 1975 Kraus et al. - introduziram o termo insuficiencia respiratoria crónica da prematuridade • 1979 Bancalari - antecedente de doença aguda ao nascer, com uso de VM nos primeros días e a necesidade de oxigenio ao mes de vida posnatal, junto com alterações radiológicas • 1988 Shennan - necesidade de oxigeno com 36 semanas de idade posmenstrual definia melhor clínicamente a DBP
- 3. 2000 NICHD – CONSENSO (publicado 2001) A DBP deve ser considerada em neonatos dependentes de oxigênio em concentrações acima de 21% por um período maior ou igual a 28 dias. De acordo com a idade gestacional ao nascimento, o paciente deve ser submetido a reavaliação e a determinação da gravidade
- 5. “NOVA” Displasia Broncopulmonar DBP clásica: sequela MH, em um prematuro + VM e O2 Northway (1967). Inflamação, atelectasias, enfisema, fibrose. Nova DBP : prematuro que nasce no período canalicular y desenvolve seu pulmão fora do útero. Diminuição na alveolização e angiogénesis Corticoide materno Surfactante Ventilação mais gentil Avanços tecnológicos Ped Aller Inmunol and pulmonol, 2011
- 7. DBP clássica Dano difuso da vía aérea, hipertrofia da musculatura lisa, intensa inflamação e fibrose DBP Nova Alteração da vascularização e alveolização em etapas precoces do desenvolvimento pulmonar. Menos inflamação e menos fibrose.
- 9. • A maioria é formada por prematuros extremos, e 75% tem peso de nascimento abaixo de 1.000 g . • O risco aumenta inversamente com o peso de nascimento, sendo de 85% em prematuros de peso entre 500 e 699 g e de 5% naqueles acima de 1.500 g • ¼ de los RN < 1500 g apresentam DBP J Pediatr 1995; 126:605-610 Stroutup, Pediatrics 2010
- 10. 9500 lactantes com DBP categorizados em graus de severidade segundo NIH. O grupo de maior risco são os menores de 25 sem. Jobe, Curr Opin Ped, 2011
- 11. Displasia Broncopulmonar Epidemiología (Brasil) INCIDÊNCIA DE DISPLASIA BRONCOPULMONAR E FATORES ASSOCIADOS EM UMA UTI NEONATAL DO SUL DO PAÍS ADRIANA FIGUEIRÓ DA SILVA ODA e col. HOSPITAL DA CRIANÇA CONCEIÇÃO Em < 34 semanas que internaram no período de 01 de janeiro de 2011 a 31 de dezembro de 2012 prevalencia foi de 18,6%. Em um estudo em tres maternidades no Rio de Janeiro, encontrou-se uma prevalencia de 18% Barreto, P. Broncodisplasia Pulmonar- Incidencia em tres maternidades do Rio de Janeiro. Pediatria Atual, v.14, n.6, p. 52-58, 2001. Cunha et al. (UNICAMP) encontraram uma incidência de DBP de 26,6% na avaliação de 124 crianças com peso de nascimento abaixo de 1.500 g que sobreviveram aos 28 dias de vida entre os anos de 2000 e 2002
- 12. FATORES DE RISCO PARA DBP
- 13. Displasia Broncopulmonar ANTES DE NACER - SUSCEPTIBILIDADE GENÉTICA Polimorfismos de genes modificadores: Relacionados com asma Codificação de factores de crecimiento e citoquinas inflamatorias Proteínas do surfactante (ABCA3, y la B) Ped Aller Inmunol and pulmonol, 2011
- 14. ANTES DE NASCER Fatores in útero Esteroides antenatais: diminuem o risco de distrés respiratório, mais não modificam o risco de DBP. Restrição de crescimento fetal Coriammionitis: favorece a aparição de DBP, por aumento de citoquinas a nivel pulmonar; menor resposta a surfactante, más VM E DBP. Colonización con UREAPLASMA Tabagismo materno Ped Aller Inmunol and pulmonol, 2011 Been J Ped 2010 J Pediatr 2009;154.39-53
- 15. AO NASCIMENTO -Sexo masculino -Baixa idade gestacional (prematuridade) -Baixo peso
- 16. Displasia Broncopulmonar DEPOIS DE NASCER - Altas concentrações de Oxigeno - VM -Sobrecarga de líquidos -Persistencia do ductus arterioso - Sepse/Infecções –Epigenética
- 17. Displasia Broncopulmonar DEPOIS DE NASCER Hiperoxia: a nivel pulmonar Formação de radicales livres: oxidação Desencadenha resposta inflamatoria Mecanismo epigenético
- 19. Depois de nascer DANO PULMONAR MECANISMO DE DANO PULMONAR BIOTRAUMA – EFEITOS ADVERSOS DO OXIGENIO, INFLAMAÇÃO E INFECÇÃO DO PULMÃO VOLUTRAUMA – DANO RELACIONADO A SOBREDISTENÇÃO E ESTREITAMENTO DAS UNIDADES DO PULMÃO, DEVIDO AO VC EXCESIVO ATELECTOTRAUMA – DANO CAUSADO POR VC INSUFICIENTE E PEEP INSUFICIENTE RHEOTRAUMA – DANO CAUSADO POR FLUXO INAPROPIADO (PEEP INADIVERTIDO, TURBULENCIA, SOBREDISTENÇÃO, AUMENTO DO TRABALHO RESPIRATORIO) Semin Fetal Neonatal Med 2009;14:374-82
- 20. Displasia Broncopulmonar Leito vascular hipoplásico e irregularmente distribuido Redução na alveolização DBP Hiperoxia Corioammionitis Ureaplasma Disminução do VEGF Pulmão em fase canalicular Volutrauma Aumento citoquinas e fatores inflamatorios Disminução do Fator de crescimiento fibroblástico Ductus Faltam antioxidantes Fatores genéticos Tabagismo Preeclampsia
- 21. DISPLASIA BRONCOPULMONAR QUADRO CLÍNICO - Esforço respiratório - Taquipnéia - Ausculta pulmonar: sibilancia recorrente, estertores e roncos - Hipoxemia/Hipercapnia - Deformidade torácica
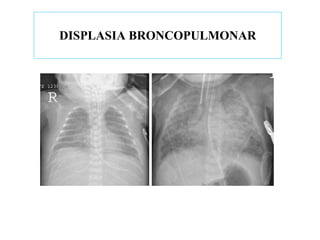
- 22. - Hiperinsuflação pulmonar com espessamento brônquico - Atelectasias - Traves opacas de fibrose - Cistos - Enfisema intersticial - Tronco da artéria pulmonar evidente - Aumento da área cardíaca QUADRO RADIOLÓGICO
- 23. FATORES PROTETORES DA DBP - Resucitação com a menor concentração de O2 possivel. - Estrategias ventilatorias: ventilação controlada por volume e alta frequencia oscilatoria. - Surfactante precoz, extubação e ventilação CPAP. - Esteroides postnatais: melhor hidrocortisona que dexametasona. - Macrólidos: azitromicina e claritromicina por seu papel antiinflamatorio. Em estudo. - Antioxidantes: vitamina E, peróxido dismutasa. - Citrato de cafeína. - Vitamina A.
- 24. TRATAMENTO
- 25. Displasia Broncopulmonar USO DO OXIGENIO - Evitar hipoxemia e exposição ao excesso de oxigênio (GRAU 1B) - Oximetria de pulso para manter SpO2 em um intervalo alvo. Reanimar saturando mais 90% O2 leva > VM e DBP. Se sugere reanimar com 30 a 50% Fio2, com o objetivo de alcançar saturacões de 75% nos 1ros 5 min e 85% nos 10 min. Saturar entre 85 y 89% até as 36 sem implicó < ROP e DBP e > mortalidad que saturar 91 a 95% Vento, Pediatrics 2010 Carlo, NEJM, 2010
- 26. ESTRATÉGIAS VM - Evitar volutrauma/atelectrauma com baixos volumes correntes: 4 - 6ml/kg (GRAU 1B) - PEEP - 5 a 7 cm H2O para minimizar atelectasia e reduzir o risco de edema pulmonar (GRAU 2C). - Hipercapnia permissiva - PCO2 entre 55 e 65 mmHg, enquanto pH permanece na faixa normal (ie, 7,30-7,40) (GRAU 2C). - Monitoramento com gases sanguíneos e Rx de torax são usado para garantir a ventilação adequada.
- 27. CORTICOIDES SISTÉMICOS -Recomendamos não usar a terapia de glicocorticóides sistêmica de rotina (GRAU 1B). -Reservamo-nos este tratamento a quadros com doença mais grave que não podem ser retirados da ventilação máxima e do suporte de oxigênio. Grier y Halliday, calculou que por cada 100 RN que recebem corticoides em forma precoz, a DBP se pode prevenir em 10, a expensas de 6 rn con hemorragia gastrointestinal, 12 com parálisis cerebral e 14 com exame neurológico anormal durante seu seguimento. Cochrane 2012 Curr Op Ped, 2011
- 28. CORTICOIDES INHALADOS - Não se evidencia beneficios. Se pode utilizar a curto prazo apenas em pacientes dependentes de ventilação que necessitam de oxigênio elevado e que têm sinais de obstrução das vias aéreas ou doença reativa das vias aéreas. A AAP não recomenda sua administração em prematuros con risco de DBP Cochrane 2008 Cochrane 2012 Curr Op Ped, 2011
- 29. DIURÉTICOS -Sugerimos não utilizar a terapia diurética crônica em todos os pacientes com DBP (GRAU 2C). -Reservamo-nos a terapia diurética crônica em pacientes que permanecem ventilador dependente, apesar da restrição de líquidos. Nesses pacientes, recomendamos que comece com uma tiazida, em vez de um diurético de alça por causa do aumento do risco de complicações associadas com diuréticos de alça (GRAU 1C). -Usamos diuréticos de alça (por exemplo, furosemida) intermitentemente em episódios de descompensação pulmonar agudo e durante transfusões de sangue, e em uma base de longo prazo em pacientes dependentes de ventilação que não respondem a restrição de líquidos e diuréticos.
- 30. NUTRIÇÃO -Recomendamos o uso de leite humano com aditivo adicionado sempre que possível por causa dos benefícios intrínsecos de leite humano (GRAU 1B) -Sugerimos restrição de líquidos modesto de 140 a 150 ml / kg por dia (Grau 2C) - Aporte calórico adequado: 140 a 180 cal/K, 45% HC, aportar Lípidos em forma de TCM.
- 31. BRONCODILATADORES -Recomendamos não usar administração rotineira de broncodilatadores (GRAU 1B) -Broncodilatadores são reservados para episódios de descompensação pulmonar agudo devido à reatividade das vias aéreas grave.
- 32. AVALIAR AS COMPLICAÇÕES: monitoramento para a hipertensão arterial pulmonar, hipertensão arterial sistêmica, hipertrofia ventricular esquerda, e do desenvolvimento neurológico, visual e deficiência auditiva. Tratamento del RGE e descartar aspiração. Evitar infecciones 2 1ros anos de vida: Palivizumab: menores de 2 años com DBP em tto dentro dos 6 meses previos a estação do VRS (AAP) Vacinas (antipneumococica e Influenza) Aislamento (não creche) e lavado de mãos Proibir tabagismo Atenção preferencial ASSISTÊNCIA POR UMA EQUIPE MULTIDISCIPLINAR para assegurar a coordenação dos cuidados, um ambiente que promove o conforto do paciente e vínculo parental. TRATAMENTOS GERAIS
- 33. ENZIMAS ANTIOXIDANTES INTRATRAQUEALES: disminuiem a inflamação de O2 e VM e disminui os episodios de BO no 1er ano de vida. INJEÇÃO INTRATRAQUEAL DE CÉLULAS MADRE: tem bons resultados em animais. Não se connhece os efeitos a longo prazo. Curr Op Ped, 2011 TRATAMENTOS PROMISORIOS
- 34. - Saturação > ou = 90% (Após a alta, a saturação de oxigênio deve ser medida por pelo menos seis a oito horas a cada uma a duas semanas (acordado, dormindo, e alimentação) - Avaliar necessidade de oxigênio suplementar. Ver equipamentos necessários para atendimento domiciliar e apoio de enfermagem, se necessário. - Ganho de peso satisfatório - Ausência de apnéia - Nenhuma modificação nas medicações na última semana - Pais capacitados a reconhecer sinais de piora CRITÉRIOS DE ALTA
- 35. Displasia Broncopulmonar EPIcure Arch Dis Child, 2008 Estudo EPIcure: seguimento de uma coorte de prematuros de 20 a 25 sem em 1995, durante 10 meses na Inglaterra. EVOLUÇÃO A LONGO PRAZO
- 36. EPIcure Arch Dis Child, 2008 Mediana de uso de O2 luego de las 40 sem 2,5 meses. P75 8,5 meses Somente 2 recebiam O2 aos 2,5 anos, parte do día. 3 traqueostomía.
- 37. Displasia Broncopulmonar EPIcure AJRCCM, 2011 Espirometría pre y post broncodilatador aos 11 anos: 182 RN prematuros extremos y 161 RN término pareados (< 25 sem) 71% (108) DBP Evolução a longo prazo 56% dos PE tinham espirometrias anormais 27% tinham rta sig ao B2 25% tinham diagnostico de asma (o dobro dos RNT)
- 38. PULMONAR - Maior morbidade nos primeiros 2 anos - 50% RN extremo baixo peso tem episódios recorrentes de sibilância e 33% persistem na fase pré-escolar - Taxa de readmissão hospitalar no 1º ano de vida é de 49% (Smith,2004) - Infecção do trato respiratório inferior viral - 36% DISPLASIA BRONCOPULMONAR SEGUIMENTO
- 39. PULMONAR - Capacidade residual funcional normaliza-se entre 12 e 24 meses - Volume residual normaliza-se entre os 8 e 10 anos - Crescimento pulmonar até os 8 anos - Dependência de O2 reverte-se na maioria CARDIOVASCULAR - Hipertrofia ventricular direita: 50% dos escolares DISPLASIA BRONCOPULMONAR SEGUIMENTO
- 40. CRESCIMENTO - Déficit de peso e estatura DESENVOLVIMENTO - Alterações neurológicas: até 60% aos 24 meses - Acompanhamento multidisciplinar DISPLASIA BRONCOPULMONAR SEGUIMENTO
Notas do Editor
- Una corta exposición al O2 en los premas muy pequeños puede desencadenar una rta inflamatoria que termina en DBP
- 17% de los que no tenían O2 a los 14 días hacen DBP y 33% de los que estaban con Fio2 de 49% y 87% con VM no hicieron DBP
- La vía aérea y lecho vascular se desarrollan como un feed back continuo. Factor de crecimiento endotelial vascular (VEGF)
- Una corta exposición al O2 en los premas muy pequeños puede desencadenar una rta inflamatoria que termina en DBP
- como por ejemplo el a folico interviniendo en la prevención de malformaciones congenitas y mielomeningocele en vez de VM y evitar TET, solo en un estudio, los nuevos no muetran diferencia entre CIPAP o VM más surfactante.
- En el SDR, el aumento de líquido en espacio alveolar e intersticico disminuye el intercambio gaseoso y la compliance pulmonar. Se necesitan más estudios que evalúen la mortalidad, días de 02 y VM, evolución a largo plazo y estadía hospitalaria Cuando la DBP no va bien se puede usar, pero ponerse una meta de evaluación y vigilar electrolitos y función renal.
- En el SDR, el aumento de líquido en espacio alveolar e intersticico disnuye el intercambio gaseoso y la compliance pulmonar. Se necesitan más estudios que evalúen la mortalidad, días de 02 y VM, evolución a largo plazo y estadía hospitalaria Cuando la DBP no va bien se puede usar, pero ponerse una meta de evaluación y vigilar electrolitos y función renal.
- como por ejemplo el a folico interviniendo en la prevención de malformaciones congenitas y mielomeningocele en vez de VM y evitar TET, solo en un estudio, los nuevos no muetran diferencia entre CIPAP o VM más surfactante.