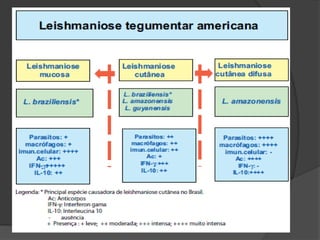
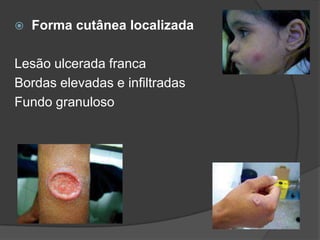
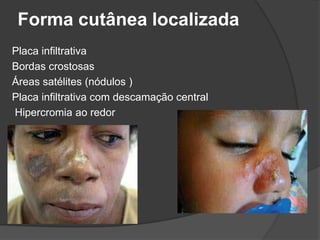
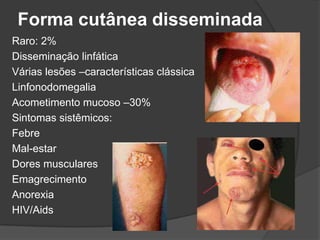
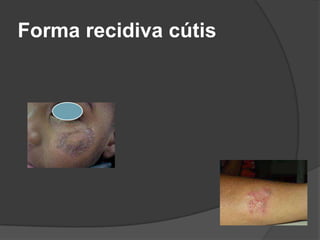
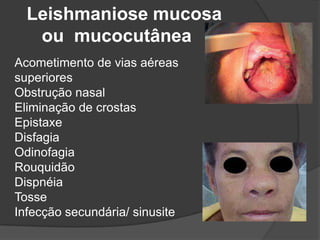
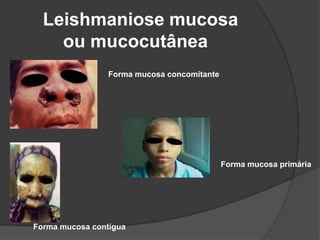
O documento discute tratamentos para a leishmaniose cutânea americana, comparando tratamento tópico local versus sistêmico. 23 de 25 pacientes tratados apenas com terapia tópica foram curados, mostrando que essa abordagem é eficaz para infecções causadas por L. major e L. mexicana. Entretanto, tratamento sistêmico ainda é necessário para pacientes infectados por L. brasiliensis ou que não respondem ao tratamento local.









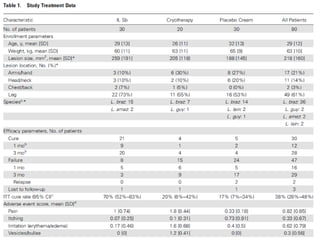
![For the IL Sb group, the mean total amount of Sb
administered was 503 mg (SD, 372 mg).
There was no statistical difference in the amounts for
the 21 cures (453 mg [SD, 278 mg]) vs the amounts for
the 9 noncures (618 mg [SD, 535 mg]; P = .61).
The mean weight of the IL Sb patients was 65 kg. if
had the patients been treated with the standard course
of antimony at 20 mg/kg/day for 20 days, the patients
would have received a mean dose of 26 000 mg.
The intralesionally administered dose was therefore
2% of the dose that would have been administered
intramuscularly. Menor risco de toxicidade.](https://image.slidesharecdn.com/tratamentotpicodelta-140421190832-phpapp01/85/Tratamento-topico-de-lta-17-320.jpg)


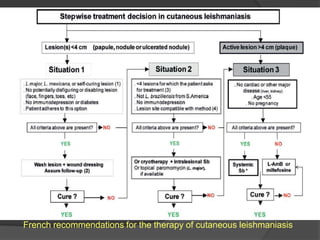

![The only important modification between 2006
and 2011 was the removal of oral
fluconazole as a first-line option for the
treatment of Leishmania major CL (at end
2006), when results obtained in French
travelers [17] did not confirm the previous
encouraging results in L. major CL from Saudi
Arabia.](https://image.slidesharecdn.com/tratamentotpicodelta-140421190832-phpapp01/85/Tratamento-topico-de-lta-23-320.jpg)
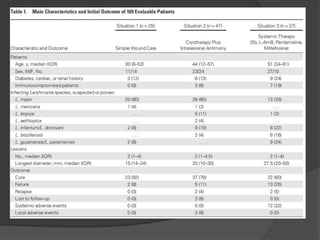
![26 excluidos por ter sido tratados sem seguir as recomendações;
14 receberam Fluconazol oral;
6 Perderam o seguimento durante o estudo.
23(92%) de 25 pactes: que receberam tto tópico obtiveram a cura: nenhum
imunodepremido, eram infectados por L. major or Leishmania mexicana
(84%;
47 pactes que receberam Cryo + IlSb 37 (79%): curados. Infectados L.
major ou L. mexicana (29 patients [62%]), ou com outra espécie do velho
mundo: Leishmania tropica, Leishmania aethiopica, or L. infantum.
Conclusão:
1- LC do velho mundo pode ser abordada com tratamento escalonado:
Observação/placebo, Tratamento local e se necessário tratamento
sistêmico.
2- Este estudo não pode ser aplicado a L. brasiliensis.](https://image.slidesharecdn.com/tratamentotpicodelta-140421190832-phpapp01/85/Tratamento-topico-de-lta-25-320.jpg)






