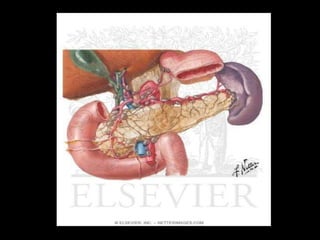
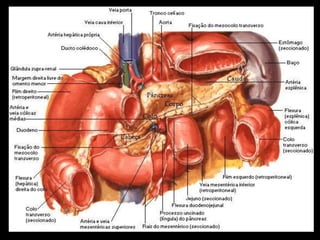
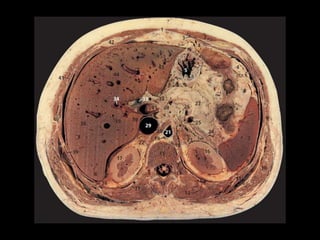
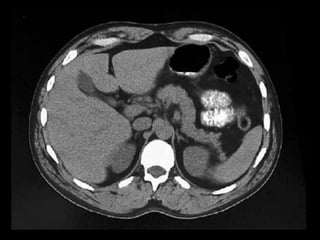
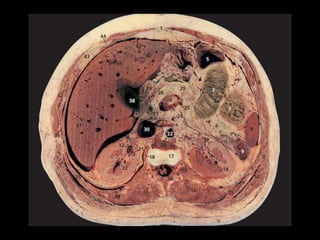
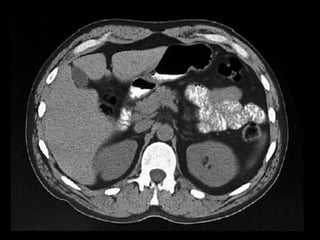
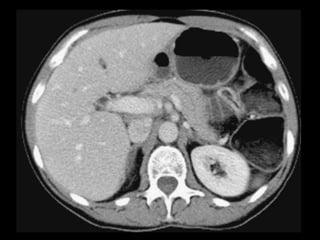
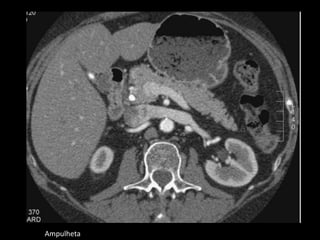
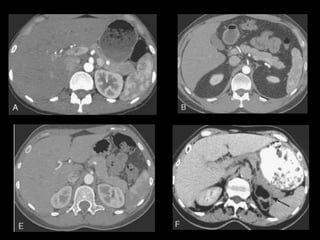
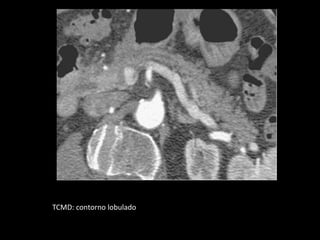
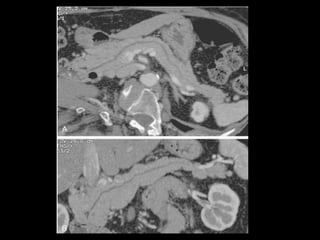
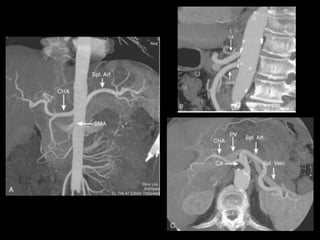
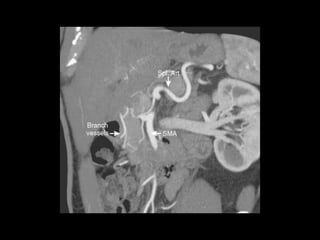
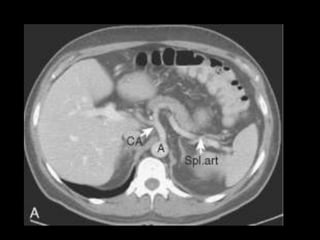
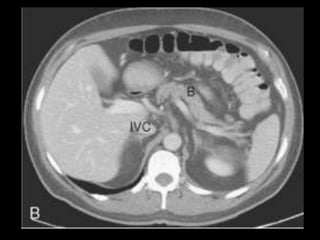
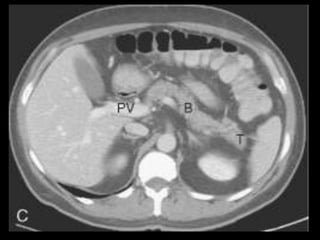
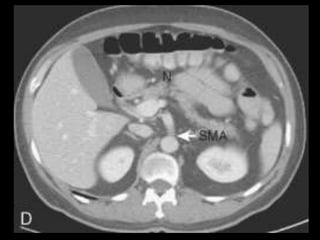
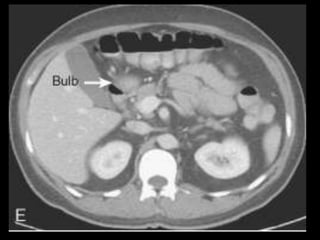
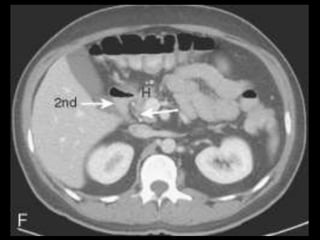
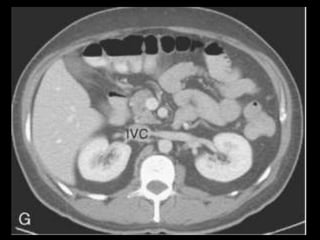
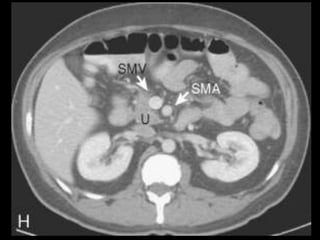
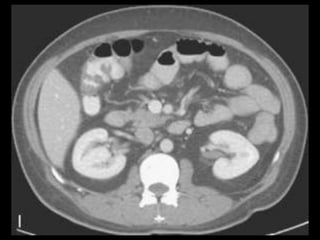
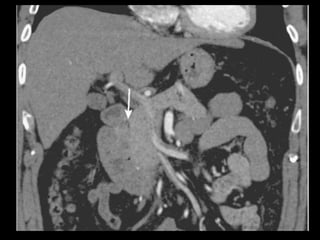
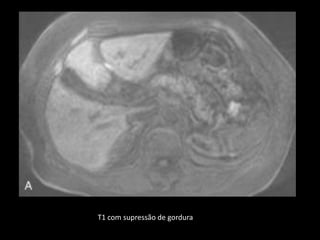
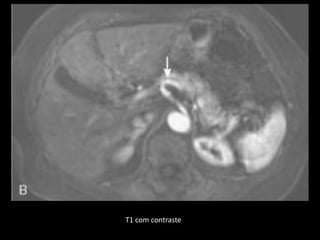
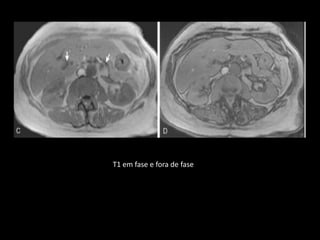
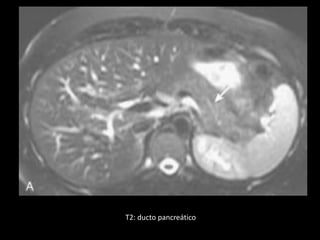
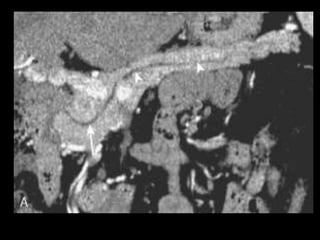
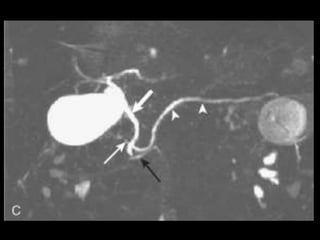
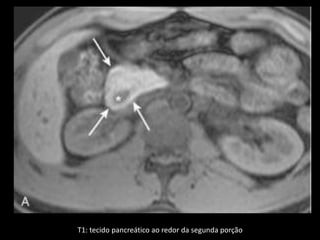
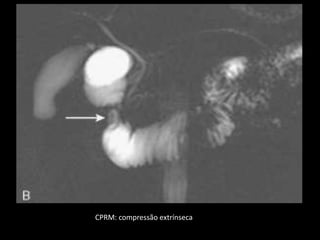
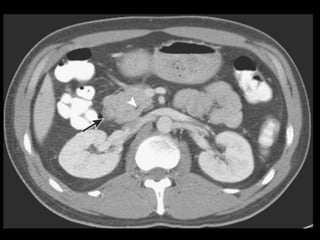
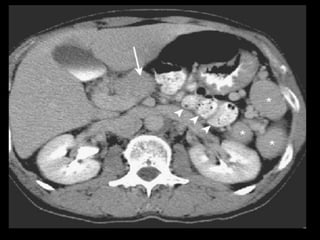
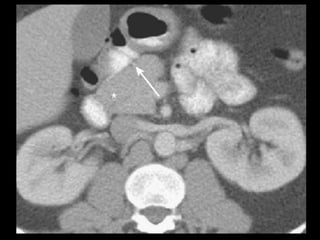
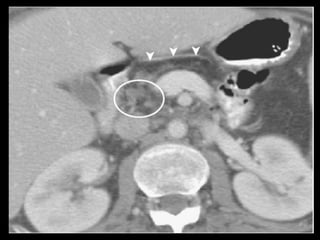
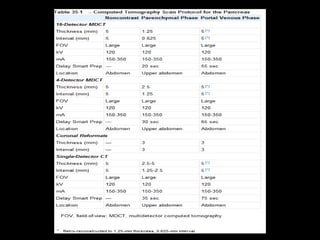
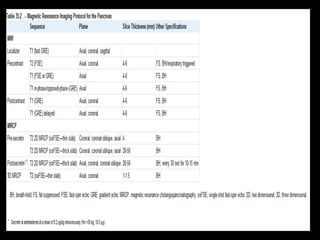
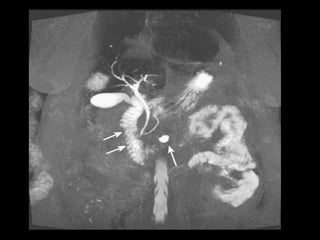
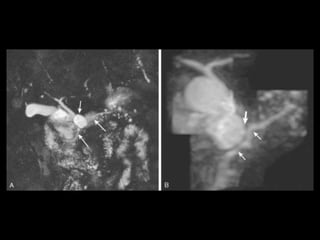
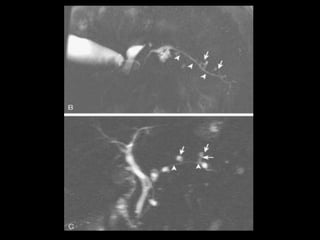
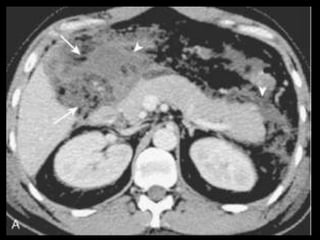
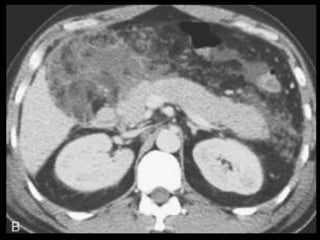
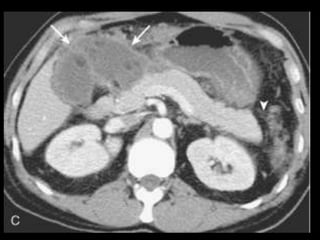
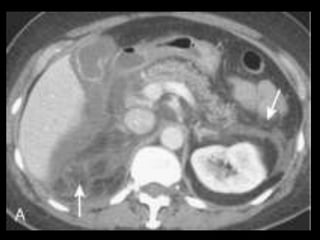
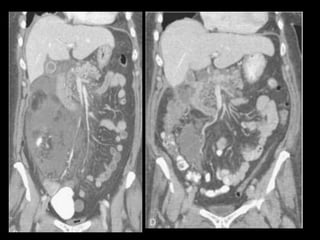
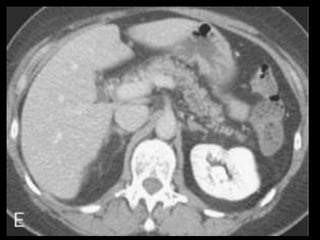
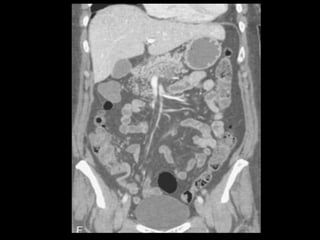
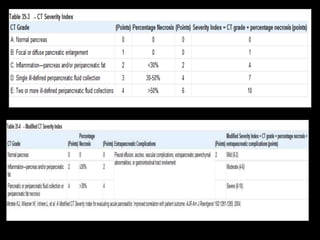
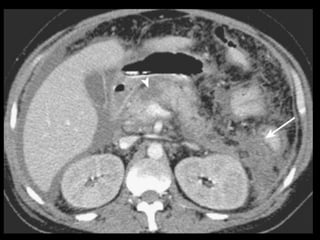
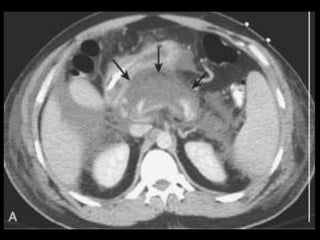
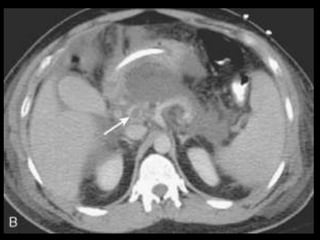
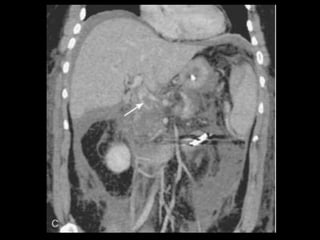
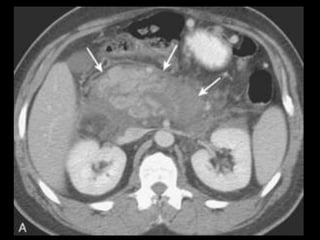
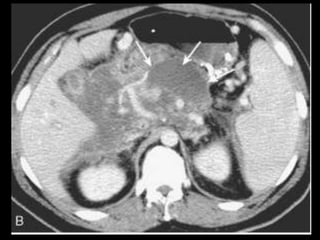
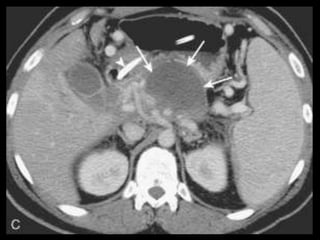
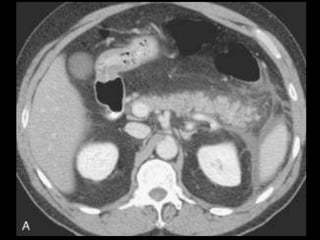
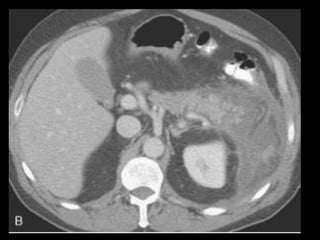
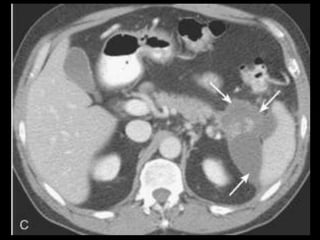
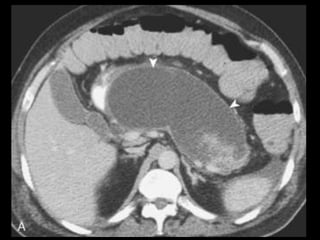
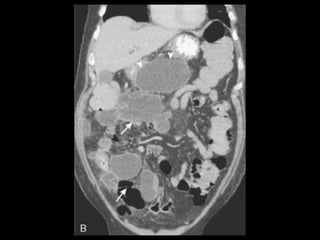
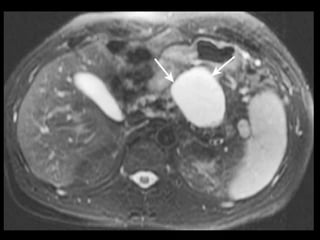
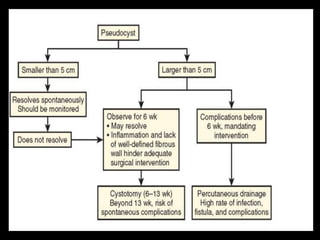
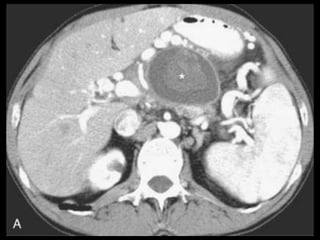
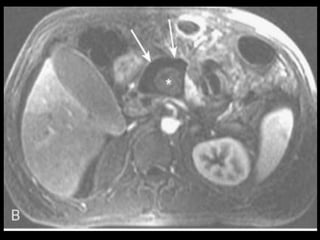
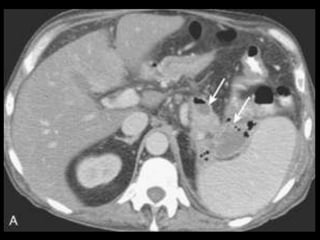
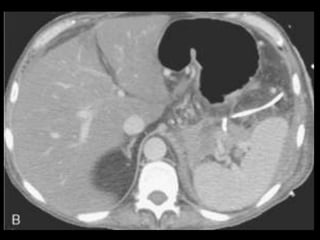
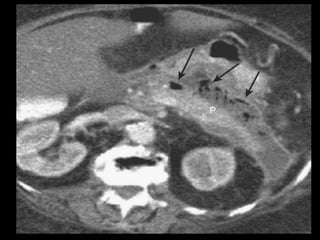
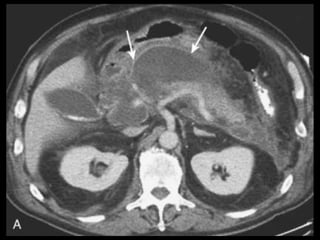
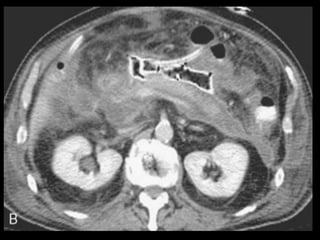
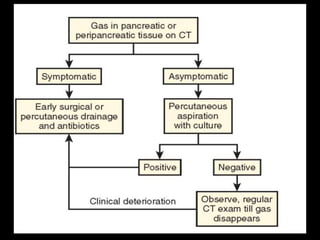
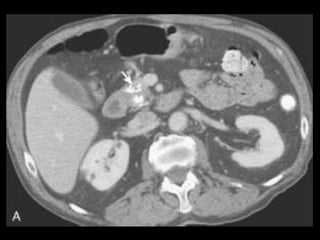
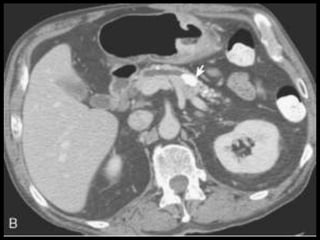
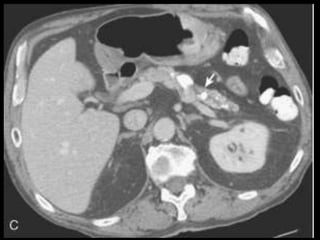
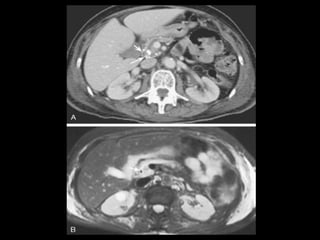
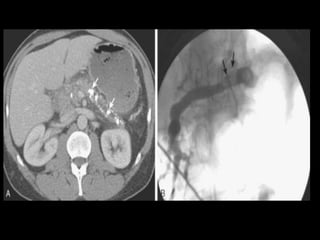
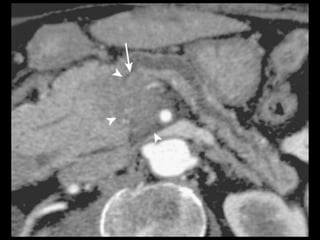
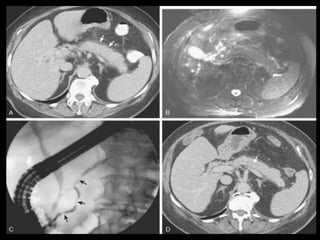
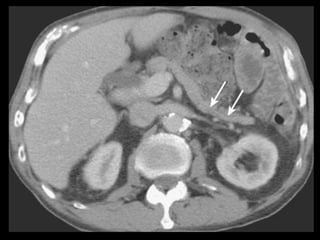
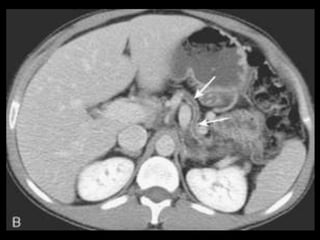
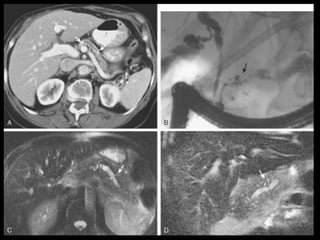
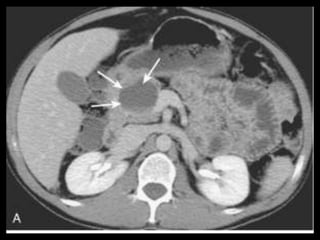
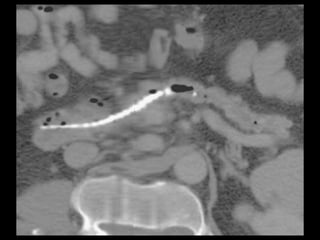
O documento resume informações sobre a anatomia, fisiologia e possíveis anomalias do pâncreas. É descrito que o pâncreas mede aproximadamente 15 cm de comprimento e possui cabeça, colo, corpo e cauda. Algumas variações anatômicas como pâncreas bífido e anular também são mencionadas.