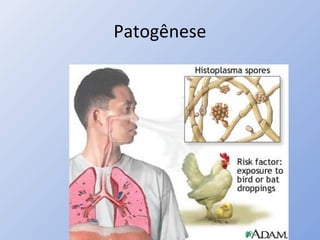
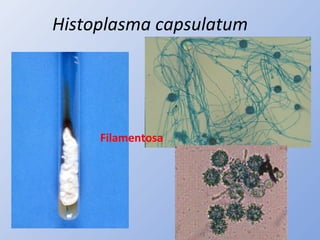
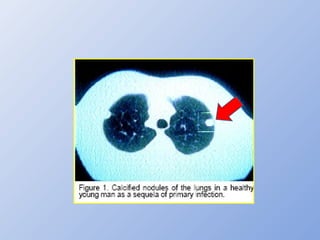
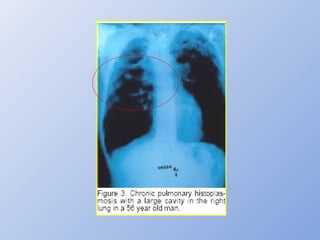
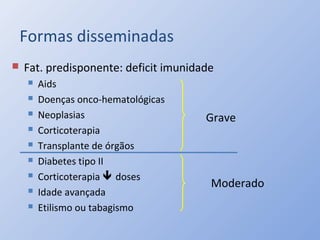
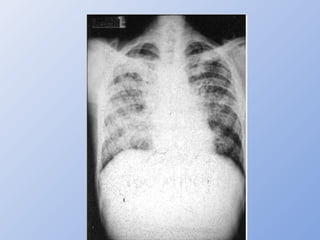
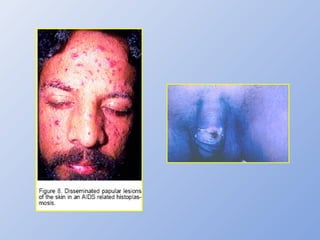
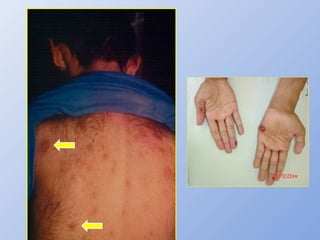
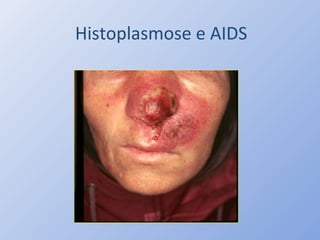
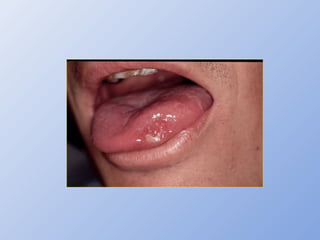
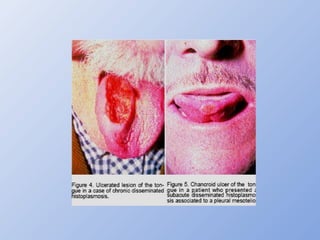
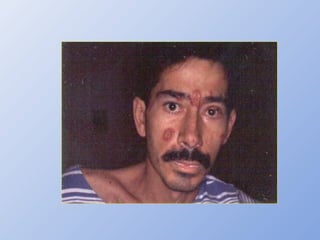
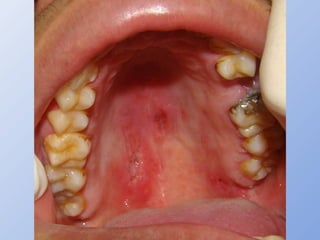
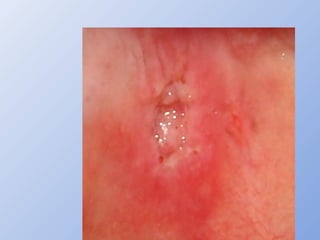
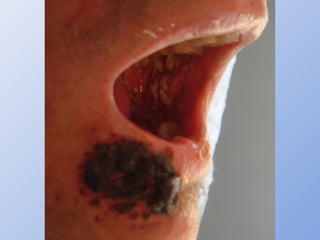
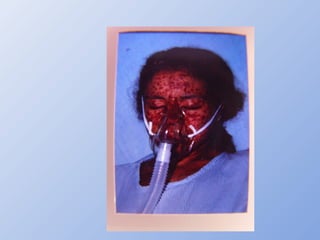
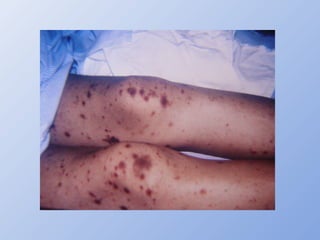
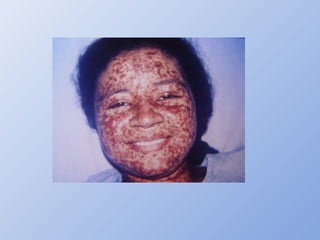
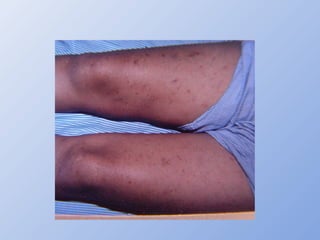
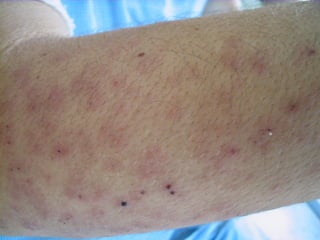
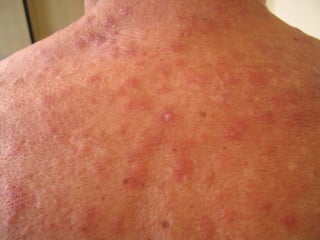
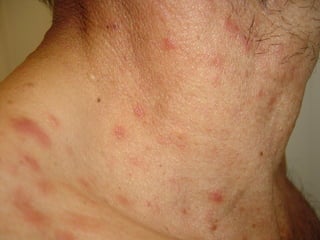
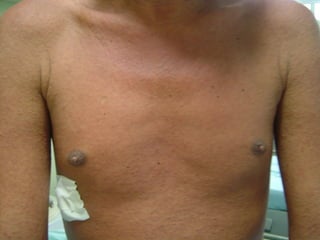
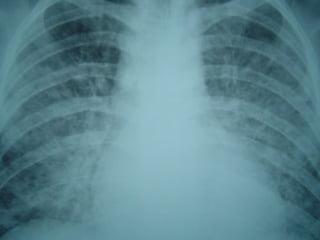
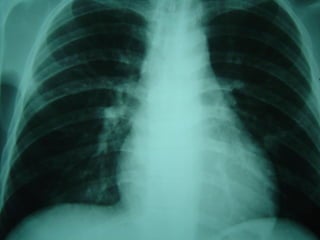
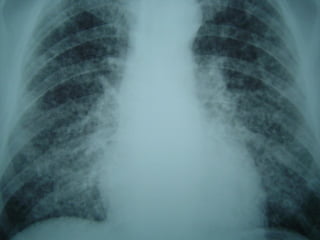
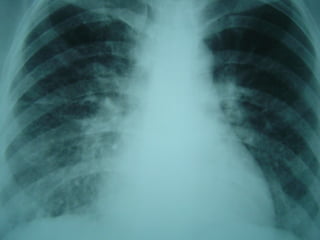
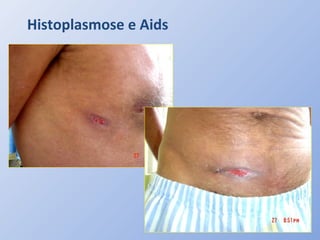
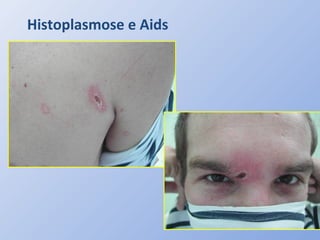
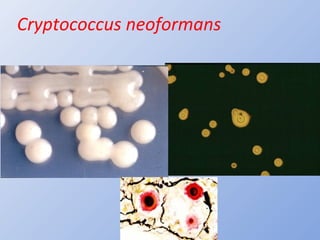
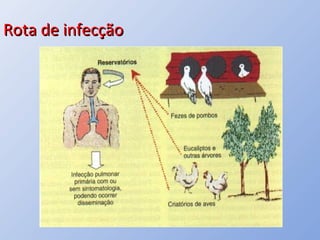
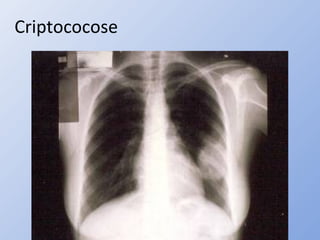
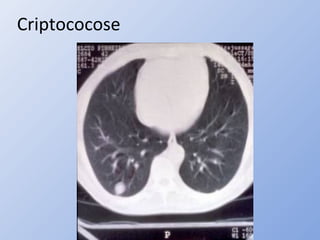
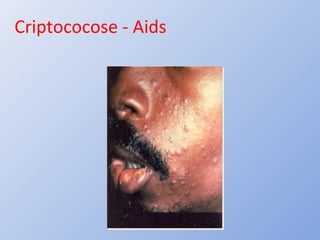
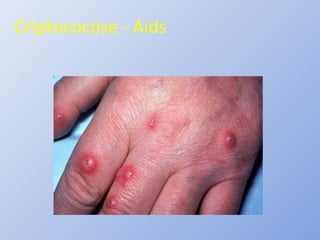
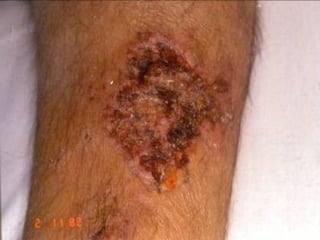
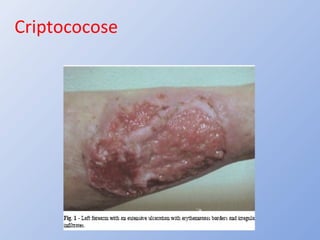
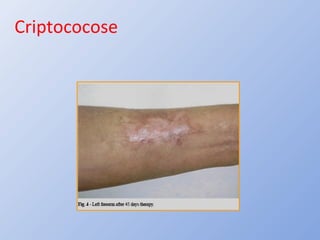
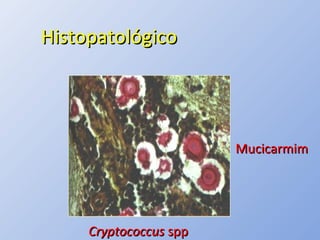
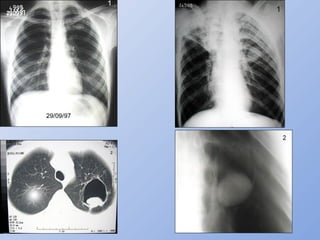
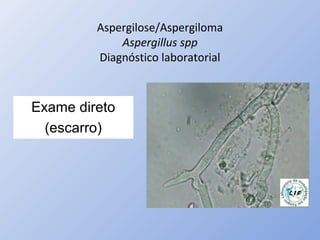
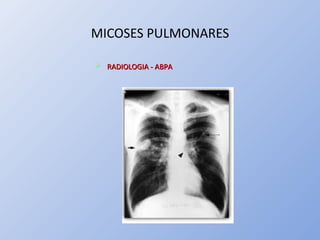
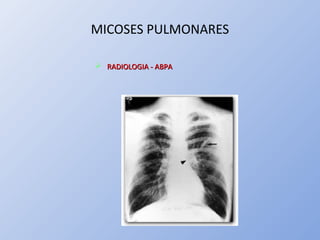
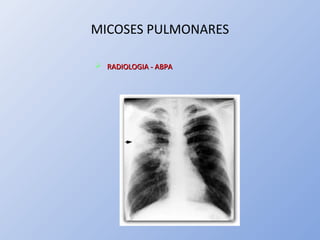
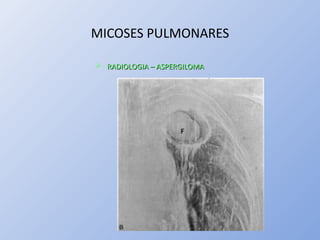
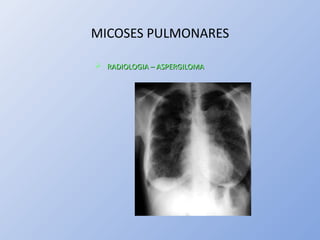
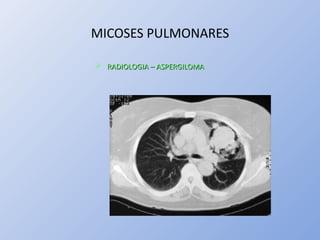
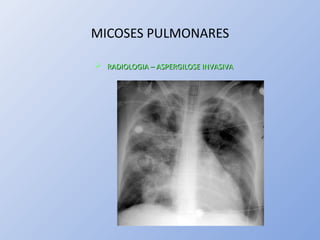
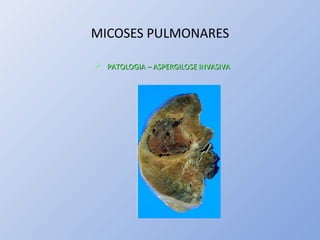
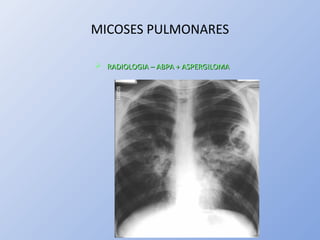
O documento descreve micoses profundas e sistêmicas, incluindo histoplasmose, uma micose sistêmica causada pelo fungo Histoplasma capsulatum que ocorre em climas temperados e tropicais através do mundo. A criptococose é uma infecção subaguda ou crônica causada pelo Cryptococcus neoformans, uma levedura que raramente se dissemina em indivíduos sadios e que tem tropismo pelo SNC. O documento também discute as formas clínicas, epidemiologia, manifestações clínicas, diagnóstico