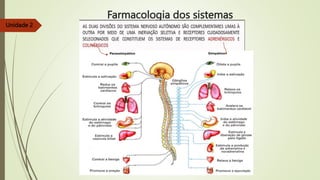
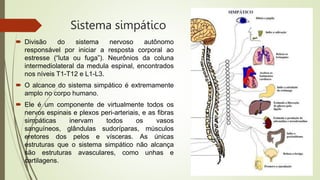
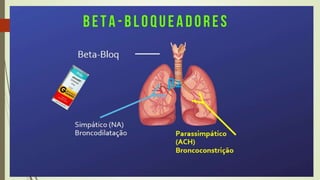
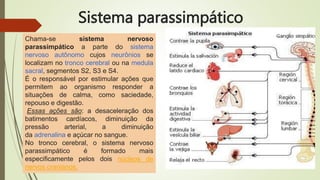
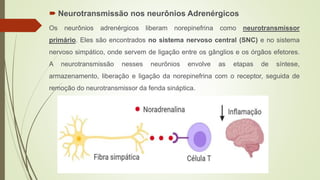
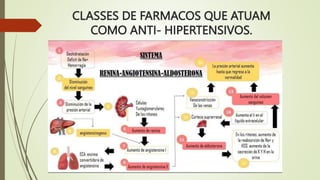
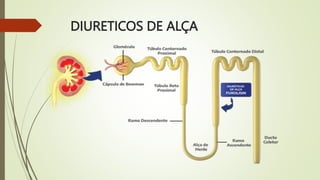
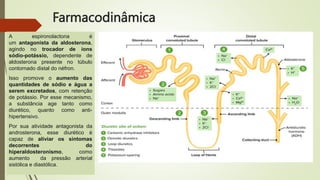
O documento discute os deveres e responsabilidades dos profissionais de enfermagem de acordo com a legislação, incluindo prestar assistência segura e informada aos pacientes e manter os conhecimentos atualizados. Também fornece noções básicas sobre farmacologia, sistemas simpático e parassimpático, e classes de medicamentos como diuréticos, antagonistas adrenérgicos e poupadores de potássio.