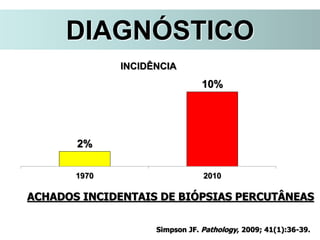
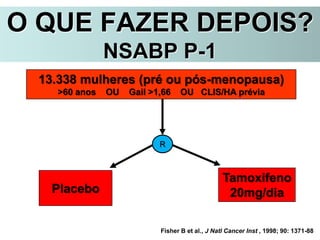
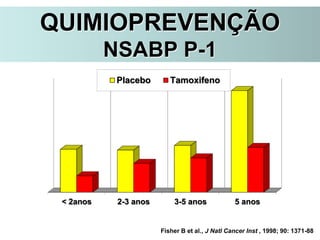
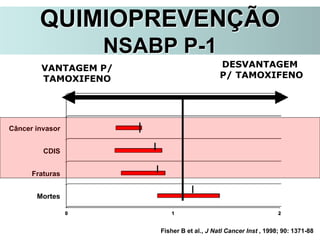
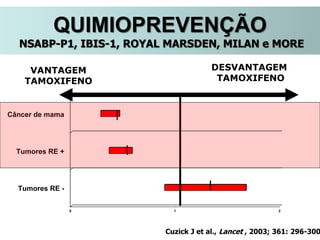
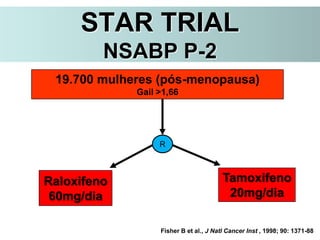
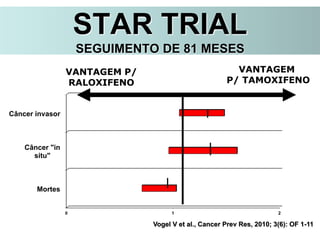
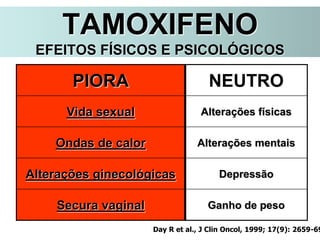
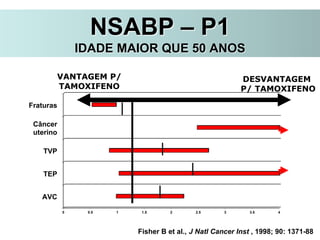
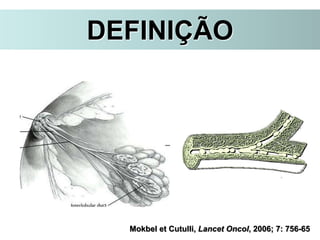
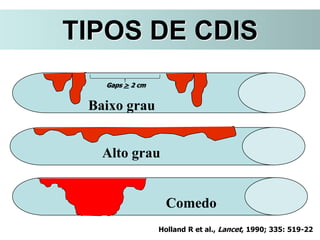
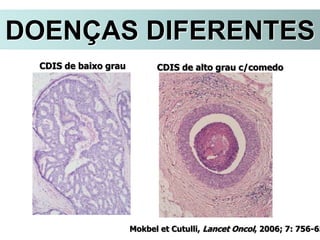
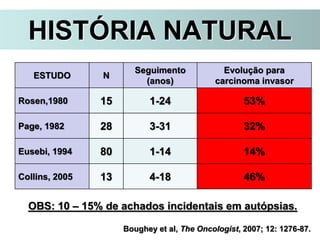
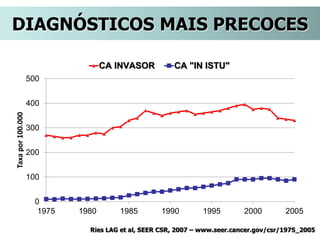
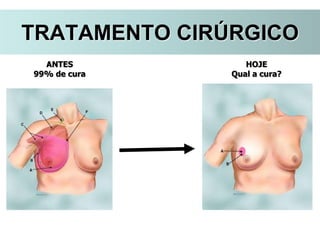
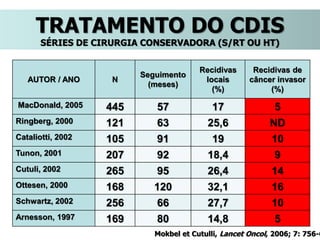
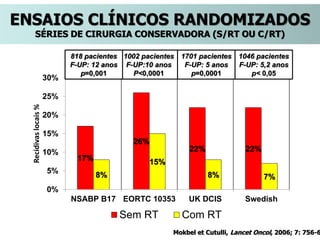
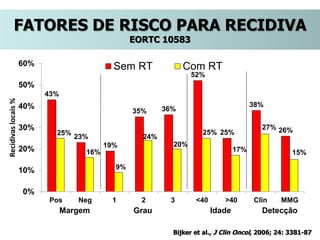
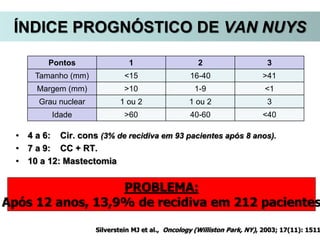
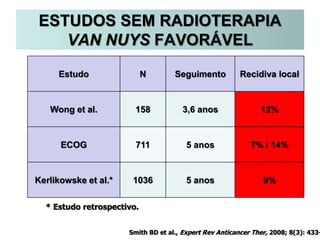
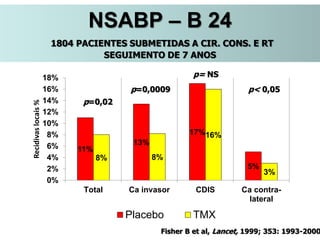
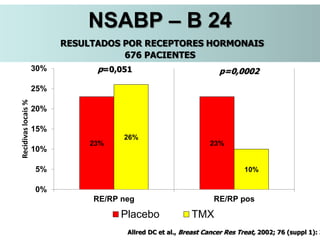
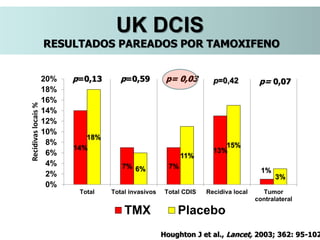
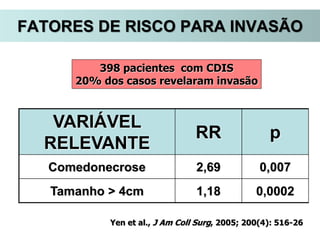
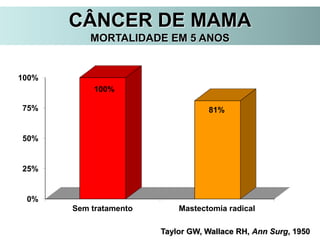
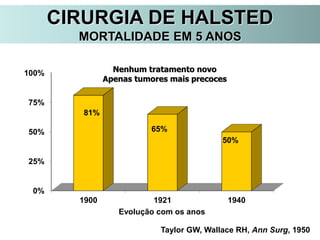
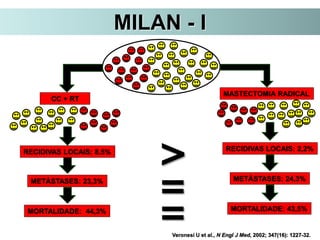
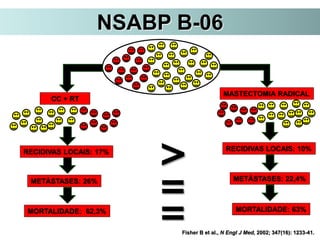
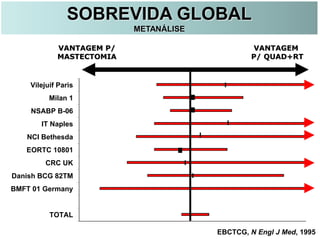
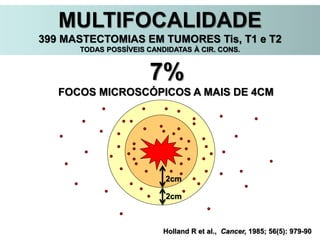
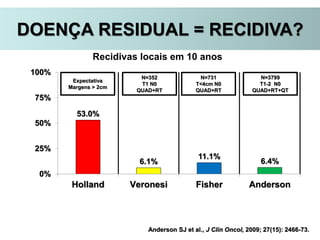
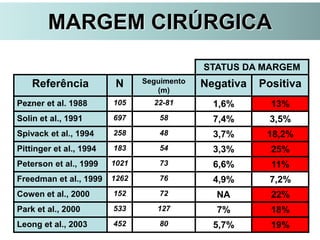
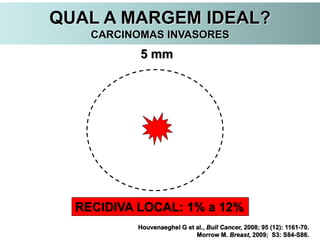
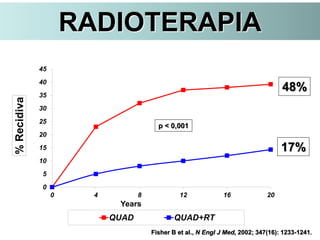
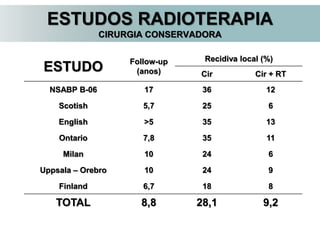
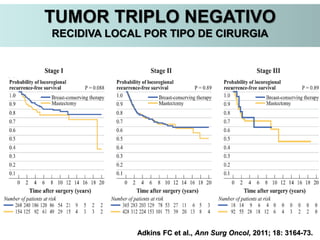
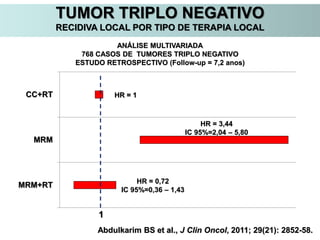
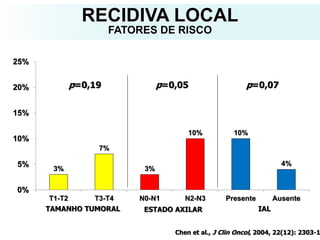
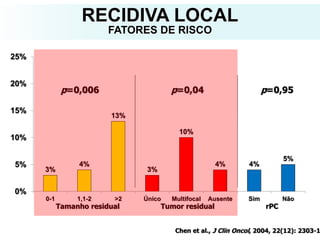
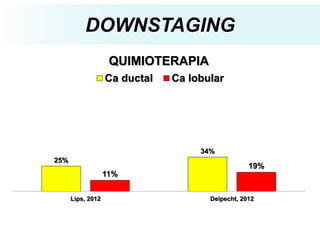
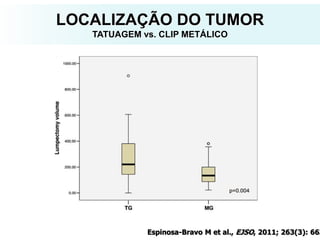
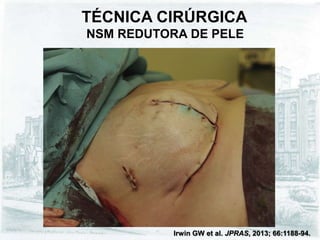
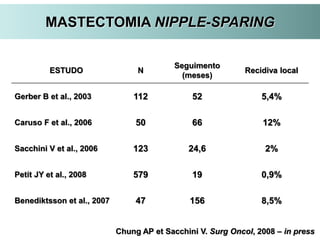
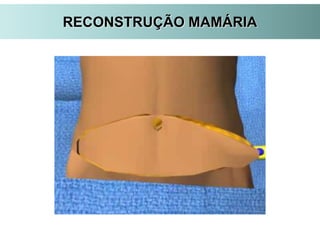
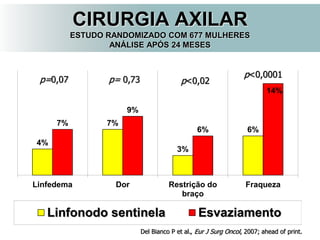
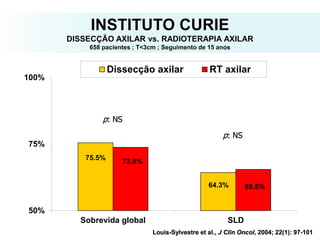
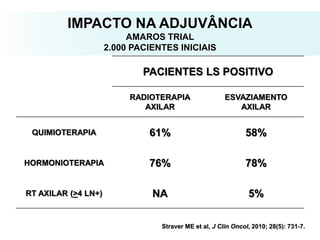
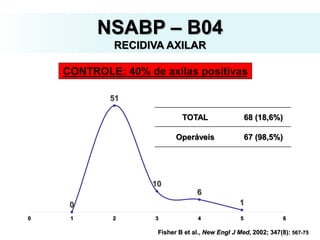
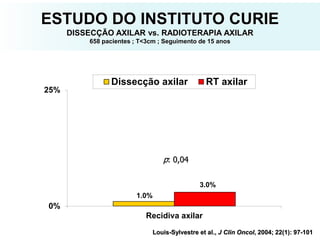
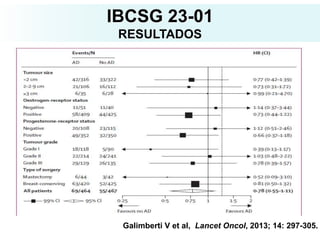
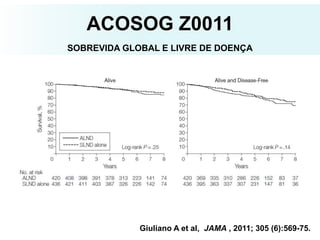
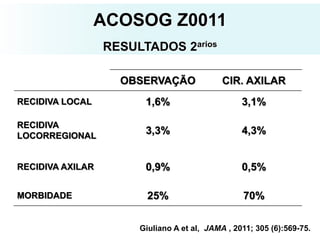
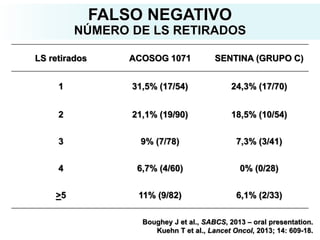
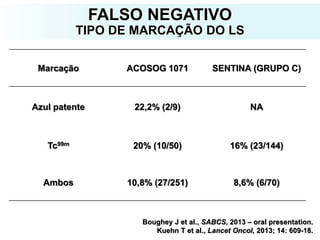
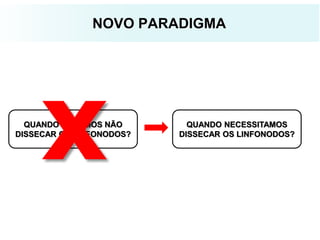
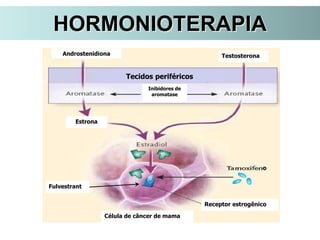
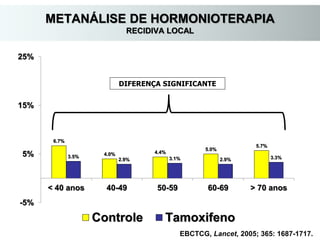
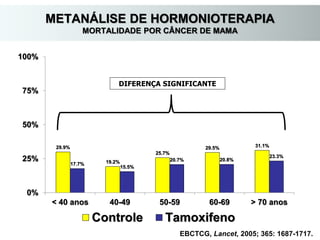
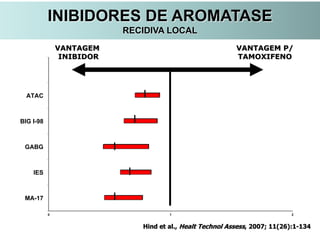
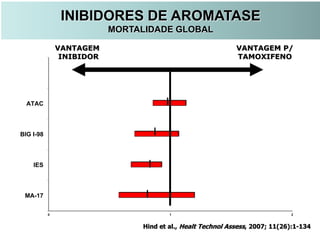
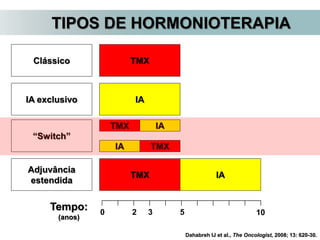
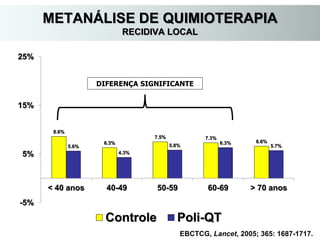
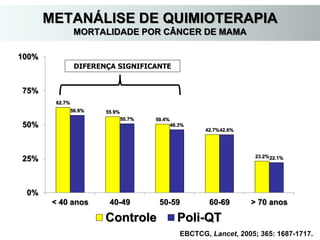
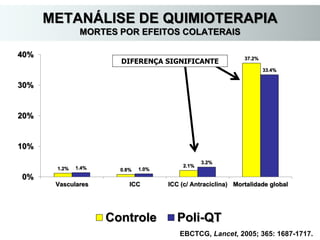
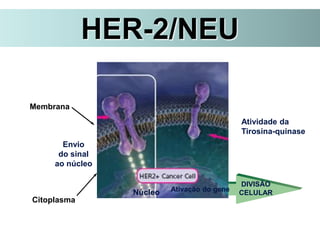
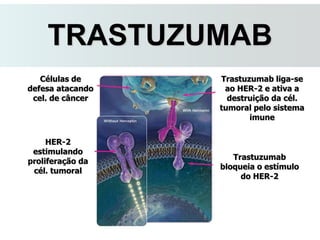
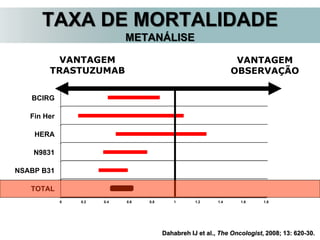
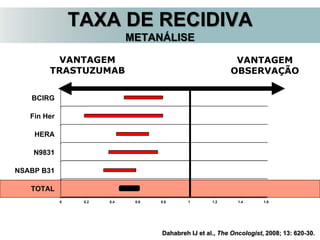
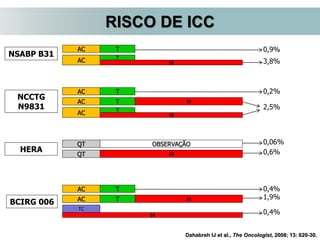
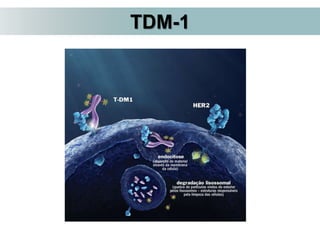
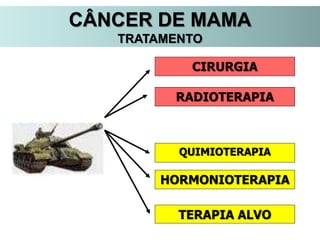
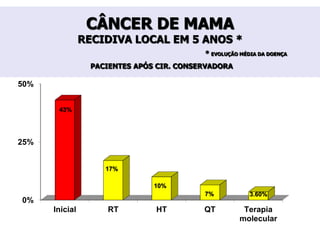
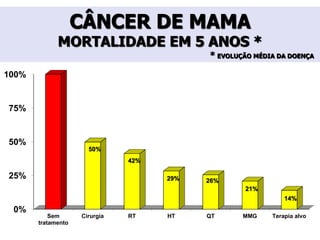
O documento descreve a evolução do tratamento do câncer de mama, desde a antiguidade até os dias atuais, com ênfase na cirurgia conservadora e na importância da margem cirúrgica. Aborda também o papel da quimioterapia neoadjuvante e da radioterapia adjuvante na redução das recidivas locais.









































![ESTUDO N TIPO
Seguimento
(anos)
Evolução para
CA INVASOR
Haagensen,1978 210 NL 14 10%
Rosen, 1978 99 NL 23 23%
Fisher, 2004 180 NL 12 14,4%
Degnin, 2007 331 HDA 13,7 19,9%
PODE SER CONSIDERADO MARCADOR DE RISCO
RISCO PARA CÂNCER
Tavassoli FA. Der Pathologe, 2008; [Suppl 2] 29:107-111.](https://image.slidesharecdn.com/aula4-cncerdemama-150703181045-lva1-app6891/85/Aula-4-cancer-de-mama-112-320.jpg)