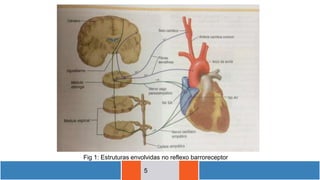
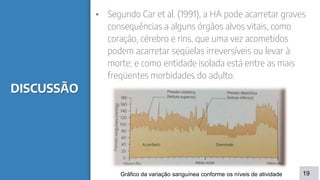
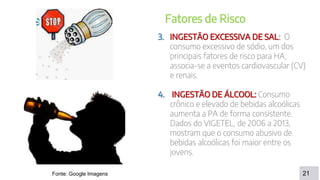
O documento discute a aferição da pressão arterial humana, definindo os termos e métodos utilizados. Ele explica que a pressão sistólica e diastólica são medidas utilizando um esfigmomanômetro e estetoscópio, ouvindo os sons de Korotkoff. Além disso, descreve fatores que influenciam a pressão arterial e sintomas associados à hipertensão.