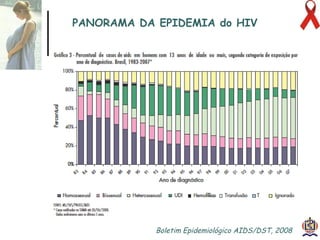
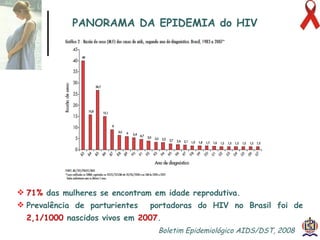
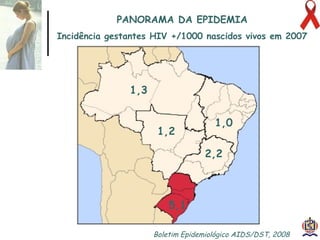
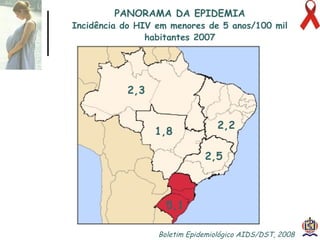
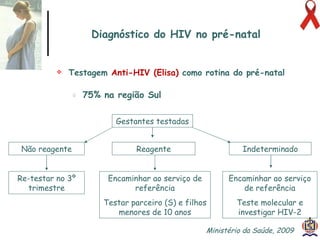
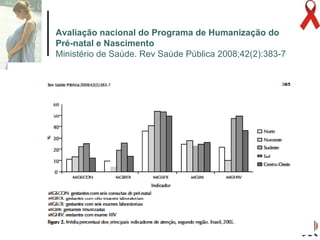
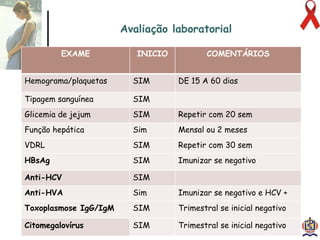
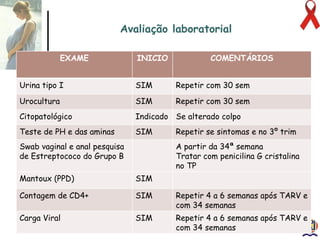
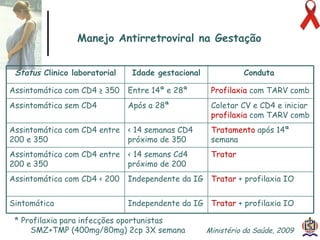
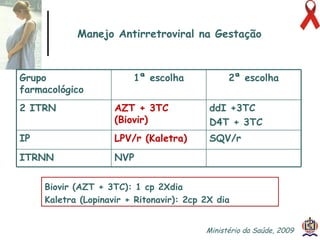
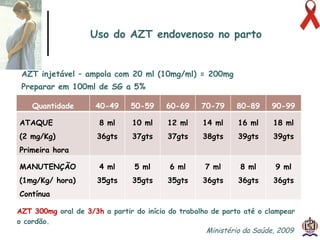
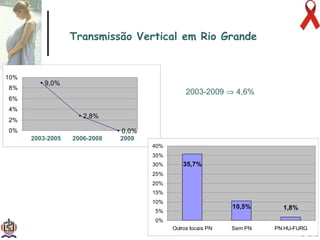
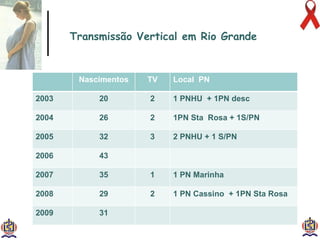
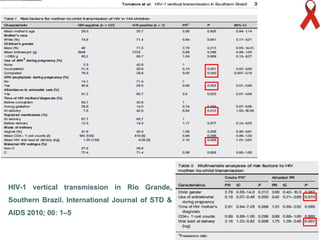
O documento discute o tratamento e prevenção da transmissão vertical do HIV, fornecendo informações sobre a epidemiologia da doença no Brasil, diagnóstico pré-natal, manejo antirretroviral na gestação, escolha da via de parto, cuidados no puerpério e situações especiais. O objetivo é reduzir o risco de transmissão vertical do HIV para menos de 2% através do tratamento da gestante e recém-nascido de acordo com protocolos clínicos estabelecidos.