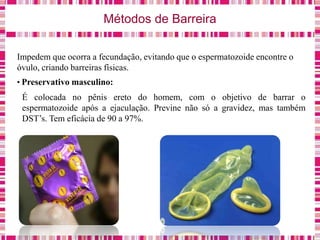
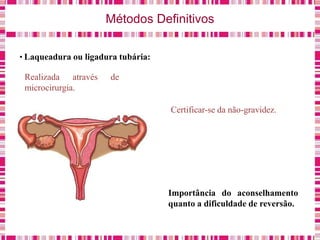
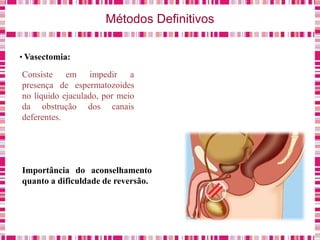
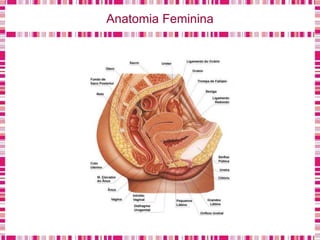
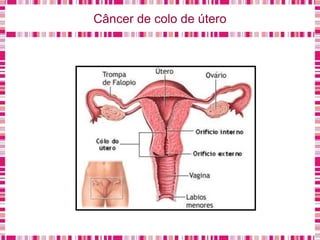
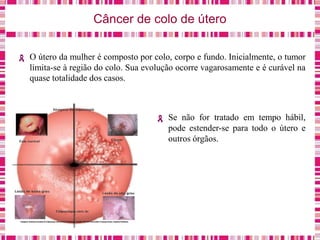
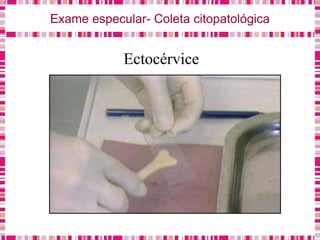
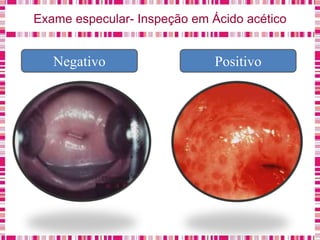
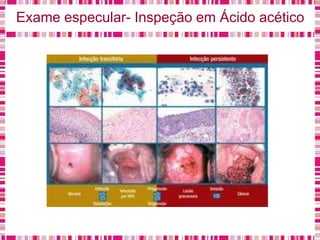
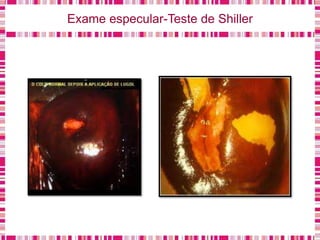
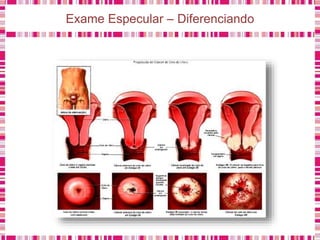
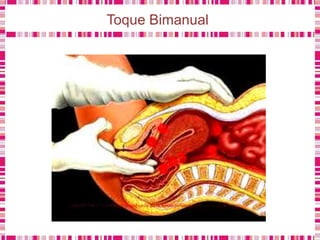
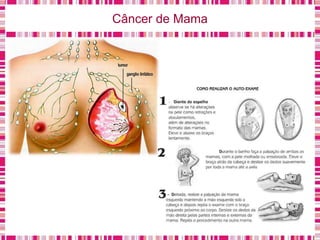
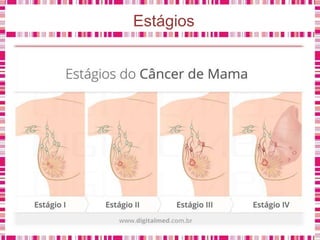
O documento discute sobre a saúde da mulher, resumindo os objetivos da Política Nacional de Atenção Integral à Saúde da Mulher e a importância do planejamento familiar no trabalho do enfermeiro. Também aborda métodos contraceptivos, câncer de colo de útero e mama, e o papel do enfermeiro no pré-natal e cuidados à saúde da mulher.