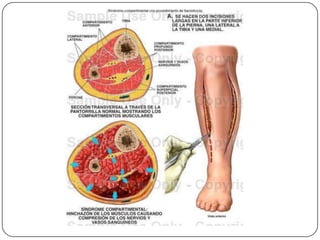
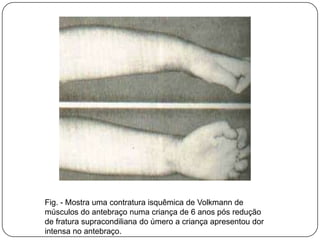
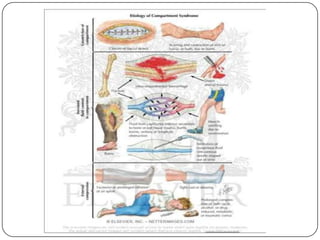
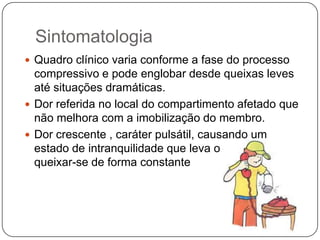
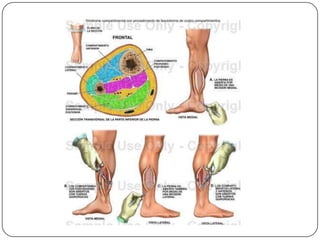
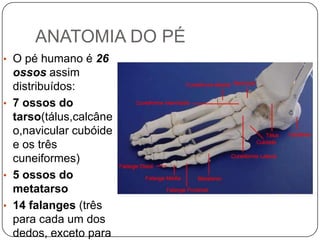
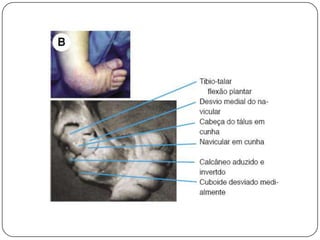
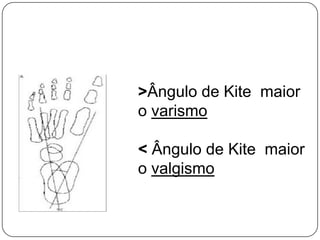
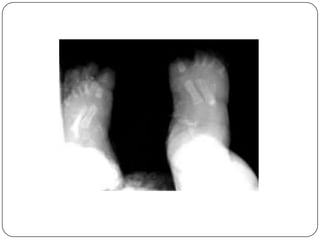
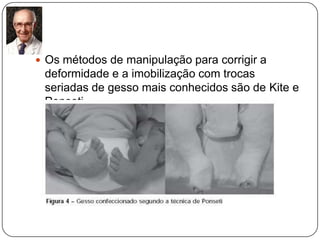
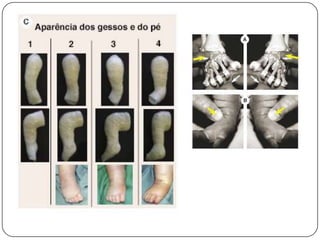
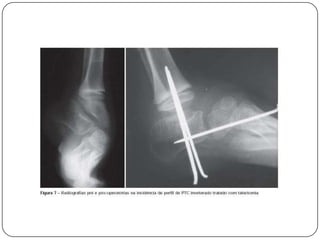
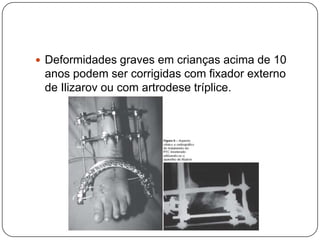
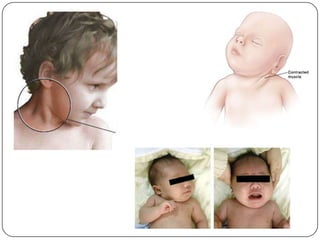
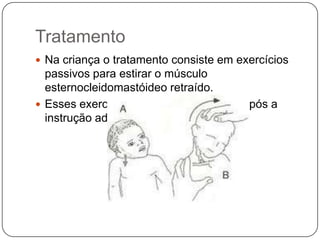
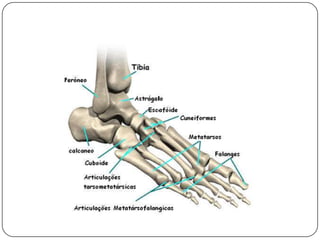
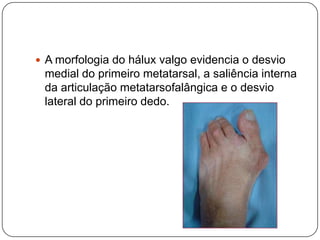
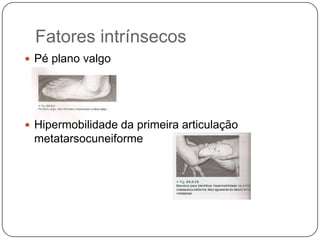
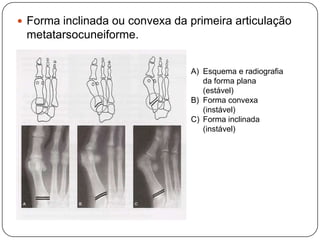
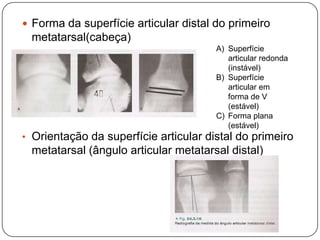
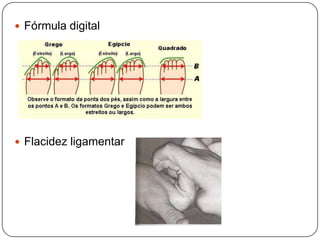
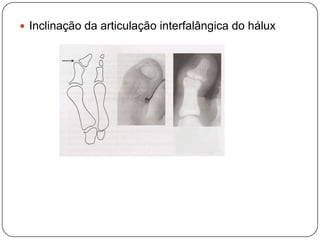
O documento discute a síndrome do compartimento, uma condição médica causada pelo aumento da pressão dentro de um compartimento anatômico que pode comprometer a perfusão dos tecidos. A síndrome pode ser aguda ou crônica e é mais comum em extremidades após fraturas. O diagnóstico é clínico com base em sinais e sintomas como dor intensa e aumento da pressão no compartimento. O tratamento envolve fasciotomia descompressiva cirúrgica para aliviar a pressão em casos agudos.