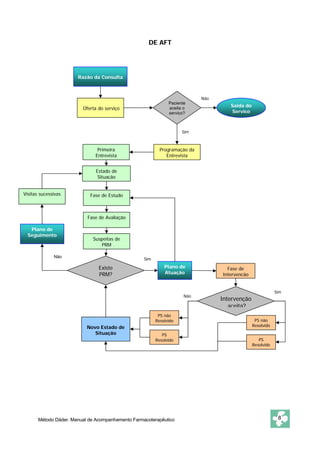
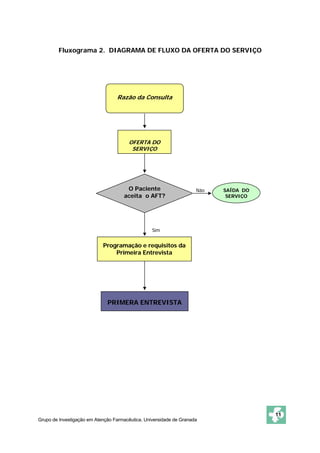
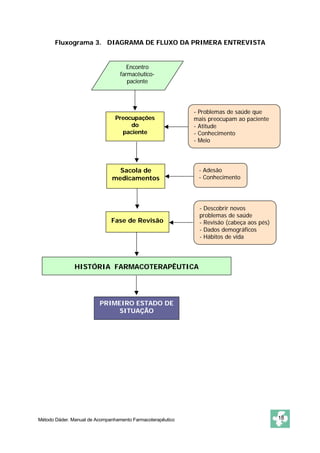
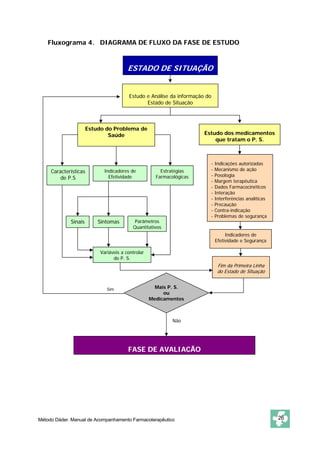
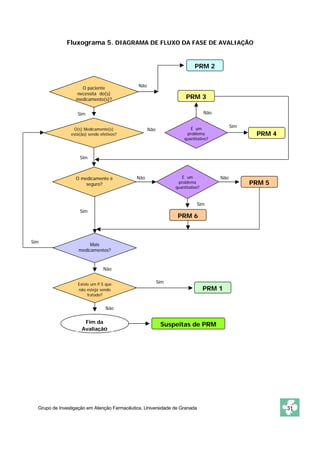
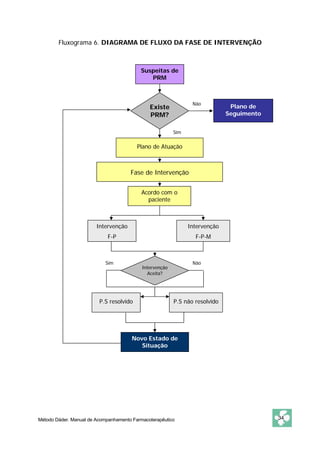
Este documento apresenta o Método Dáder de Acompanhamento Farmacoterapêutico (AFT), que consiste em um procedimento para identificar e resolver Problemas Relacionados com Medicamentos (PRM) através de entrevistas e avaliações com pacientes. O método inclui as fases de oferta do serviço, primeira entrevista, estado de situação, estudo, avaliação, intervenção e resultados. O objetivo é melhorar a efetividade e segurança dos medicamentos dos pacientes e resolver quaisquer problemas de saúde relacionados à farmacoterapia