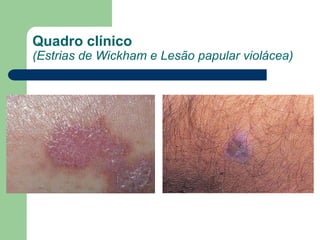
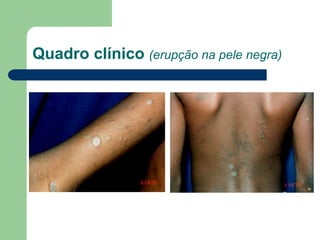
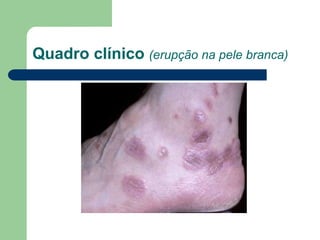
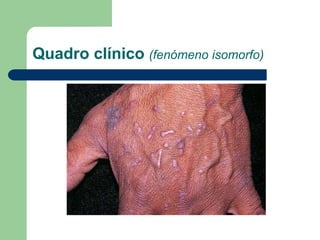
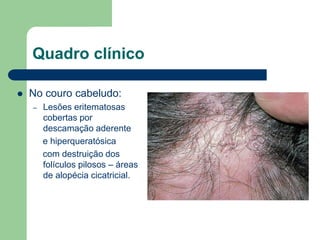
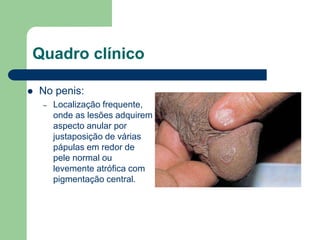
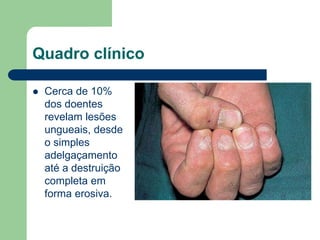
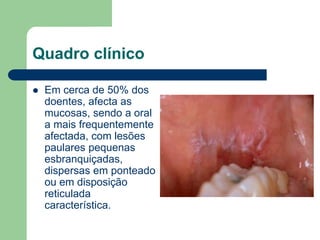
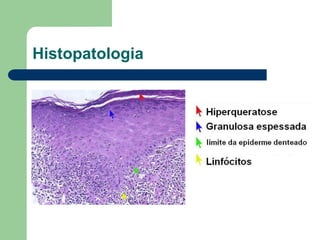
O documento descreve o líquen plano, uma dermatose inflamatória caracterizada por lesões poligonais violáceas na pele e mucosas. Apresenta etiologia ainda não esclarecida, mas possivelmente relacionada a fatores genéticos e imunológicos. Descreve os aspectos clínicos, histopatológicos e o tratamento à base de corticoterapia tópica e sistêmica.