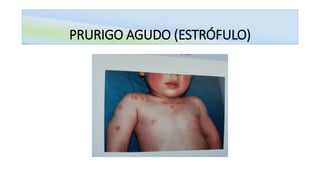
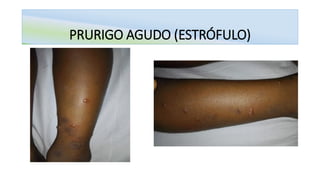
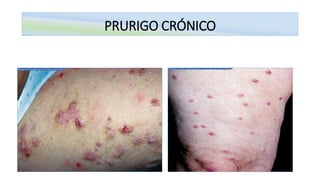
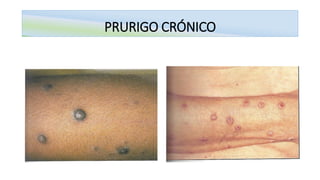
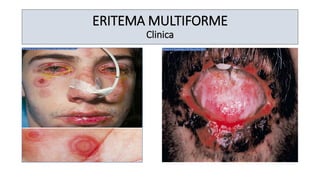
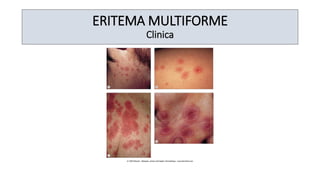
O documento aborda o prurigo, uma afecção cutânea crônica caracterizada por prurido intenso e lesões eritematosas, dividindo-se em prurigo agudo e crônico. O prurigo agudo é comum em crianças e está associado a hipersensibilidade a picadas de insetos, enquanto o prurigo crônico afeta adultos, sendo frequentemente do tipo nodular. O tratamento inclui anti-histamínicos, cuidados locais e, em casos mais severos, terapias específicas e psicoterapia.