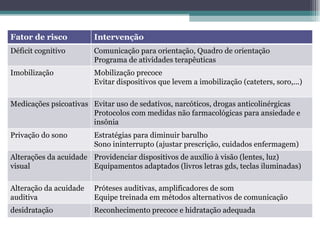
Iatrogenias são efeitos adversos causados por ações médicas, como erros, complicações ou efeitos colaterais indesejados. Idosos têm maior risco de iatrogenias devido a maior frequência de doenças e tratamentos. A maioria das iatrogenias pode ser prevenida através de avaliação de riscos, comunicação eficiente, educação contínua e abordagem multiprofissional centrada no paciente.