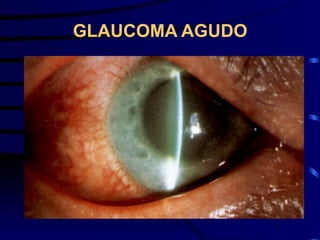
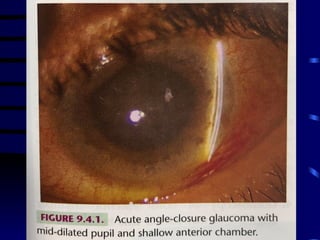
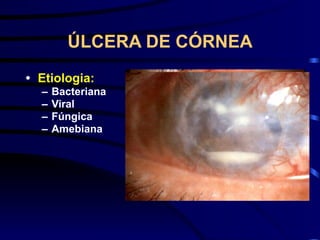
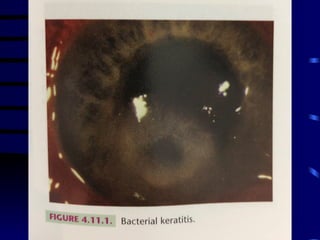
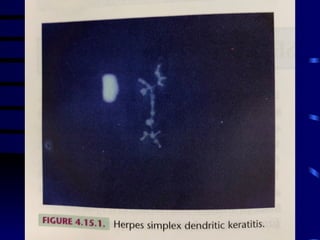
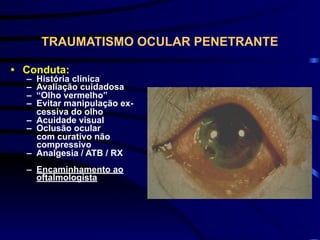
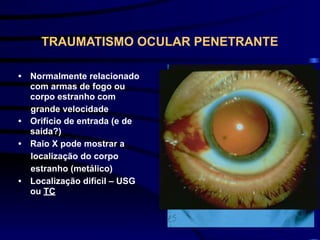
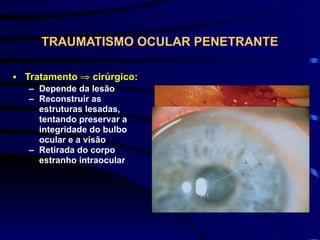
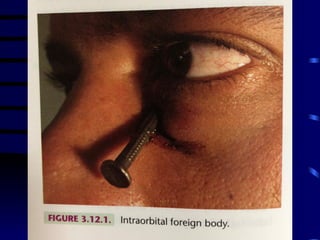
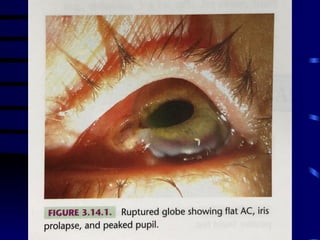
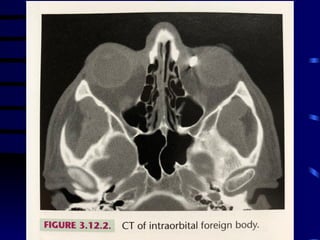
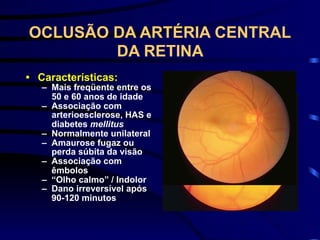
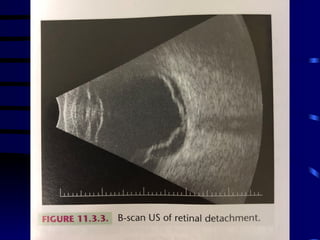
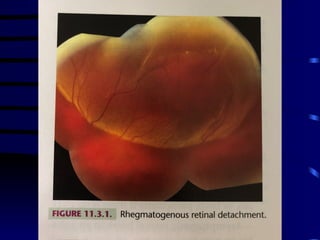
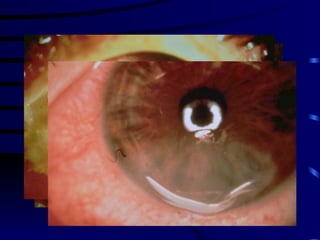
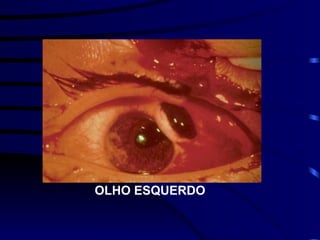
O documento discute vários tipos de emergências oftalmológicas, incluindo: glaucoma agudo, que requer encaminhamento imediato devido à pressão ocular extremamente elevada; úlcera de córnea, que pode causar perda visual e requer diagnóstico e tratamento etiológico; e traumatismos oculares, que podem levar à cegueira se não tratados corretamente. O médico plantonista deve ter conhecimentos básicos sobre essas emergências para diagnosticar e encaminhar adequadamente os