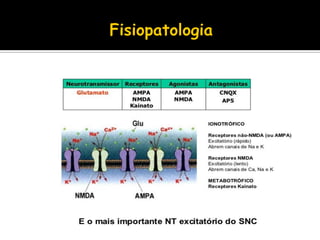
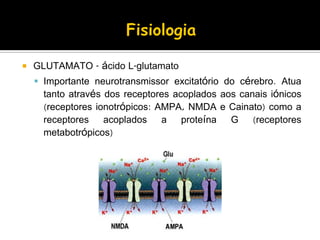
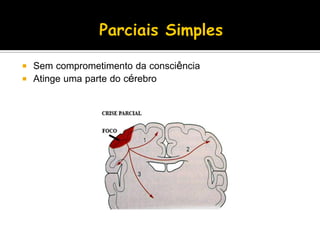
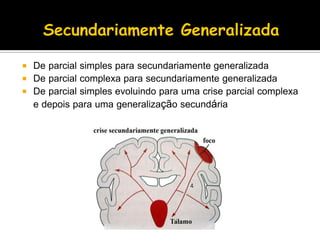
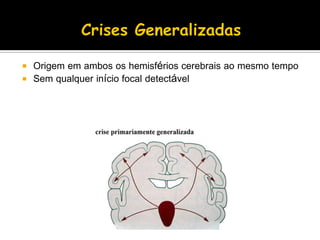
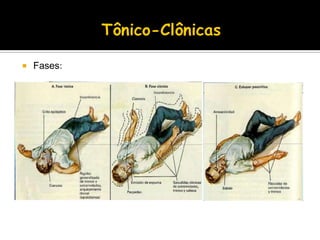
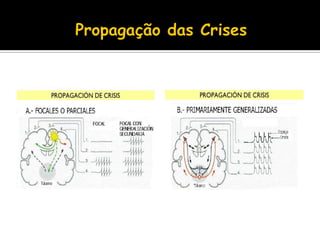
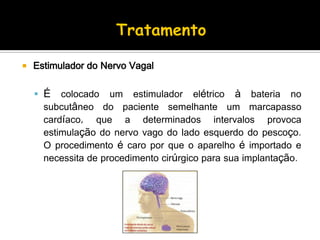
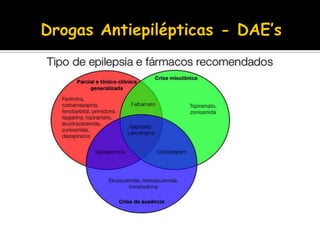
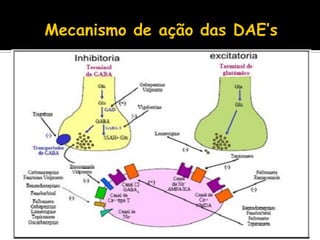
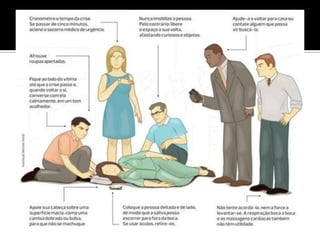
O documento descreve a história da epilepsia desde 2000 a.C., quando os primeiros relatos apareceram em textos babilônicos. A epilepsia foi considerada por muito tempo uma doença sagrada causada por demônios. Hipócrates e Galeno foram os primeiros a sugerir uma causa cerebral para a epilepsia, embora essa ideia não tenha sido amplamente aceita na época. Atualmente, a epilepsia é reconhecida como um distúrbio neurológico crônico comum.