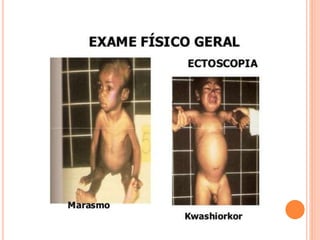
Este documento resume os principais pontos sobre desnutrição energético-protéica. Aborda a avaliação nutricional por antropometria, exame clínico e inquéritos alimentares. Descreve as classificações de kwashiorkor, marasmo e formas mistas, além dos tratamentos em três fases: estabilização, reabilitação e acompanhamento ambulatorial.

![Tratado de Pediatria. Sociedade Brasileira de Pediatria
(SBP). Dennis Alexander Rabelo Burns... [et al.] -- 4.
ed.-- Barueri, SP : Manole, 2017.](https://image.slidesharecdn.com/dep-171002083308/85/DESNUTRICAO-PROTEICO-CALORICA-2-320.jpg)













![Tratado de Pediatria. Sociedade Brasileira de Pediatria
(SBP). Dennis Alexander Rabelo Burns... [et al.] -- 4.
ed.-- Barueri, SP : Manole, 2017.](https://image.slidesharecdn.com/dep-171002083308/85/DESNUTRICAO-PROTEICO-CALORICA-17-320.jpg)











![BIBLIOGRAFIA
Tratado de Pediatria. Sociedade Brasileira de
Pediatria (SBP). Dennis Alexander Rabelo Burns...
[et al.] -- 4. ed.-- Barueri, SP : Manole, 2017.](https://image.slidesharecdn.com/dep-171002083308/85/DESNUTRICAO-PROTEICO-CALORICA-30-320.jpg)