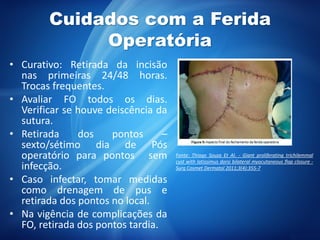
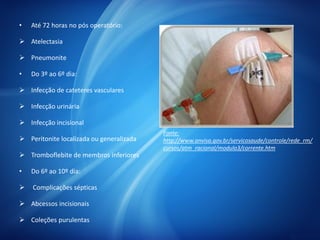
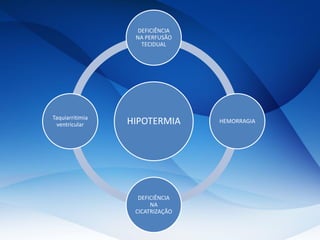
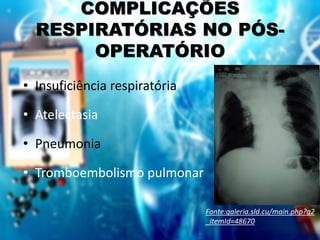
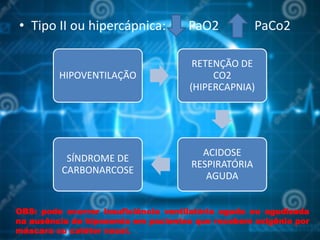
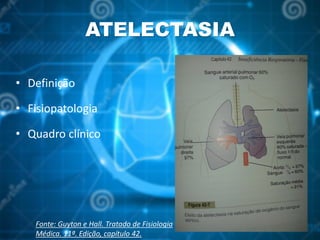
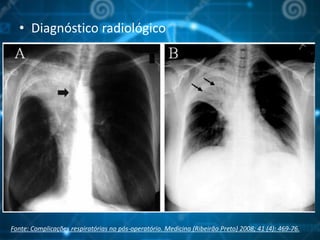
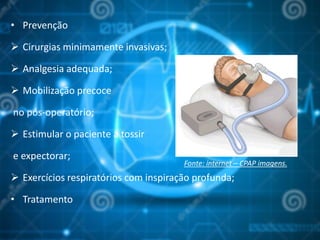
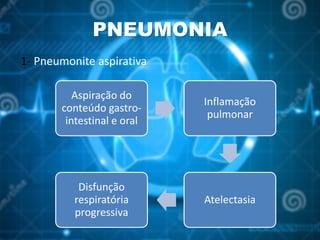
O documento aborda o pós-operatório e suas complicações, destacando definições, avaliação e cuidados essenciais como profilaxia de trombose venosa profunda, cuidados com cateteres, sondas e drenos, além de complicações como febre e insuficiência respiratória. As fases do pós-operatório são categorizadas em imediato, mediato e tardio, sendo que a complexidade do cuidado varia conforme o porte cirúrgico e condições do paciente. O texto enfatiza a importância da monitorização constante e intervenções apropriadas para prevenir complicações.















![Cuidados com Cateteres
• Cateteres vasculares são portas de entrada
para microrganismos
• Principal causa de Infecção Nosocomial [Raad,
1994]](https://image.slidesharecdn.com/cirurgiageral-bi-seminrio9-ps-operatrioecomplicaescirrgicas-140426134031-phpapp02/85/Pos-Operatorio-e-Complicacoes-Cirurgicas-20-320.jpg)



























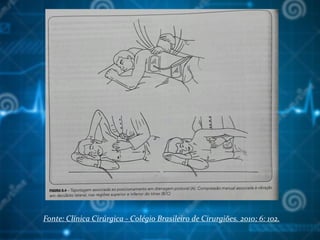
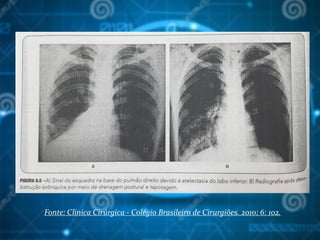

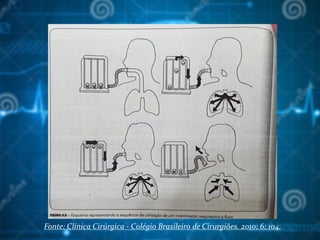


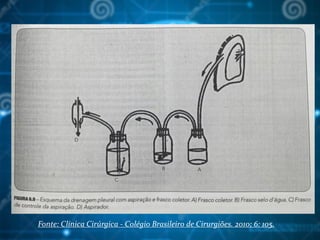
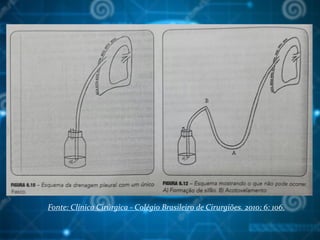
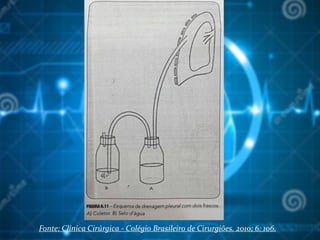


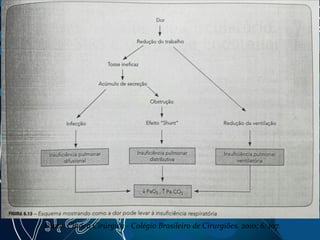

![Bibliografia
1 – Blackbook Cirurgia; Andy Petroianu, Marcelo Eller
Miranda, Reynaldo Gomes de Oliveira – Belo Horizonte:
Blackbook Editora, 2008. (Pág. 603 a 616).
2 – Sabiston, tratado de cirurgia: a base biológica da
moderna pratica cirúrgica/ Courtney M. Towsend... [et al],
2009. 180 edição – Capitulo 14 – complicações cirúrgicas.
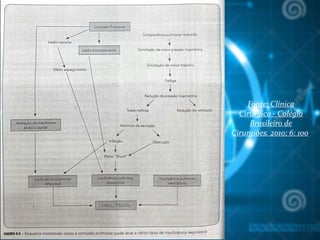
3 – Complicações Respiratórias no Pós-Operatório,
Rodrigues AJ, et al. Fundamentos em Clinica Cirúrgica – 2a
parte, Capitulo V. Medicina Ribeirão Preto, 2008. (artigo de
revisão da USP Ribeirão Preto/ internet).
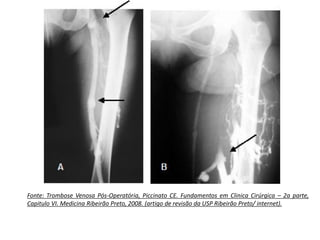
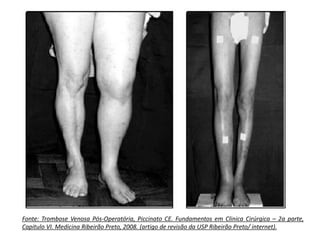
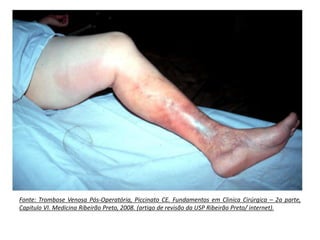
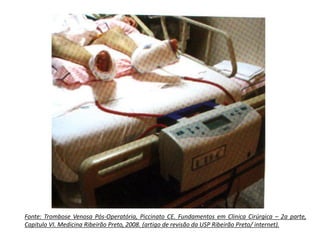
4 – Trombose Venosa Pós-Operatória, Piccinato CE.
Fundamentos em Clinica Cirúrgica – 2a parte, Capitulo VI.
Medicina Ribeirão Preto, 2008. (artigo de revisão da USP
Ribeirão Preto/ internet).
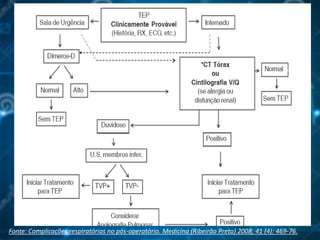
5 - Complicações respiratórias no pós-operatório. Medicina
(Ribeirão Preto) 2008; 41 (4): 469-76.
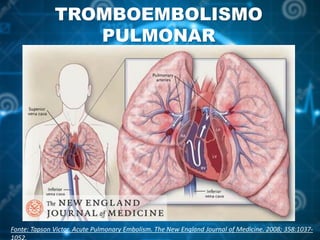
6 - Tapson Victor. Acute Pulmonary Embolism. The New
England Journal of Medicine. 2008; 358:1037-1052.
7 - Emergências Clínicas – Abordagem Prática. 8ª. Edição,
cap. 47.
8- Clínica Cirúrgica - Colégio Brasileiro de Cirurgiões. 2010](https://image.slidesharecdn.com/cirurgiageral-bi-seminrio9-ps-operatrioecomplicaescirrgicas-140426134031-phpapp02/85/Pos-Operatorio-e-Complicacoes-Cirurgicas-73-320.jpg)