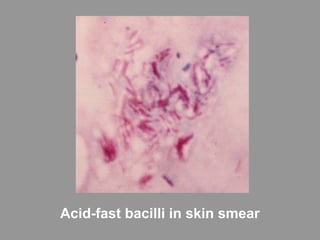
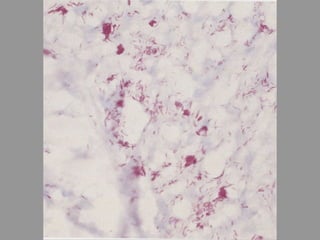
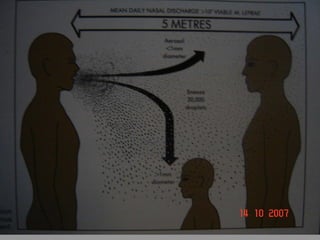
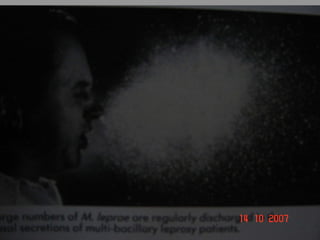
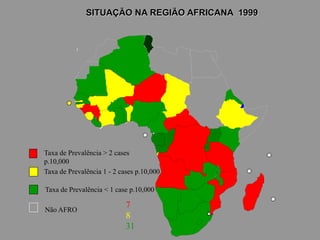
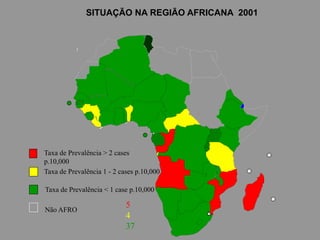
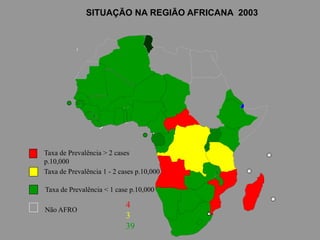
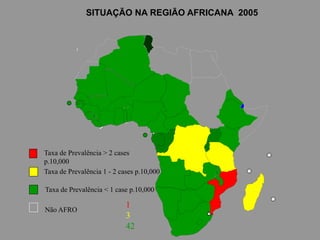
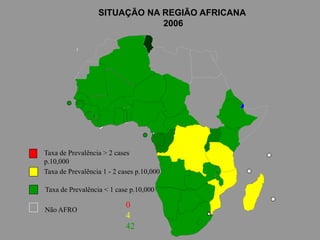
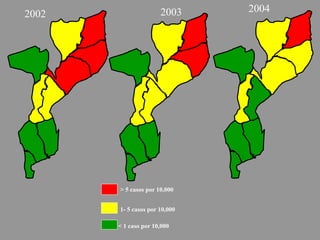
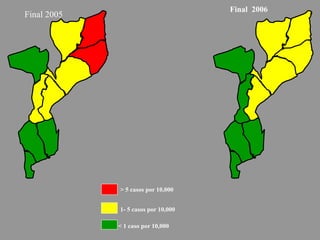
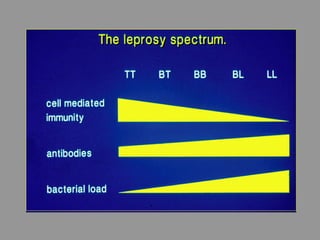
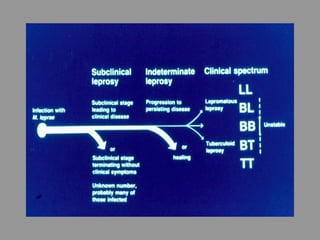
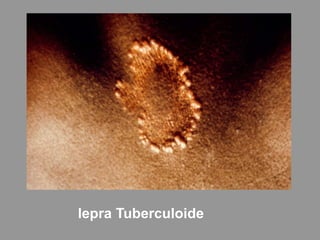
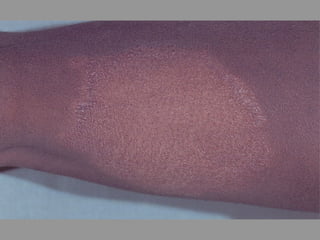
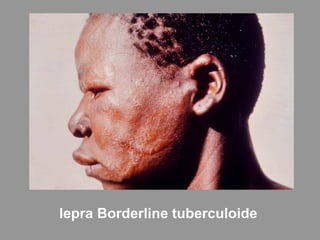
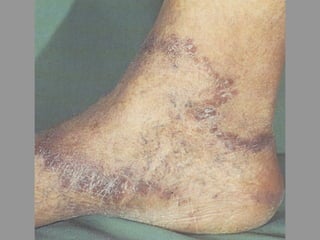
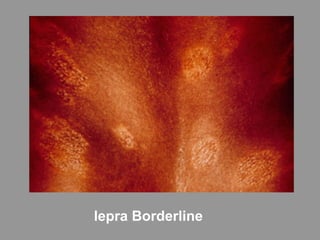
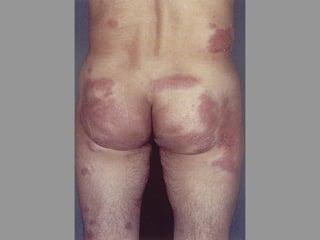
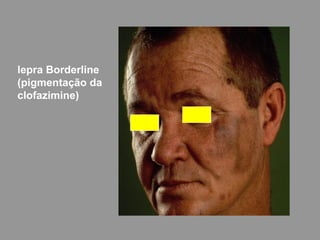
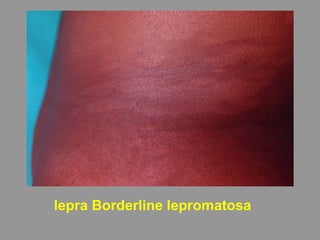
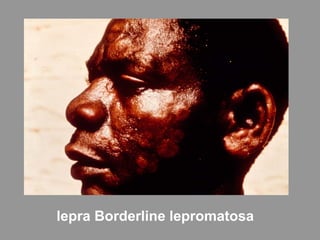
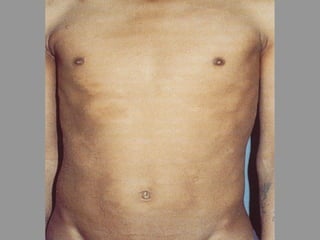
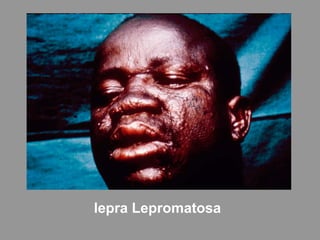
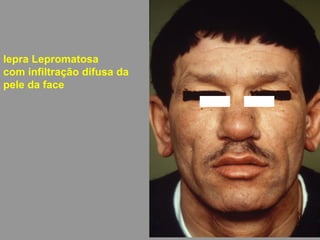
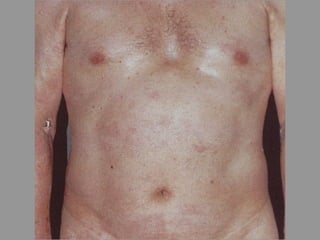
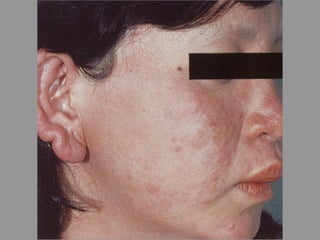
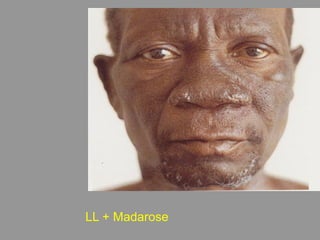
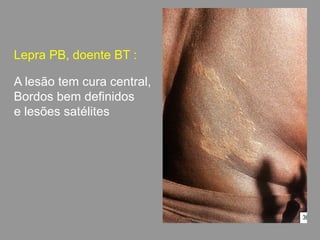
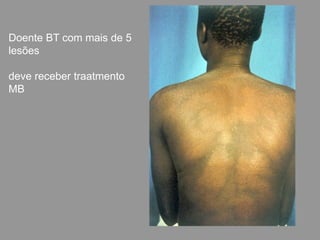
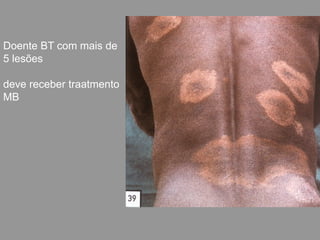
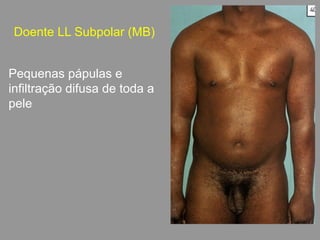
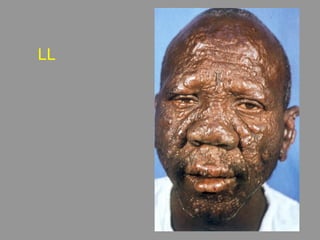
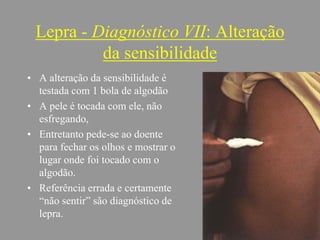
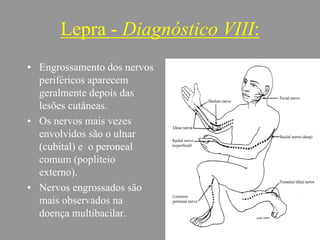
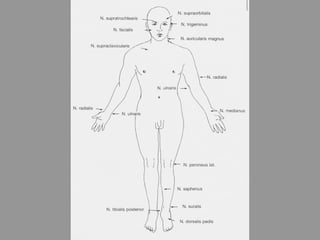
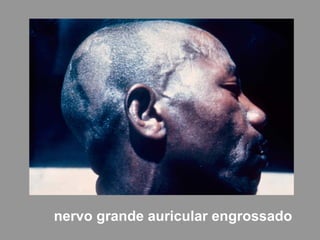
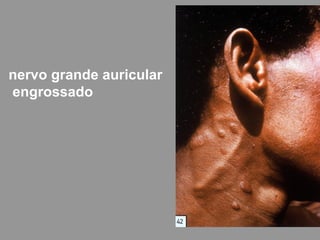
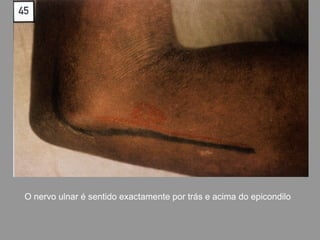
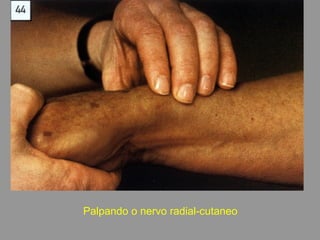
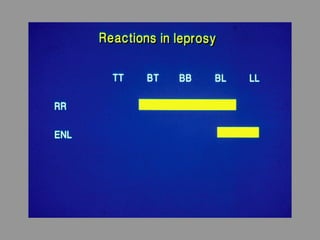
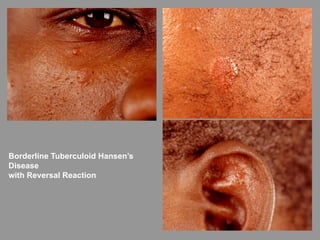
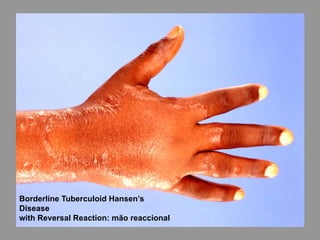
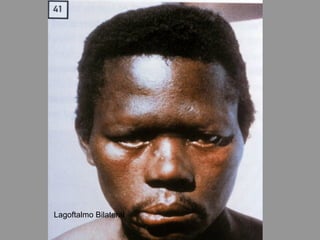
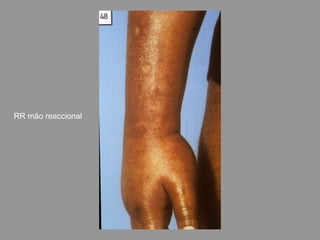
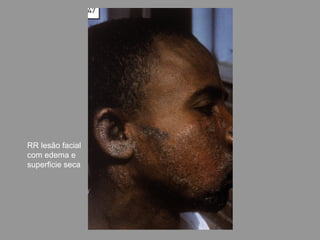
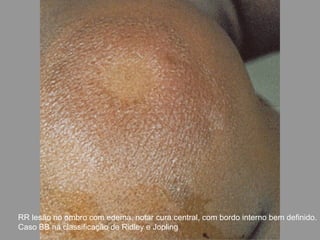
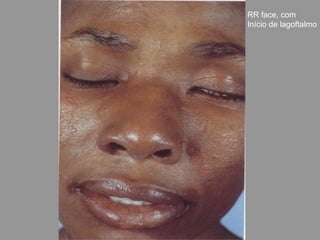
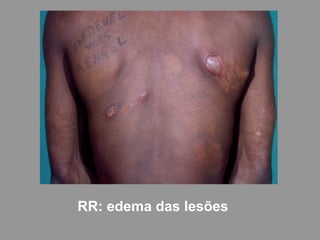
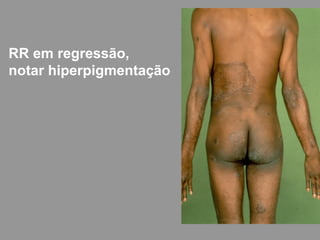
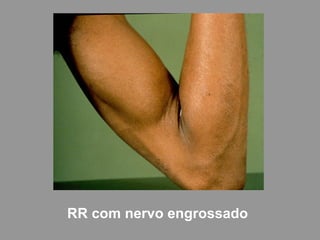
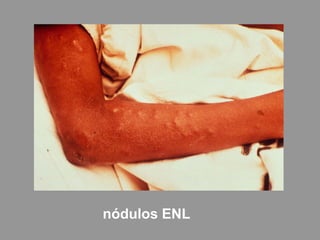
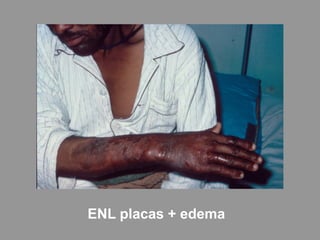
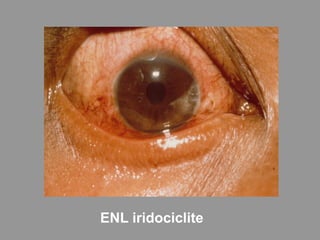
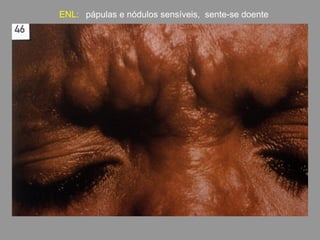
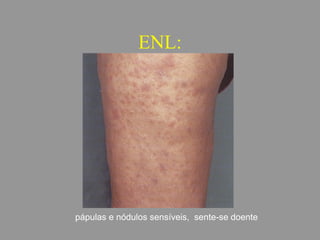
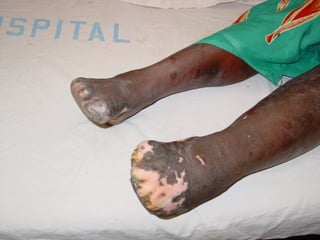
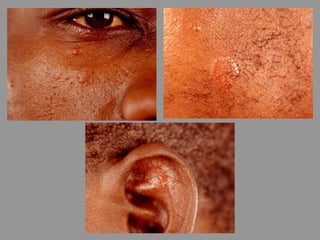
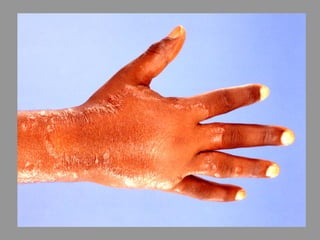
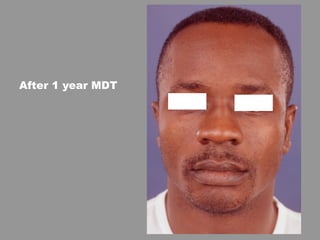
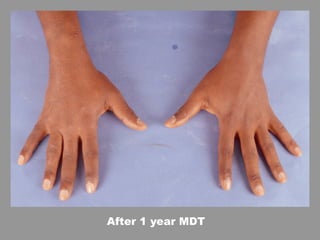
A lepra é uma doença infecciosa crônica causada pelo Mycobacterium leprae, afetando principalmente a pele e os nervos periféricos, e é um problema de saúde pública devido ao estigma associado. A transmissão ocorre principalmente entre humanos, possivelmente através de aerossóis, e Moçambique é um dos países mais afetados, com uma taxa de prevalência de 1,2 por 10.000 habitantes. O controle da lepra envolve interromper a transmissão, tratar os doentes e prevenir deformidades.