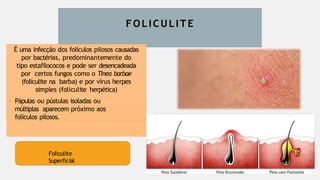
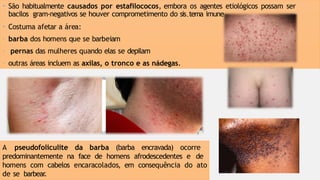
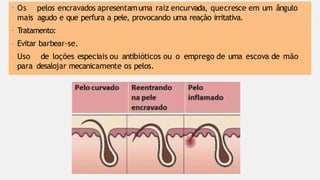
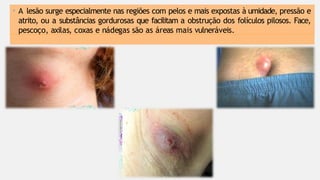
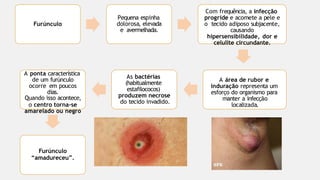
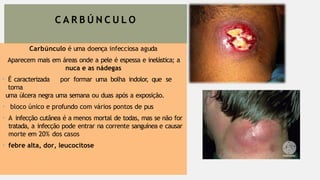
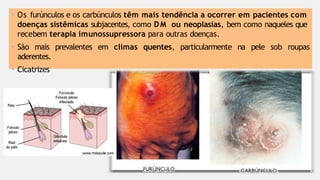
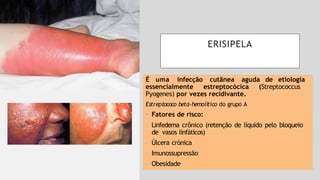
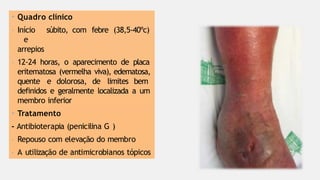
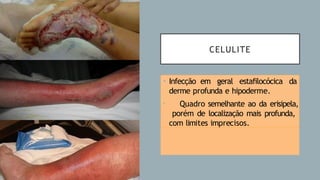
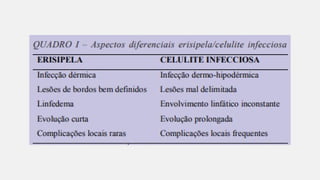
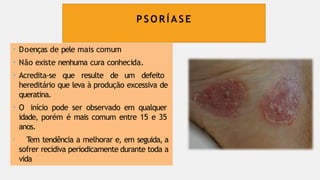
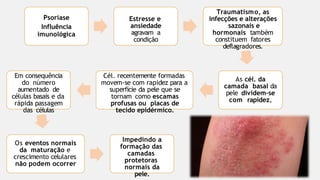
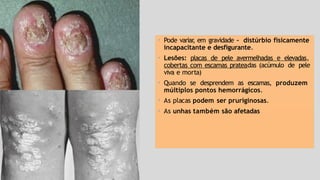
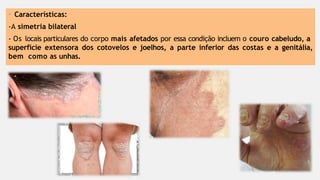
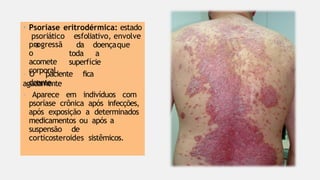
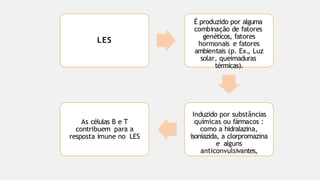
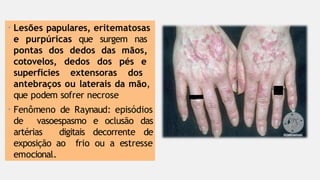
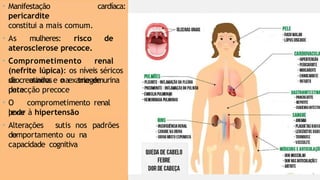
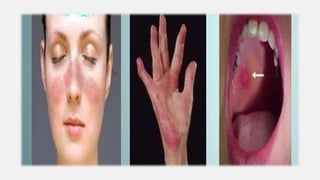
O documento aborda diversas dermatoses, incluindo infecções bacterianas como furúnculos e carbúnculos, que são causadas principalmente por estafilococos e têm características específicas de infecção. Também discute condições não infecciosas como psoríase e lúpus eritematoso sistêmico, que envolvem fatores genéticos e ambientais, manifestando-se em lesões cutâneas distintas. Além disso, enfatiza a importância do tratamento clínico e do cuidado de enfermagem para gerenciar sintomas e prevenir complicações.