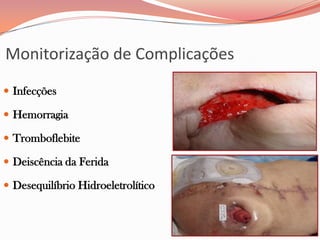
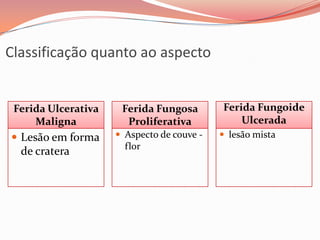
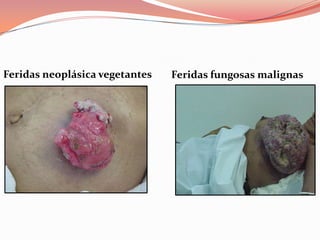
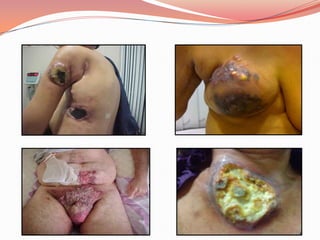
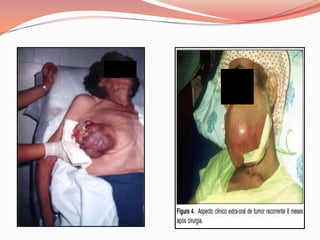
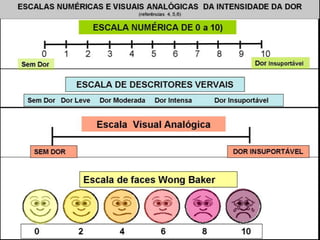
O documento descreve as atribuições e cuidados do enfermeiro em oncologia, incluindo ensino, pesquisa, assistência, coordenação de serviços, auditorias e planejamento. Detalha os cuidados com feridas neoplásicas, como controle da dor, odor e condições a serem reportadas. A ênfase é na abordagem paliativa para melhorar a qualidade de vida do paciente.