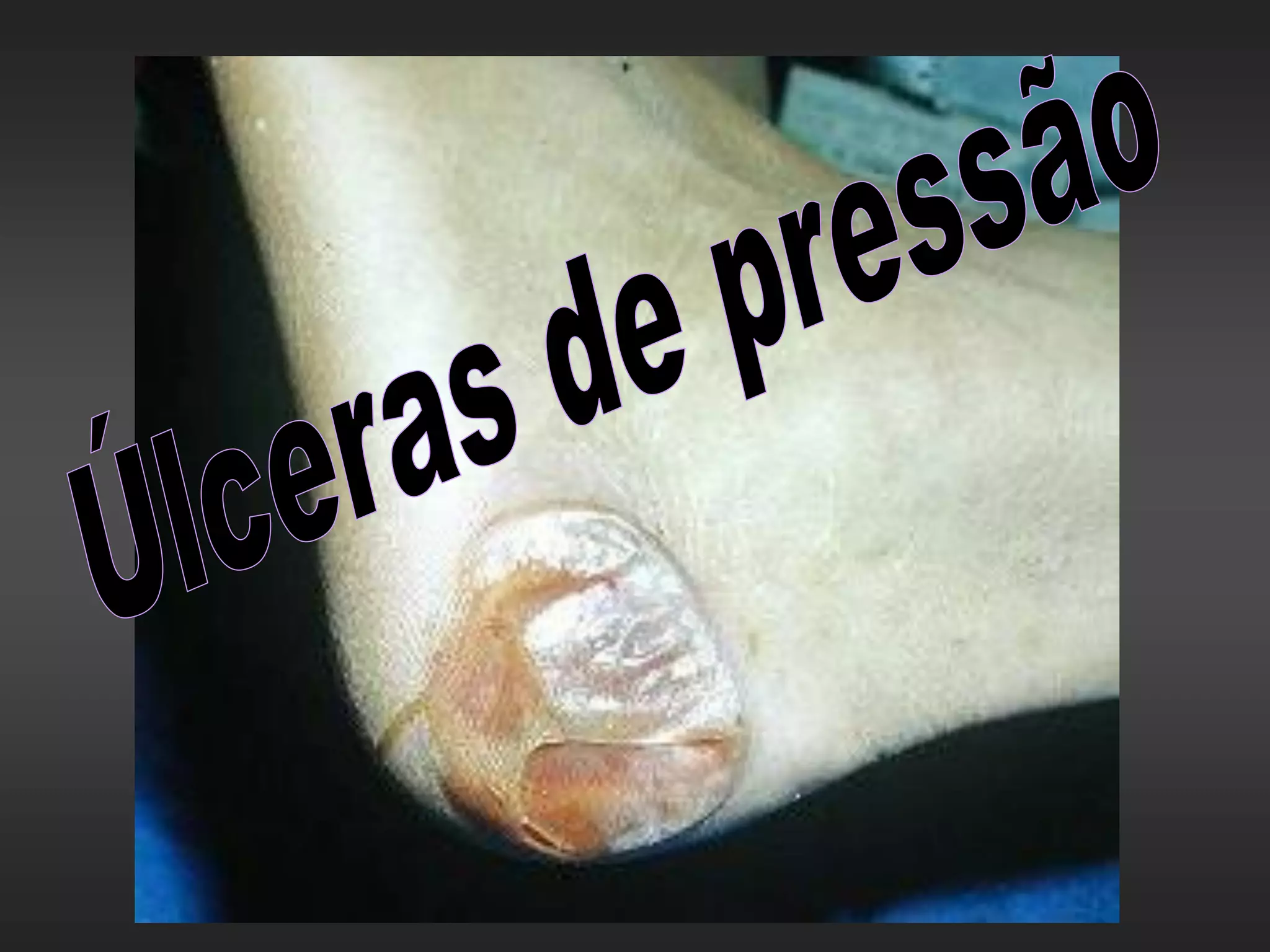
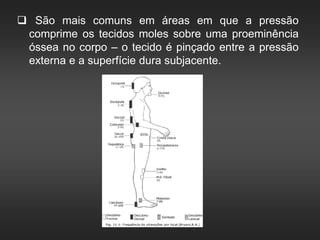
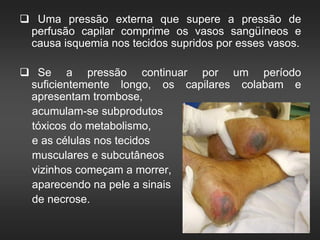
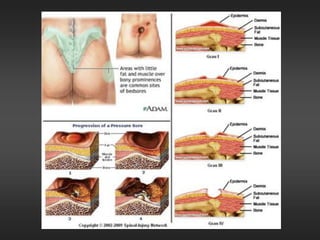
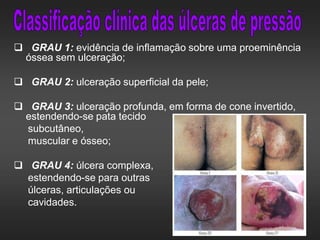
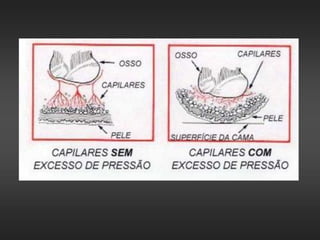
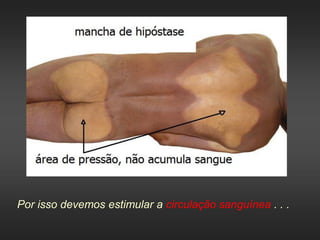
As úlceras de pressão são definidas como áreas de ulceração e necrose da pele causadas por pressão prolongada. Se a pressão externa exceder a pressão de perfusão capilar por tempo suficiente, pode ocorrer isquemia e necrose dos tecidos. O tratamento envolve alívio da pressão, cuidados com a pele, estimulação da circulação e controle de infecções para promover a cicatrização.