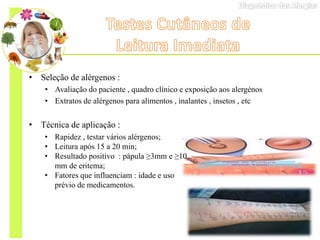
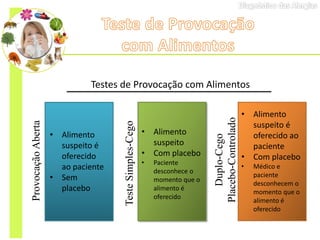
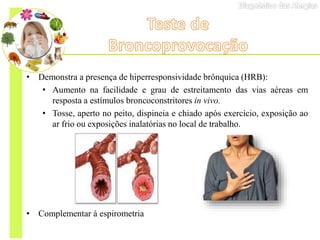
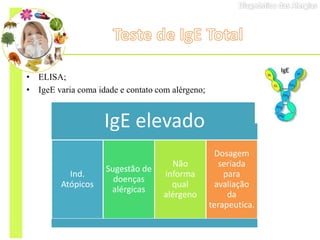
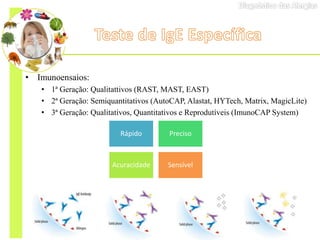
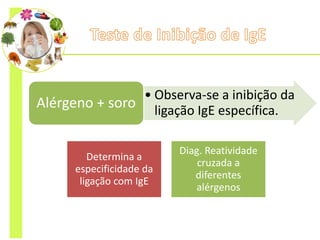
O documento discute vários testes utilizados no diagnóstico de alergias, incluindo testes cutâneos como o prick test, testes de provocação com alimentos e medicamentos, dosagem de IgE específica e testes funcionais como liberação de histamina e ativação de basófilos.