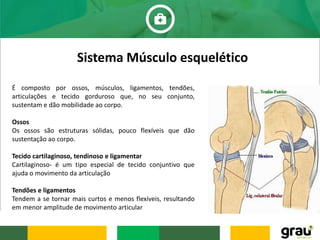
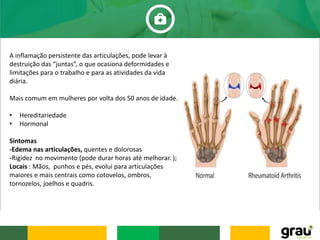
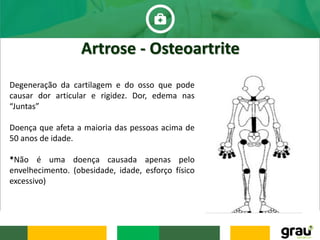
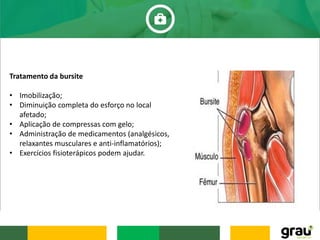
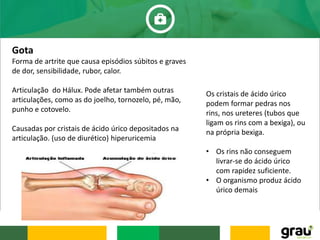
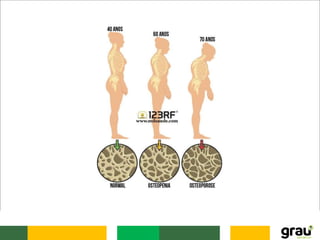
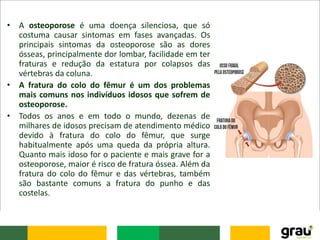
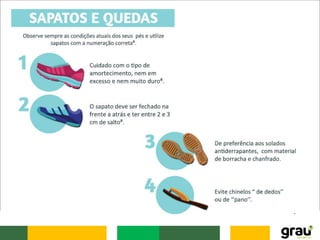
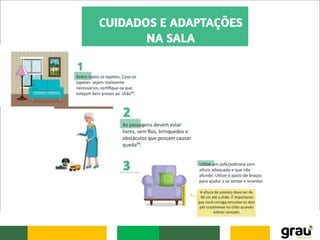
O documento discute várias doenças osteomusculares e articulares comuns em idosos, incluindo osteoporose, artrite, artrose, bursite, câimbras e gota. Ele também aborda prevenção de quedas em idosos e fatores que aumentam o risco de quedas relacionados a medicamentos. O documento fornece informações sobre sintomas, causas, diagnóstico e tratamento dessas condições.