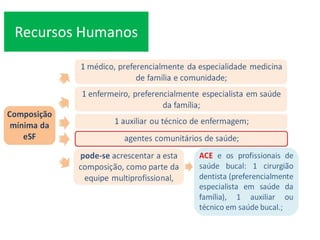
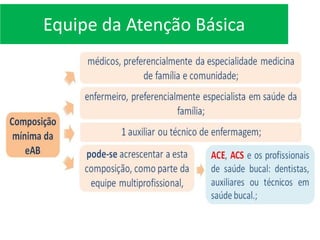
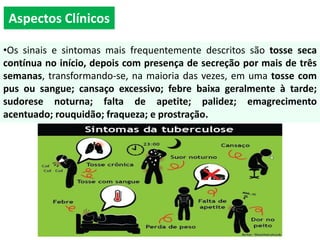
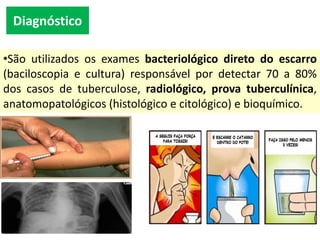
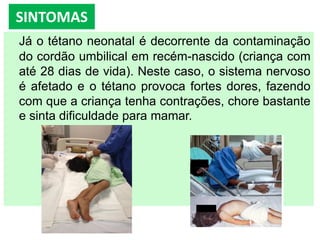
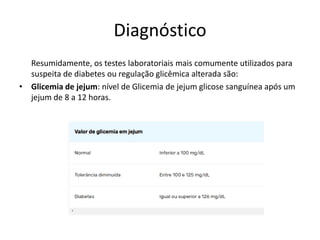
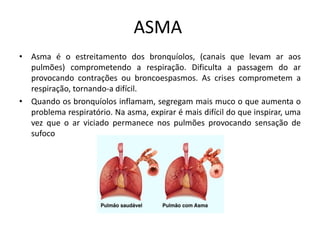
O documento resume informações sobre a Política Nacional de Atenção Básica (PNAB), Tuberculose, Difteria, Tétano e Coqueluche. A PNAB define que cada equipe de saúde será responsável por 2.000 a 3.500 pessoas e que a equipe mínima deve incluir um médico, enfermeiro, técnico em enfermagem e agentes comunitários. A tuberculose é transmitida por aerossóis e seu tratamento inclui rifampicina, isoniazida, pirazinamida e etambutol. A difteria