1) O documento discute as diretrizes para reanimação neonatal no Brasil em 2011, incluindo epidemiologia, preparação, avaliação e cuidados para recém-nascidos.
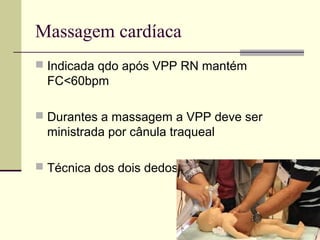
2) É destacada a importância da ventilação com pressão positiva para recém-nascidos que não apresentam boa vitalidade ao nascer, devendo ser iniciada nos primeiros 60 segundos de vida.
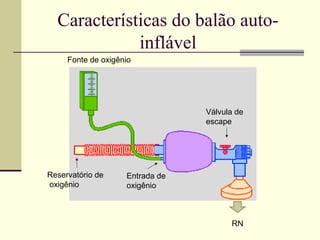
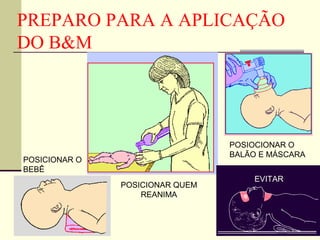
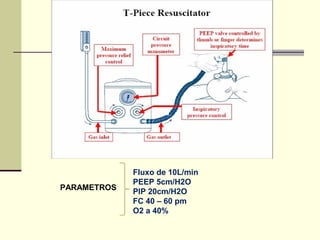
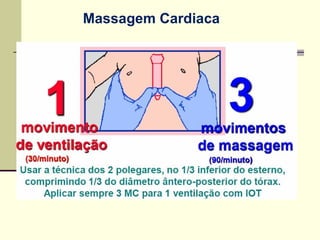
3) A ventilação pulmonar é o procedimento mais simples e efetivo na reanimação de recém-nascidos em sala de parto, podendo ser real
































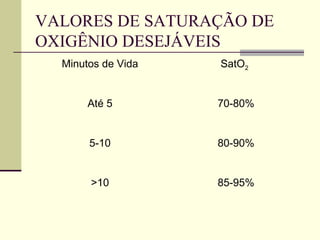
![OXIGÊNIO SUPLEMENTAR
RN≥34sem com apnéia, resp. irregular e/ou FC<100 – iniciar ventilação com ar
ambiente;
se não houver melhora e/ou não atingir os valores desejáveis de SatO2 com a
VPP em ar ambiente, recomenda-se o uso de O2 suplementar – APLICAR A
MISTURA DE O2/AR, ajustando a [O2] desejada através de blender;
OFERECER INICIALMENTE O2 A 40% E AJUSTAR A OFERTA DE ACORDO COM
A SATO2 DESEJÁVEL E A FC;
Caso o blender e o oxímetro não estejam disponíveis – iniciar VPP com ar
ambiente, ficar atento à insuflação pulmonar e à normalização da FC; se não
houver melhora em 90seg, continuar VPP com O2 a 100%.
RN<34sem com apnéia, resp. irregular e/ou FC<100 – iniciar VPP com O2 a 40%;
Se não houver normalização da FC, oferecer O2 suplementar guiado pela
oximetria de pulso;
Caso o blender ou o oxímetro não estejam disponíveis, iniciar VPP com ar
ambiente, ficar atento à insuflação pulmonar e à normalização da FC; se não
houver melhora em 90seg, continuar VPP com O2 a 100%.
RECOMEDA-SE O USO DA OXIMETRIA DE PULSO PARA MONITORAR A
OFERTA DE O2 SUPLEMENTAR](https://image.slidesharecdn.com/2-150815021752-lva1-app6891/85/2-reanimacao-neonatal-36-320.jpg)