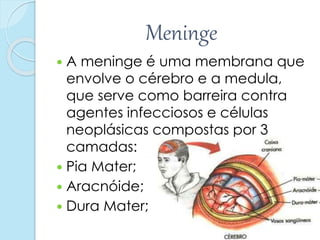
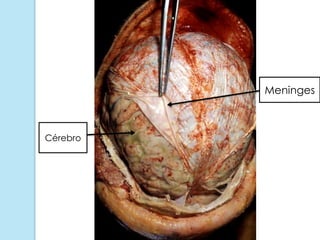
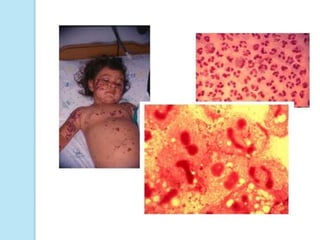
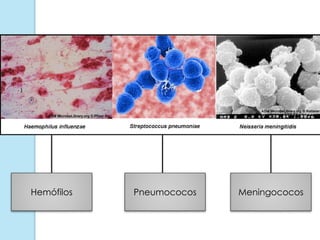
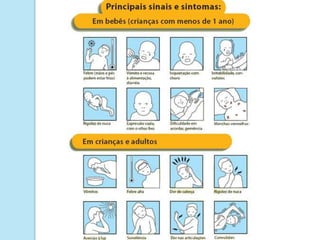
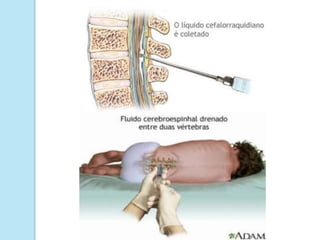
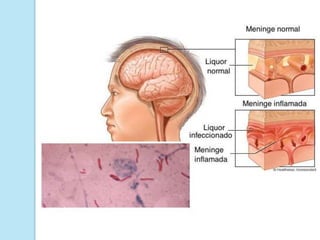
A meningite bacteriana é uma infecção das membranas que envolvem o cérebro e medula espinhal, causada principalmente por bactérias como pneumococos, hemófilos e meningococos. Os sintomas incluem febre, dor de cabeça e rigidez no pescoço. O diagnóstico é feito por exames do líquor e sangue e o tratamento é realizado com antibióticos. Sequelas como surdez e paralisia podem ocorrer se não tratada adequadamente.