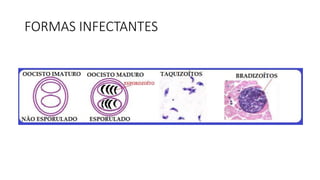
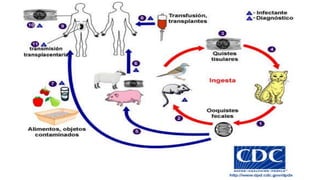
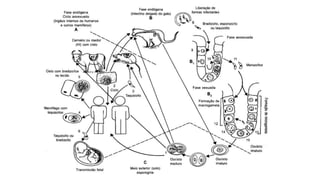
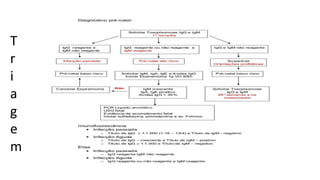
O documento revisa a toxoplasmose, uma doença infecciosa significativa na obstetrícia devido às suas complicações para o feto. Discute formas de transmissão, diagnóstico, tratamento e prevenção, destacando a importância da triagem sorológica em gestantes. Além disso, alerta sobre a necessidade de cuidados na manipulação de alimentos e higiene para evitar a infecção.