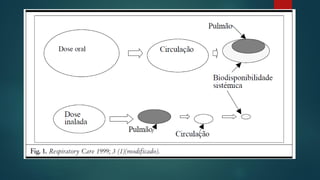
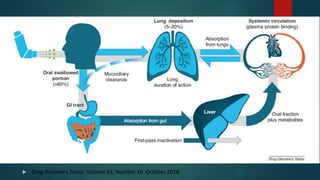
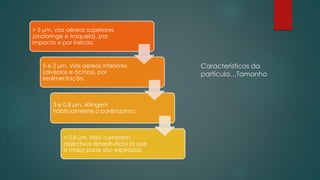
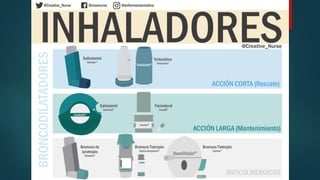
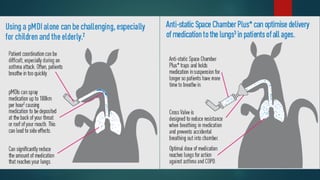
O documento fornece informações sobre técnicas de inalação e dispositivos inalatórios. Resume os principais tipos de dispositivos como inaladores pressurizados, inaladores de pó seco, nebulizadores e câmaras expansoras, e descreve as técnicas ideais de uso para cada um. Também enfatiza a importância do ensino correto da técnica inalatória aos pacientes para assegurar a eficácia do tratamento.