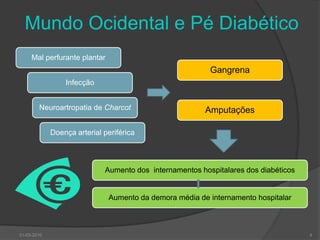
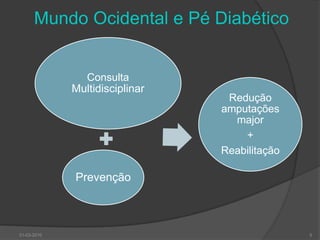
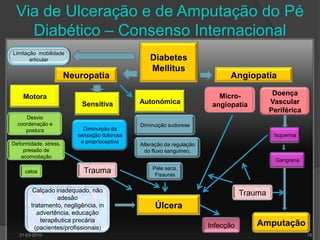
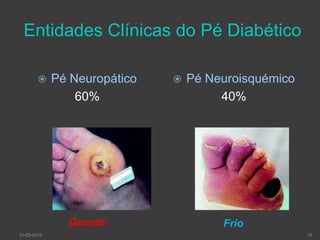
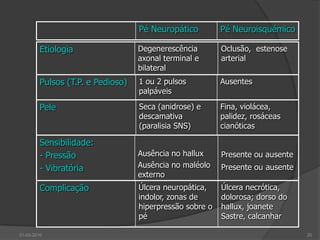
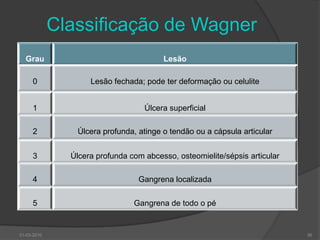
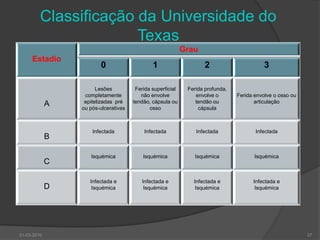
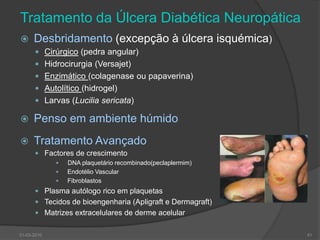
O documento discute o pé diabético, incluindo sua epidemiologia, definição, avaliação, prevenção e tratamento. Aborda os fatores de risco, diagnóstico, classificação de úlceras e sistemas de cuidados do pé diabético. Fornece detalhes sobre a consulta multidisciplinar de prevenção do pé diabético no Hospital de Faro.