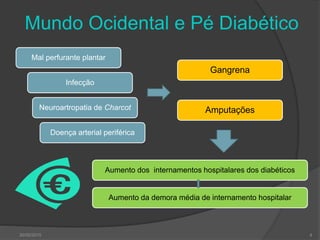
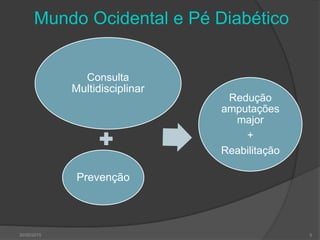
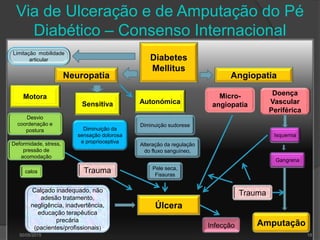
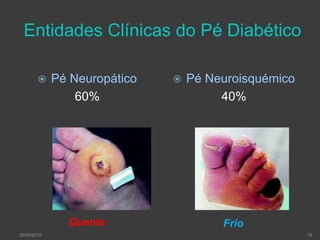
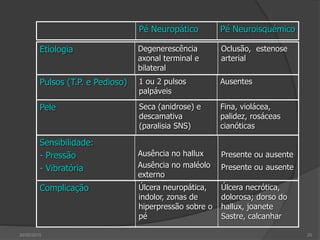
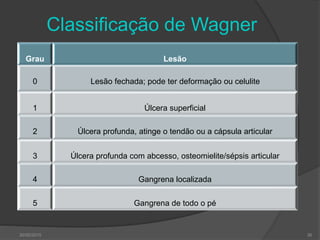
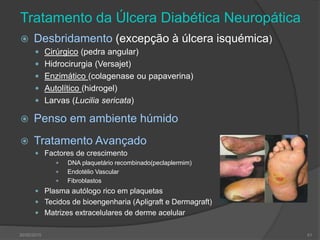
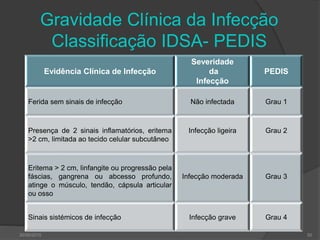
[1] O documento discute o diagnóstico, prevenção e tratamento do pé diabético, uma complicação comum da diabetes. [2] Apresenta estatísticas sobre a prevalência crescente da diabetes e das úlceras nos pés de diabéticos e seu impacto nas amputações. [3] Discutem-se os fatores de risco, a avaliação clínica multidisciplinar, a classificação do risco e as estratégias de prevenção para reduzir as úlceras e amputações nos pés de di