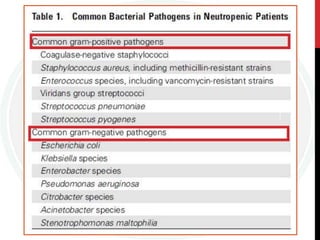
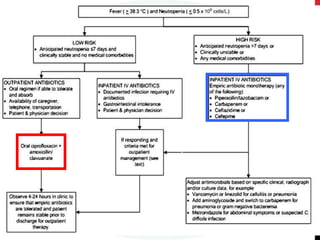
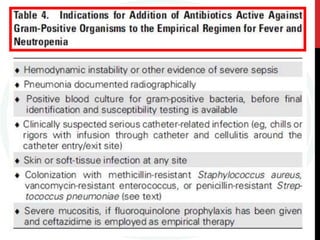
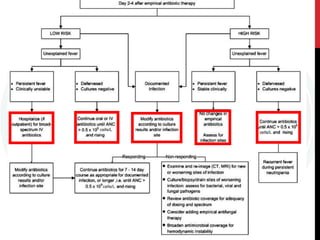
Este documento fornece diretrizes para o uso de agentes antimicrobianos em pacientes neutropênicos com câncer. Ele discute a epidemiologia, etiologias, definições, classificação de risco, exames iniciais, escolha de antibióticos, duração do tratamento, profilaxia e diagnóstico e tratamento de infecções de cateter. O objetivo é orientar a abordagem clínica destes pacientes de alto risco.