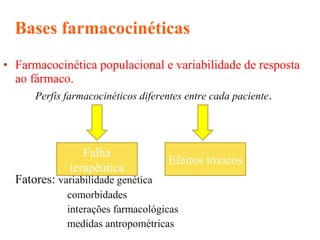
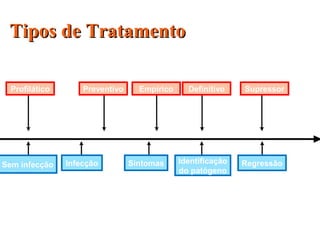
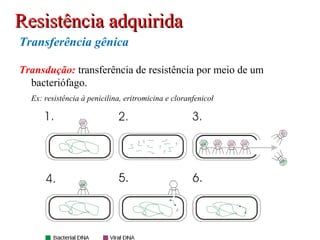
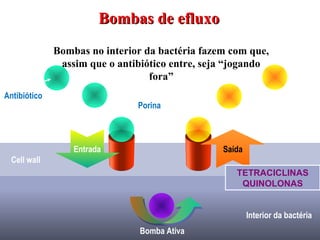
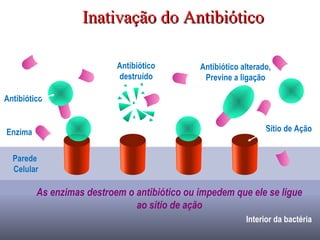
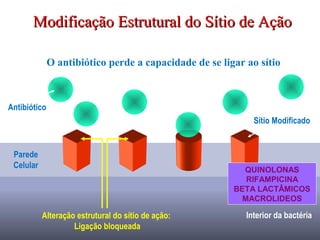
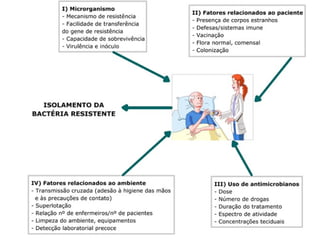
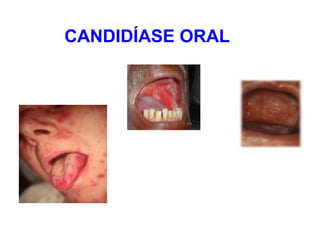
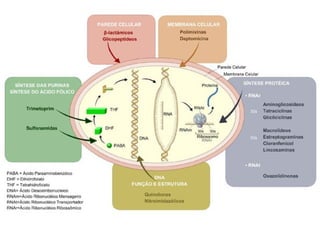
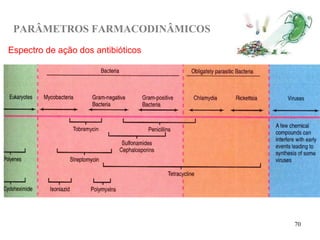
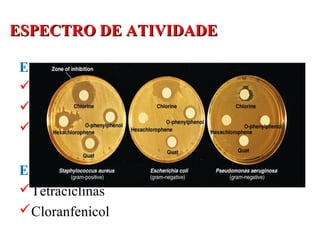
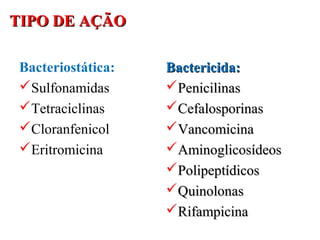
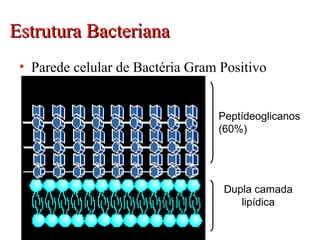
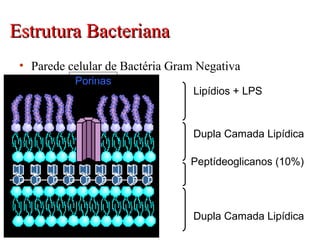
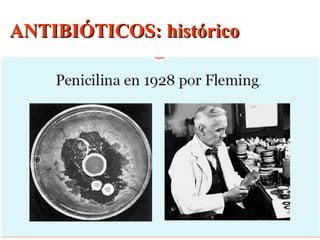
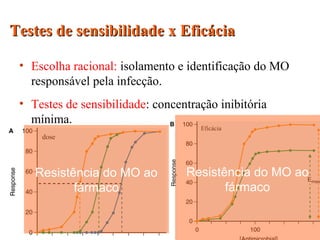
O documento descreve a história e conceitos fundamentais sobre antibióticos. Resume que antibióticos são substâncias produzidas por microrganismos que inibem ou matam outros microrganismos. Detalha os principais marcos históricos no desenvolvimento de antibióticos, desde o uso de vinho por Hipócrates até o desenvolvimento da penicilina.









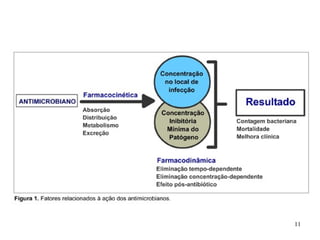



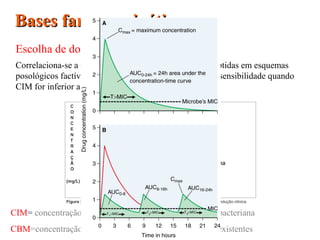

![Efeito pós-antibiótico
Antibióticos com alta relação Cmax/CIM inibem a multiplicação
bacteriana mesmo após a queda da [ ] abaixo da MIC por tempo
prolongado. Aminoglicosídeos e fluoroquinolonas.
Antibióticos com parâmetros farmacocinéticos/farmacodinâmicos
tempo dependentes (T>CIM), como os betalactâmicos são
desprovidos de efeito pós-antibiótico.](https://image.slidesharecdn.com/atb1faminas-150627010425-lva1-app6892/85/Atb-1-faminas-18-320.jpg)