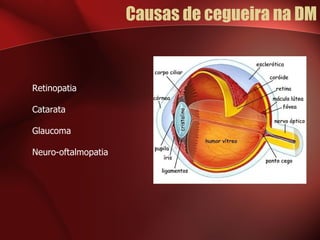
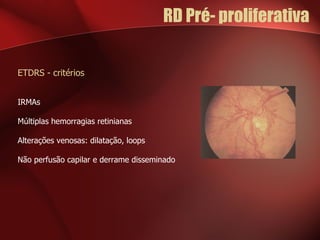
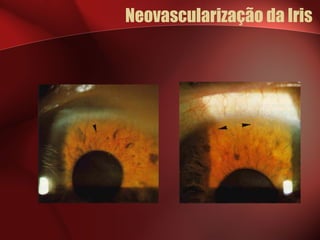
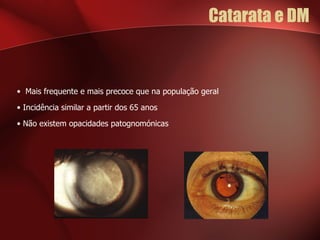
1) A retinopatia diabética é a principal causa de cegueira nos países desenvolvidos e está associada ao tempo de evolução da diabetes e ao controlo glicémico.
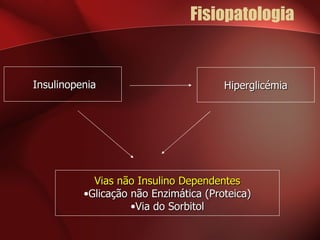
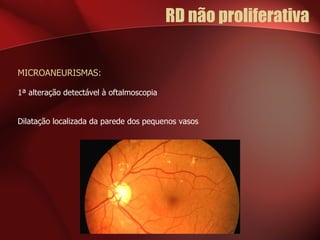
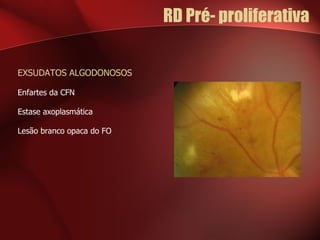
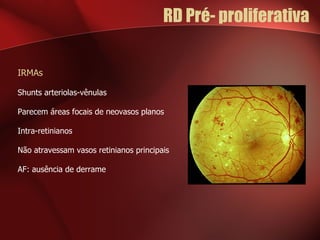
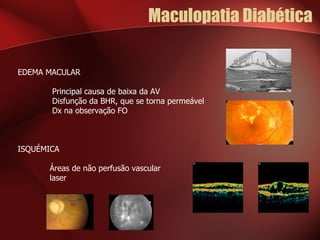
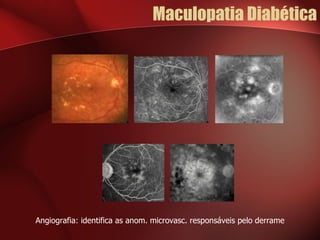
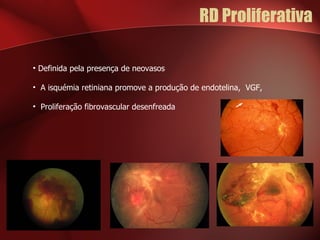
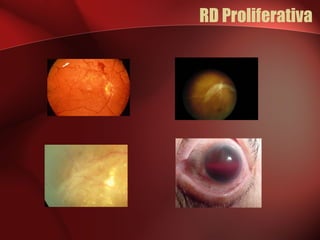
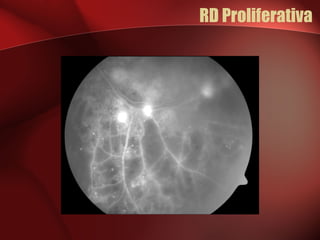
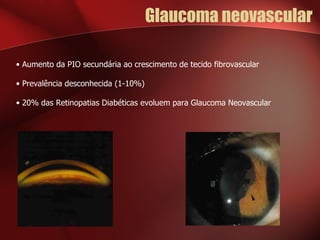
2) A retinopatia diabética começa por microaneurismas e hemorragias na retina e pode progredir para exsudatos, neovascularização e edema macular causando perda de visão.
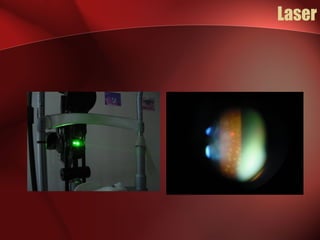
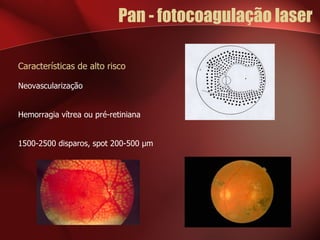
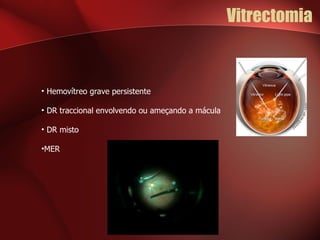
3) O tratamento inclui fotocoagulação a laser, vitrectomia e controlo glicémico rigoroso para prevenir a progressão da doença e a