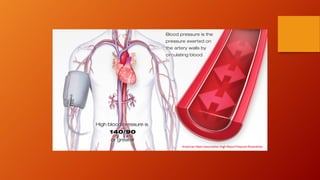
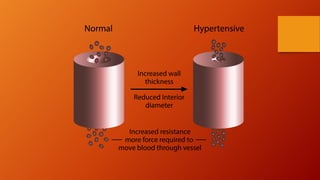
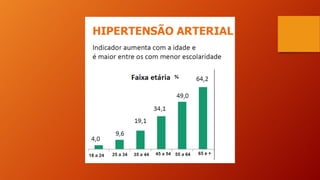
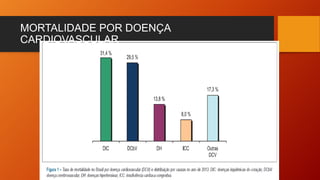
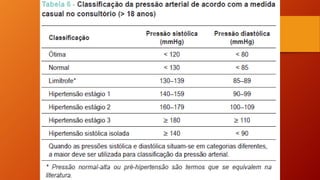
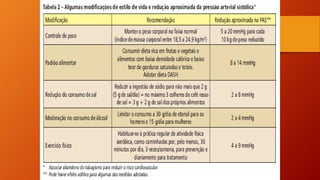
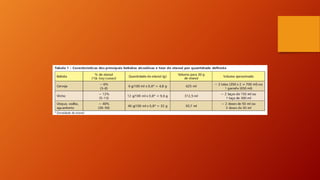
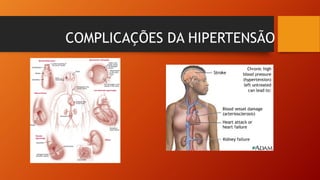
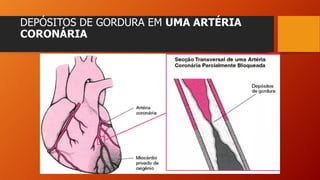
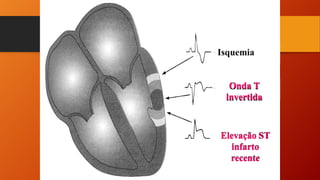
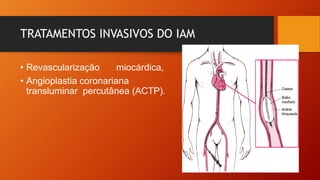
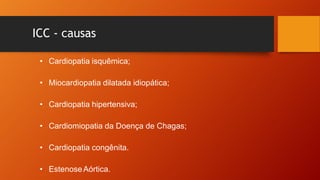
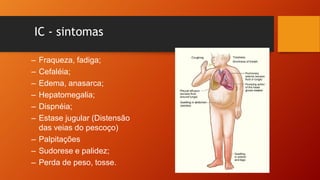
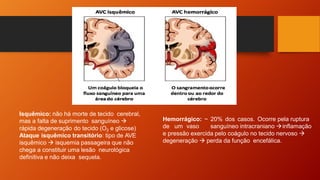
O documento discute as principais doenças cardiovasculares, incluindo hipertensão arterial, angina, infarto agudo do miocárdio e insuficiência cardíaca congestiva. Ele fornece definições, fatores de risco, sintomas, diagnóstico e opções de tratamento para essas condições.