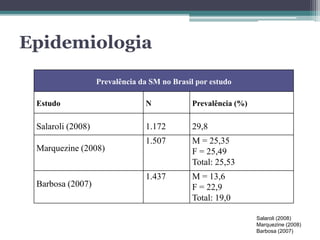
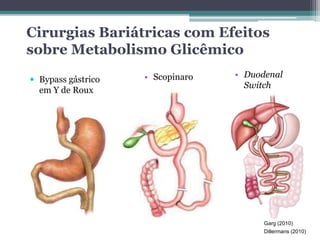
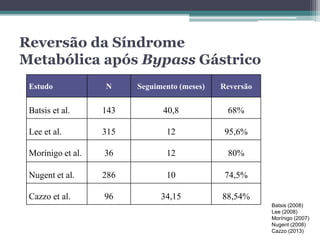
O documento discute o tratamento cirúrgico da síndrome metabólica. Apresenta os critérios de diagnóstico, epidemiologia, fisiopatologia e cirurgias bariátricas que podem reverter a síndrome metabólica e diabetes mellitus tipo 2, principalmente derivações biliopancreáticas que levam a taxas de reversão acima de 90%. As cirurgias atuam por mecanismos sacietógenos, incretínicos e alterações no microbioma intestinal.