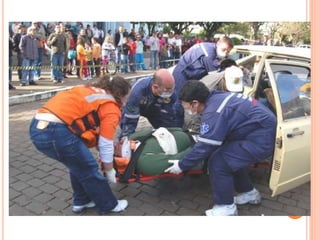
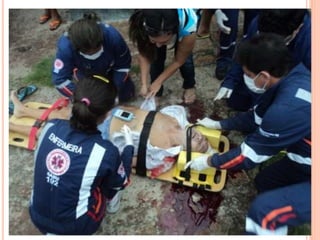
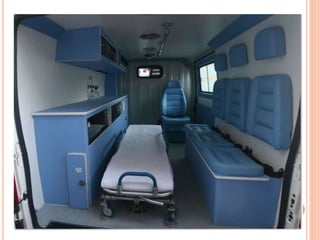
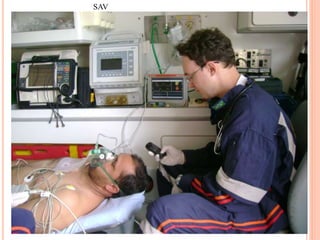
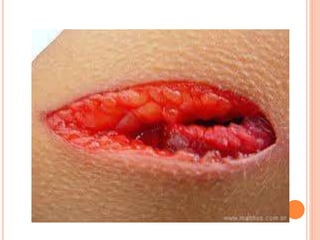
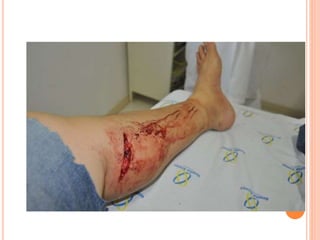
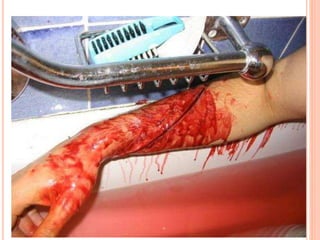
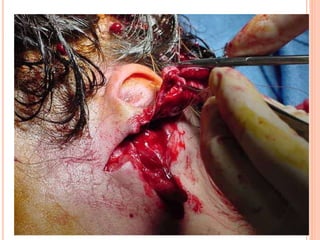
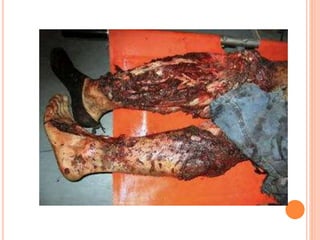
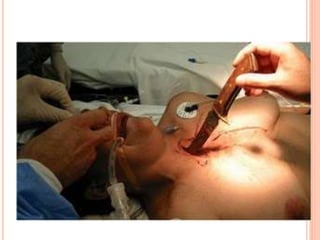
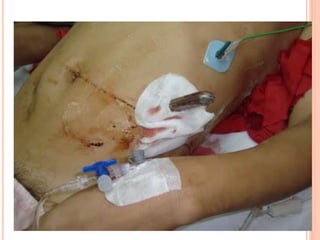
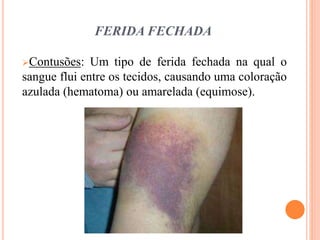
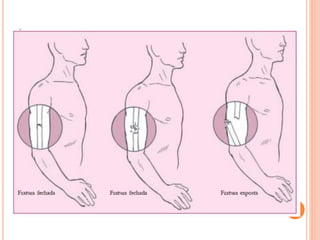
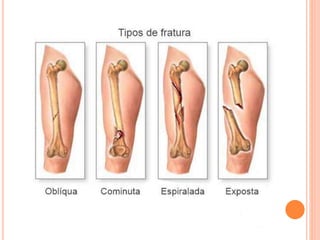
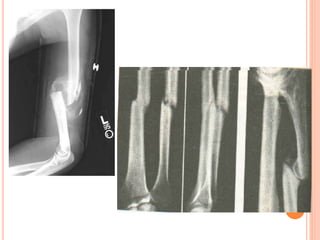
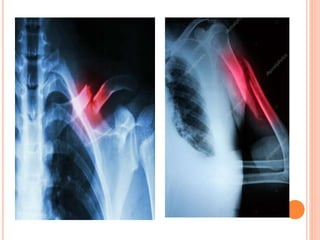
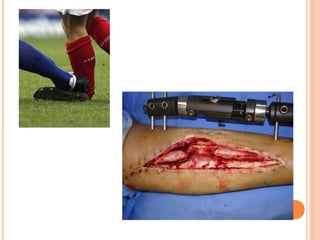
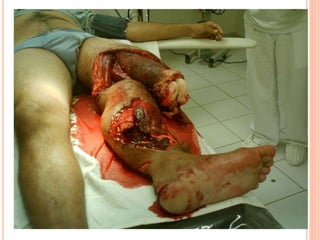
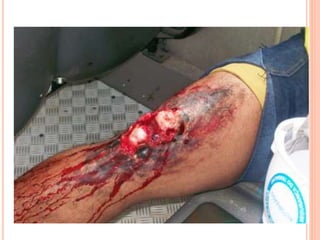
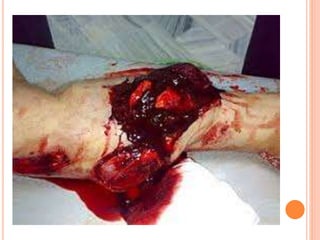
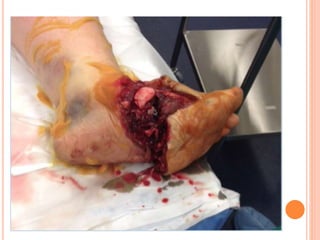
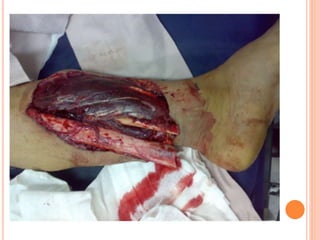
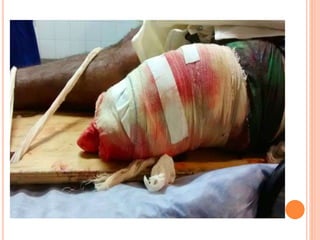
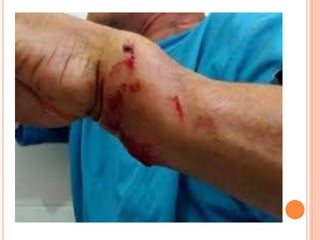
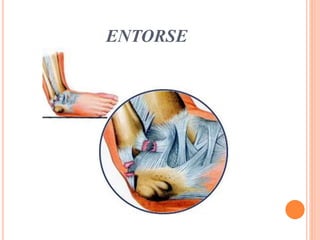
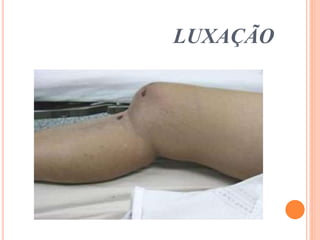
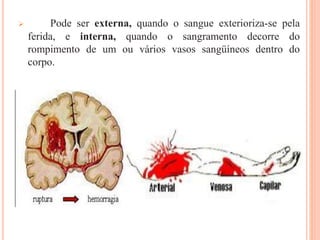
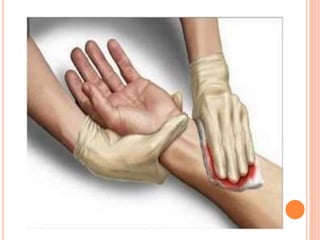
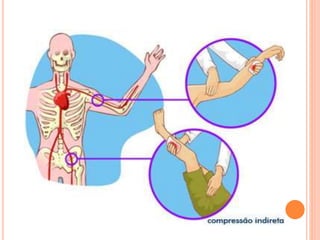
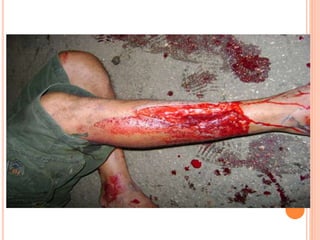
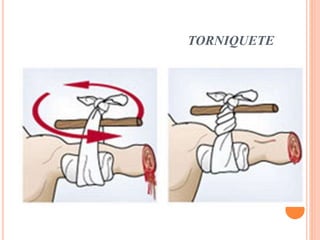
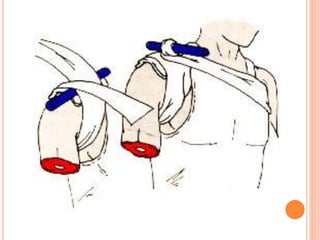
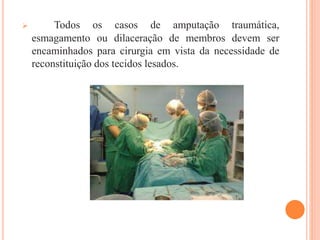
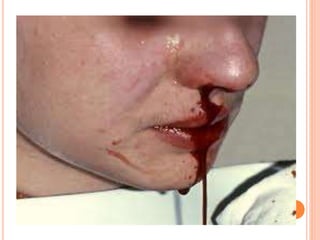
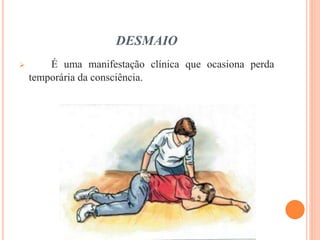
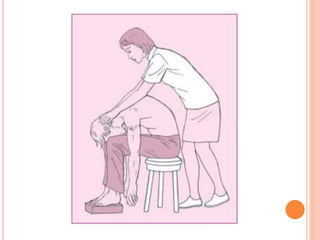
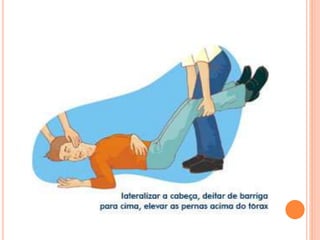
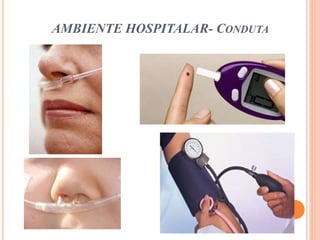
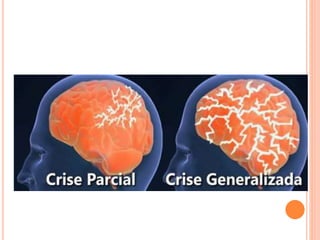
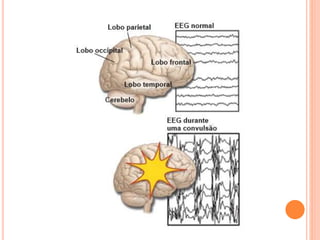
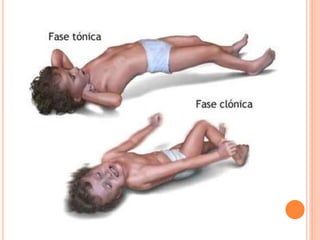
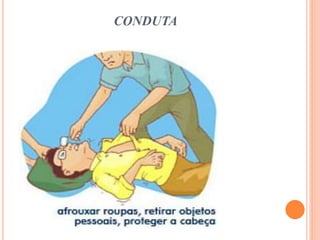
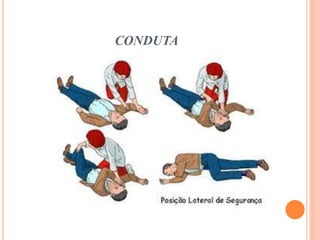
O documento descreve as habilidades necessárias para o atendimento de urgência e emergência, incluindo reconhecer situações de urgência, aplicar suporte básico e avançado de vida, prestar cuidados de enfermagem em situações como dor, emergências obstétricas e saúde mental, além de descrever equipamentos, tipos de ambulâncias e o fluxo de atendimento pré-hospitalar e hospitalar.