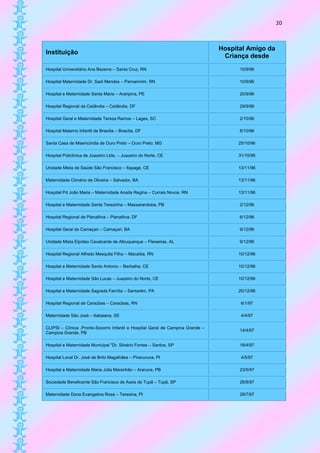
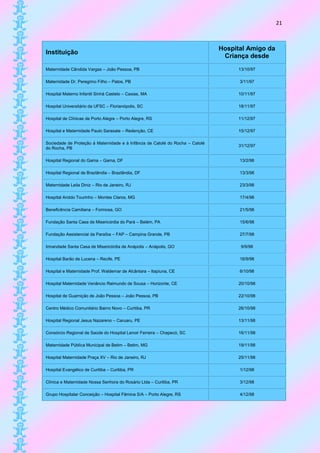
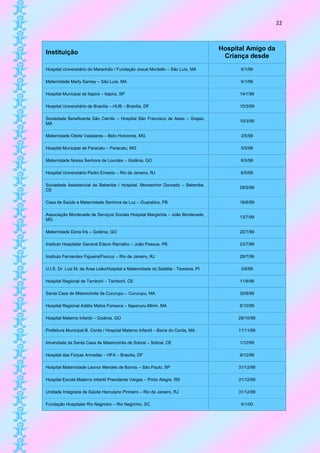
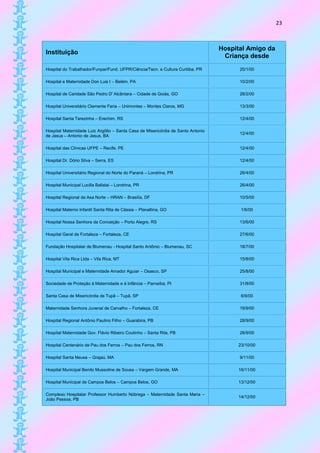
Este documento fornece informações sobre:
1) O histórico do aleitamento materno, desde o período medieval até iniciativas atuais como o Projeto Carteiro Amigo e Hospitais Amigos da Criança.
2) A formação do leite, suas vantagens para o bebê, mãe e família.
3) O papel do aleitamento materno no desenvolvimento dentofacial do bebê e as legislações que garantem o direito de amamentar.