HPV e câncer do colo do útero
- 1. Patrícia Prates | Apostila de Citopatologia Clínica
- 2. 2 O que significa "HPV"? É a sigla em inglês para papilomavírus humano. Os HPV são vírus capazes de infectar a pele ou as mucosas. Existem mais de 100 tipos diferentes de HPV, sendo que cerca de 40 tipos podem infectar o trato ano-genital. 2: HPV e câncer do colo do útero Qual é a relação entre HPV e câncer? A infecção pelo HPV é muito frequente, mas transitória, regredido espontaneamente na maioria das vezes. No pequeno número de casos nos quais a infecção persiste e, especialmente, é causada por um tipo viral oncogênico (com potencial para causar câncer), pode ocorrer o desenvolvimento de lesões precursoras, que se não forem identificadas e tratadas podem progredir para o câncer, principalmente no colo do útero, mas também na vagina, vulva, ânus, pênis, orofaringe e boca. Quais são os tipos de HPV que podem causar câncer? Pelo menos 13 tipos de HPV são considerados oncogênicos, apresentando maior risco ou probabilidade de provocar infecções persistentes e estar associados a lesões precursoras. Dentre os HPV de alto risco oncogênico, os tipos 16 e 18 estão presentes em 70% dos casos de câncer do colo do útero. Já os HPV 6 e 11, encontrados em 90% dos condilomas genitais e papilomas laríngeos, são considerados não oncogênicos. O que é câncer do colo do útero? É um tumor que se desenvolve a partir de alterações no colo do útero, que se localiza no fundo da vagina. Essas alterações são chamadas de lesões precursoras, são totalmente curáveis na maioria das vezes e, se não tratadas, podem demorar muitos anos para se transformar em câncer. As lesões precursoras ou o câncer em estágio inicial não apresentam sinais ou sintomas, mas conforme a doença avança podem aparecer sangramento vaginal, corrimento e dor, nem sempre nessa ordem. Nesses casos, a orientação é sempre procurar um posto de saúde para tirar as dúvidas, investigar os sinais ou sintomas e iniciar um tratamento, se for o caso. Qual é o risco de uma mulher infectada pelo HPV desenvolver câncer do colo do útero? Aproximadamente 291 milhões de mulheres no mundo são portadoras do HPV, sendo que 32% estão infectadas pelos tipos 16, 18 ou ambos. Comparando-se esse dado com a incidência anual de aproximadamente 500 mil casos de câncer de colo do útero, conclui-se que o câncer é um desfecho raro, mesmo na presença da infecção pelo HPV. Ou seja, a infecção pelo HPV é um fator necessário, mas não suficiente, para o desenvolvimento do câncer do colo do útero. Além da infecção pelo HPV, há outros fatores que aumentam o risco de uma mulher desenvolver câncer do colo do útero? Fatores ligados à imunidade, à genética e ao comportamento sexual parecem influenciar os mecanismos ainda incertos que determinam a regressão ou a persistência da infecção pelo HPV e também a progressão para lesões precursoras ou câncer. Desta forma, o tabagismo, o início precoce da vida sexual, o número elevado de parceiros
- 3. 3 sexuais e de gestações, o uso de pílula anticoncepcional e a imunossupressão (causada por infecção por HIV ou uso de imunossupressores) são considerados fatores de risco para o desenvolvimento do câncer do colo do útero. A idade também interfere nesse processo, sendo que a maioria das infecções por HPV em mulheres com menos de 30 anos regride espontaneamente, ao passo que acima dessa idade a persistência é mais frequente. Como as mulheres podem se prevenir do câncer do colo do útero? Fazendo o exame preventivo (de Papanicolaou ou citopatológico), que pode detectar as lesões precursoras. Quando essas alterações que antecedem o câncer são identificadas e tratadas é possível prevenir a doença em 100% dos casos. O exame deve ser feito preferencialmente pelas mulheres entre 25 e 64 anos, que têm ou já tiveram atividade sexual. Os dois primeiros exames devem ser feitos com intervalo de um ano e, se os resultados forem normais, o exame passará a ser realizado a cada três anos. Onde é possível fazer os exames preventivos do câncer do colo do útero pelo SUS? Postos de coleta de exames preventivos ginecológicos do SUS estão disponíveis em todos os estados do País e os exames são gratuitos. Procure a Secretaria de Saúde de seu município para obter informações. 3: Manifestações da infecção pelo HPV Uma pessoa infectada pelo vírus necessariamente apresenta sinais ou sintomas? A maioria das infecções por HPV é assintomática ou inaparente e de caráter transitório, ou seja, regride espontaneamente. Tanto o homem quanto a mulher podem estar infectados pelo vírus sem apresentar sintomas. Habitualmente as infecções pelo HPV se apresentam como lesões microscópicas ou não produzem lesões, o que chamamos de infecção latente. Quando não vemos lesões não é possível garantir que o HPV não está presente, mas apenas que não está produzindo doença. Quais são as manifestações da infecção pelo HPV? Estima-se que somente cerca de 5% das pessoas infectadas pelo HPV desenvolverá alguma forma de manifestação. A infecção pode se manifestar de duas formas: clínica e subclínica. As lesões clínicas se apresentam como verrugas ou lesões exofíticas, são tecnicamente denominadas condilomas acuminados e popularmente chamadas "crista de galo", "figueira" ou "cavalo de crista". Têm aspecto de couve-flor e tamanho variável. Nas mulheres podem aparecer no colo do útero, vagina, vulva, região pubiana, perineal, perianal e ânus. Em homens podem surgir no pênis (normalmente na glande), bolsa escrotal, região pubiana, perianal e ânus. Essas lesões também podem aparecer na boca e na garganta em ambos os sexos. As infecções subclínicas (não visíveis ao olho nu) podem ser encontradas nos mesmos locais e não apresentam nenhum sintoma ou sinal. No colo do útero são chamadas de Lesões Intra-epiteliais de Baixo Grau/Neoplasia Intra-epitelial grau I (NIC I), que refletem apenas a presença do vírus, e de Lesões Intra-epiteliais de Alto
- 4. 4 Grau/Neoplasia Intra-epitelial graus II ou III (NIC II ou III), que são as verdadeiras lesões precursoras do câncer do colo do útero. O desenvolvimento de qualquer tipo de lesão clínica ou subclínica em outras regiões do corpo é raro. Estou com uma lesão genital que se assemelha à descrição de lesão provocada por HPV. O que devo fazer? É recomendado procurar um profissional de saúde para o diagnóstico correto e indicação do tratamento adequado. 4: Formas de diagnóstico Como a infecção pelo HPV é diagnosticada em homens e mulheres? A investigação diagnóstica da infecção latente pelo HPV, que ocorre na ausência de manifestações clínicas ou subclínicas, só pode atualmente ser realizada por meio de exames de biologia molecular, que mostram a presença do DNA do vírus. Entretanto, não é indicado procurar diagnosticar a presença do HPV, mas sim suas manifestações. O diagnóstico das verrugas ano-genitais pode ser feito em homens e em mulheres por meio do exame clínico. As lesões subclínicas podem ser diagnosticadas por meio de exames laboratoriais (citopatológico, histopatológico e de biologia molecular) ou do uso de instrumentos com poder de magnificação (lentes de aumento), após a aplicação de reagentes químicos para contraste (colposcopia, peniscopia, anuscopia). 5:Tratamento Qual o tratamento para a infecção pelo HPV? Não há tratamento específico para eliminar o vírus. O tratamento das lesões clínicas deve ser individualizado, dependendo da extensão, número e localização. Podem ser usados laser, eletrocauterização, ácido tricloroacético (ATA) e medicamentos que melhoram o sistema de defesa do organismo. As lesões de baixo grau não oferecem maiores riscos, tendendo a desaparecer mesmo sem tratamento na maioria das mulheres. A conduta recomendada é a repetição do exame preventivo em seis meses. O tratamento apropriado das lesões precursoras é imprescindível para a redução da incidência e mortalidade pelo câncer do colo uterino. As diretrizes brasileiras recomendam, após confirmação colposcópica ou histológica, o tratamento excisional das Lesões Intra-epiteliais de Alto Grau, por meio de exérese da zona de transformação (EZT) por eletrocirurgia. Só o médico, após a avaliação de cada caso, pode recomendar a conduta mais adequada. Após passar por tratamento, a pessoa pode se reinfectar? Sim. A infecção por HPV pode não induzir imunidade natural e, além disso, pode ocorrer contato com outro tipo viral.
- 5. 5 Que tipo de médico deve ser procurado para o tratamento de pacientes com infecção por HPV? Médicos ginecologistas, urologistas ou proctologistas podem tratar pessoas com infecção por HPV. Outros especialistas podem ser indicados após análise individual de cada caso. 6: Transmissão Como os HPV são transmitidos? A transmissão do vírus se dá por contato direto com a pele ou mucosa infectada. A principal forma é pela via sexual, que inclui contato oral-genital, genital-genital ou mesmo manual-genital. Assim sendo, o contágio com o HPV pode ocorrer mesmo na ausência de penetração vaginal ou anal. Também pode haver transmissão durante o parto. Não está comprovada a possibilidade de contaminação por meio de objetos, do uso de vaso sanitário e piscina ou pelo compartilhamento de toalhas e roupas íntimas. Os HPV são facilmente contraídos? Estudos no mundo comprovam que 80% das mulheres sexualmente ativas serão infectadas por um ou mais tipos de HPV em algum momento de suas vidas. Essa percentagem pode ser ainda maior em homens. Estima-se que entre 25% e 50% da população feminina e 50% da população masculina mundial esteja infectada pelo HPV. Porém, a maioria das infecções é transitória, sendo combatida espontaneamente pelo sistema imune, regredindo entre seis meses a dois anos após a exposição, principalmente entre as mulheres mais jovens. Para haver o contágio com o HPV, a(o) parceira(o) sexual precisa apresentar manifestações da infecção? Provavelmente a transmissão é facilitada quando as lesões clínicas estão presentes: foi demonstrado que 64% dos parceiros sexuais de indivíduos portadores de condilomas genitais desenvolveram lesões semelhantes. No entanto não é possível afirmar que não há chance de contaminação na ausência de lesões. Após o contágio com HPV por quanto tempo uma pessoa pode não manifestar a infecção? Não se sabe por quanto tempo o HPV pode permanecer inaparente e quais são os fatores responsáveis pelo desenvolvimento de lesões. As manifestações da infecção podem só ocorrer meses ou até anos depois do contato. Por esse motivo não é possível determinar se o contágio foi recente ou antigo. Na ocorrência de relação sexual com uma pessoa infectada pelo HPV, como saber se houve contaminação? O fato de ter mantido relação sexual com uma pessoa infectada pelo HPV não significa que obrigatoriamente ocorrerá transmissão da infecção, mas não sabemos qual é o risco por não conhecermos a contagiosidade do HPV. Apesar da ansiedade
- 6. 6 ocasionada pela possibilidade de contaminação, não é indicado procurar diagnosticar a presença do HPV. As pessoas expostas ao vírus devem ficar atentas para o surgimento de alguma lesão, mas não adianta procurar o médico no dia seguinte, pois isto pode levar semanas a meses para ocorrer. As mulheres devem obedecer à periodicidade de realização do exame preventivo (Papanicolaou). 7: HPV e gravidez Existe risco de má formação do feto para mulheres grávidas infectadas com HPV? A ocorrência de infecção pelo HPV durante a gravidez não implica em má formação do feto. Qual a via de parto indicada para mulheres grávidas infectadas com HPV? O parto normal não é contra-indicado, pois, apesar de ser possível a contaminação do bebê, o desenvolvimento de lesões é muito raro. Pode também ocorrer contaminação antes do trabalho de parto e a opção pela cesariana não garante a prevenção da transmissão da infecção. A via de parto (normal ou cesariana) deverá ser determinada pelo médico após análise individual de cada caso. 8: Prevenção Como homens e mulheres, independente na orientação sexual, podem se prevenir dos HPV? Apesar de sempre recomendado, o uso de preservativo (camisinha) durante todo contato sexual, com ou sem penetração, não protege totalmente da infecção pelo HPV, pois não cobre todas as áreas passíveis de ser infectadas. Na presença de infecção na vulva, na região pubiana, perineal e perianal ou na bolsa escrotal, o HPV poderá ser transmitido apesar do uso do preservativo. A camisinha feminina, que cobre também a vulva, evita mais eficazmente o contágio se utilizada desde o início da relação sexual. Existe vacina contra o HPV? Sim. Existem duas vacinas profiláticas contra HPV aprovadas e registradas pela Agência Nacional de Vigilância Sanitária (ANVISA) e que estão comercialmente disponíveis: a vacina quadrivalente, da empresa Merck Sharp & Dohme (nome comercial Gardasil), que confere proteção contra HPV 6, 11, 16 e 18; e a vacina bivalente, da empresa GlaxoSmithKline (nome comercial Cervarix), que confere proteção contra HPV 16 e 18. Para que servem as vacinas contra o HPV? As vacinas são preventivas, tendo como objetivo evitar a infecção pelos tipos de HPV nelas contidos. A vacina quadrivalente está aprovada no Brasil para prevenção de lesões genitais pré-cancerosas de colo do útero, vulva e vagina e câncer do colo do útero em mulheres e verrugas genitais em mulheres e homens, relacionados ao HPV 6, 11, 16 e 18. A vacina bivalente está aprovada para prevenção de lesões genitais pré-cancerosas do colo do útero e câncer do colo do útero em mulheres, relacionados ao HPV 16 e 18.
- 7. 7 Nenhuma das vacinas é terapêutica, ou seja, não há eficácia contra infecções ou lesões já existentes. Quem pode ser vacinado? De acordo com o registro na ANVISA, a vacina quadrivalente é indicada para mulheres e homens entre 9 e 26 anos de idade e vacina bivalente é indicada para mulheres entre 10 e 25 anos de idade. Novos estudos mostraram que as vacinas também são seguras para mulheres com mais de 26 anos e os fabricantes já iniciaram os procedimentos para que a ANVISA aprove seus produtos para faixas etárias mais avançadas. No momento as clínicas de vacinação ainda não estão autorizadas a aplicar as vacinas em faixas etárias superiores às estabelecidas pela ANVISA. Ambas as vacinas possuem maior indicação para meninas que ainda não iniciaram a vida sexual, uma vez que apresentam maior eficácia na proteção de indivíduos não expostos aos tipos virais presentes nas vacinas. Países que adotam a vacinação em programas nacionais de imunização utilizam a faixa etária de 9 a 13 anos. Vale a pena vacinar mulheres que já iniciaram a atividade sexual? Após o início da atividade sexual a possibilidade de contato com o HPV aumenta progressivamente: 25% das adolescentes apresentam infecção pelo HPV durante o primeiro ano após iniciação sexual e três anos depois esse percentual sobe para 70%. Não há, até o momento, evidência científica de benefício estatisticamente significativo em vacinar mulheres previamente expostas ao HPV. Isso quer dizer que algumas mulheres podem se beneficiar e outras não. Nesses casos a decisão sobre a vacinação deve ser individualizada, levando em conta as expectativas e a relação custo-benefício pessoal. Não existe risco à saúde caso uma pessoa que já tenha tido contato com o HPV for vacinada. Vale a pena vacinar mulheres já tratadas para lesões no colo do útero, vagina ou vulva? Existe evidência científica de pequeno benefício em vacinar mulheres previamente tratadas, que poderiam apresentar menos recidivas. Também nesses casos a decisão sobre a vacinação deve ser individualizada. Vale a pena vacinar homens? A eficácia da vacina contra HPV foi comprovada em homens para prevenção de condilomas genitais e lesões precursoras de câncer no pênis e ânus. Teoricamente, se os homens forem vacinados contra HPV, as mulheres estariam protegidas através de imunidade indireta ou de rebanho, pois o vírus é sexualmente transmissível. Entretanto, estudos que avaliaram a custo-efetividade das vacinas para a prevenção do câncer do colo do útero através de modelos matemáticos mostraram que um programa de vacinação de homens e mulheres não é custo-efetivo quando comparado com a vacinação exclusiva de mulheres. Por quanto tempo a vacina é eficaz? A duração da eficácia foi comprovada até 8-9 anos, mas ainda existem lacunas de conhecimento relacionadas à duração da imunidade em longo prazo (por quanto
- 8. 8 tempo as três doses recomendadas protegem contra o contágio pelo HPV) e a necessidade de dose de reforço (aplicação de novas doses da vacina no futuro na população já vacinada). As vacinas são seguras? Sim, seguras e bem toleradas. Os eventos adversos mais observados incluem dor, inchaço e vermelhidão no local da injeção e dor de cabeça de intensidade leve a moderada. Existem contra-indicações para a vacinação? A vacina está contra-indicada para gestantes, indivíduos acometidos por doenças agudas e com hipersensibilidade aos componentes (princípios ativos ou excipientes) de imunobiológicos. Há pouca informação disponível quanto à segurança e imunogenicidade em indivíduos imunocomprometidos. Como as vacinas são administradas: Ambas são recomendadas em três doses, por via intramuscular. A vacina quadrivalente tem esquema vacinal 0, 2 e 6 meses e, caso seja necessário um esquema alternativo, a segunda dose pode ser administrada pelo menos um mês após a primeira dose e a terceira dose pelo menos quatro meses após a primeira dose. A vacina bivalente tem esquema 0, 1 e 6 meses, podendo ter a segunda dose administrada entre um mês e dois meses e meio após a primeira dose e a terceira dose entre cinco e 12 meses após a primeira dose. As meninas ou mulheres vacinadas podem dispensar a realização do exame preventivo? Não. É imprescindível manter a realização do exame preventivo, pois as vacinas protegem apenas contra dois tipos oncogênicos de HPV, responsáveis por cerca de 70% dos casos de câncer do colo do útero. Ou seja, 30% dos casos de câncer causados pelos outros tipos oncogênicos de HPV vão continuar ocorrendo se não for realizada a prevenção secundária. A vacina contra o HPV está disponível no Sistema Único de Saúde (SUS)? Estará a partir de 2014. O Ministério da Saúde avalia desde 2006 a incorporação da vacina contra o HPV pelo SUS e no ano de 2013 considerou pertinente incluir o imunizante no calendário nacional. Em dezembro de 2011 resultado do estudo de custo-efetividade da incorporação da vacina contra HPV no Programa Nacional de Imunização, concluiu que a vacinação é custo-efetiva no País. Em julho de 2012 ocorreu a primeira reunião do grupo de trabalho para elaboração das diretrizes para introdução da vacina no calendário nacional. Três pareceres anteriores contraindicaram, em 2007, 2010 e 2011, o uso da vacina contra o HPV como política de saúde, até que o considerando prudente esperar o resultado de estudo sobre custo-efetividade da vacinação no cenário brasileiro, a avaliação do impacto na sustentabilidade do Programa Nacional de Imunizações (PNI) e
- 9. 9 as negociações para transferência de tecnologia para produção da vacina no país para subsidiar a tomada de decisão do Ministério da Saúde sobre o tema. Onde é possível ser vacinado contra o HPV? Atualmente as vacinas profiláticas contra o HPV estão disponíveis em clínicas de vacinação particulares. Consultórios geralmente não são fiscalizados pela ANVISA e as vacinas podem ser mal conservadas, comprometendo sua eficácia. A forma como as informações sobre o uso e a eficácia da vacina têm chegado à população brasileira é adequada? Não. É preciso que fabricantes, imprensa, profissionais e autoridades de saúde estejam conscientes de sua responsabilidade. É imprescindível esclarecer sob quais condições a vacina pode se tornar um mecanismo eficaz de prevenção para não gerar uma expectativa irreal de solução do problema e desmobilizar a sociedade e seus agentes com relação às políticas de promoção e prevenção realizadas. Deve-se informar que, segundo as pesquisas, as principais beneficiadas são as meninas que ainda não fizeram sexo; que as mulheres deverão manter a rotina de realização do exame Papanicolaou e de diagnóstico de DST; e que, mesmo que a aplicação da vacina ocorra em larga escala, uma redução significativa dos indicadores da doença pode demorar algumas décadas. Característica do HPV: Coilocitose GRAUS DE INFECÇÃO POR HPV Herpes (herpes simples, herpes labial) O que é? O herpes é uma infecção causada pelo Herpes simplex virus. O contato com o vírus ocorre geralmente na infância, mas muitas vezes a doença não se manifesta nesta
- 10. 10 época. O vírus atravessa a pele e, percorrendo um nervo, se instala no organismo de forma latente, até que venha a ser reativado. A reativação do vírus pode ocorrer devido a diversos fatores desencadeantes, tais como: exposição à luz solar intensa, fadiga física e mental, estresse emocional, febre ou outras infecções que diminuam a resistência orgânica. Algumas pessoas tem maior possibilidade de apresentar os sintomas do herpes. Outras, mesmo em contato com o vírus, nunca apresentam a doença, pois sua imunidade não permite o seu desenvolvimento. O herpes simples é uma doença infecciosa muito contagiosa,causada por dois vírus da família do herpesviridae, o hsv-1 e o hsv-2.Infectam algumas células de forma lítica causando lesão, ou seja ocorre a destruição da célula, já em outros casos ela se encontra em estado latente podendo aparecer mais tarde. É caracterizada pela erupção de bolhas cheias de serosidade e podendoaparecer por toda parte, sendo sobretudo freqüente nos lábios e órgãos genitais. A erupção é acompanhada de febre, o que indica o caráter infeccioso. O herpes zoster é uma erupção idêntica que se produz no trajeto de um nervo periférico(nervo intercostal, umeral, ciático, etc.), a erupção é precedida de uma placa vermelha. É uma infecção extremamente dolorosa, que se prolonga muitas vezes nas pessoas idosas e podedeixar como resquício neurites permanentes. É igualmente uma doença infecciosa por vírus manifestando-se ainda pela febre, prostração, dores neurálgicas. Manifestações clínicas As localizações mais frequentes são os lábios e a região genital, mas o herpes pode aparecer em qualquer lugar da pele. Uma vez reativado, o herpes se apresenta da seguinte forma: ·inicialmente pode haver coceira e ardência no local onde surgirão as lesões. ·a seguir, formam-se pequenas bolhas agrupadas como num buquê sobre área avermelhada e inchada. ·as bolhas rompem-se liberando líquido rico em vírus e formando uma ferida. É a fase de maior perigo de transmissão da doença. ·a ferida começa a secar formando uma crosta que dará início à cicatrização. ·a duração da doença é de cerca de 5 a 10 dias.
- 11. 11 Tratamento Os seguintes cuidados devem ser tomados durante um surto de herpes: ·o tratamento deve ser iniciado tão logo comecem os primeiros sintomas, assim o surto deverá ser de menor intensidade e duração; ·evite furar as vesículas; ·evite beijar ou falar muito próximo de outras pessoas, principalmente de crianças se a localização for labial; ·evite relações sexuais se for de localização genital; ·lave sempre bem as mãos após manipular as feridas pois a virose pode ser transmitida para outros locais de seu próprio corpo, especialmente as mucosas oculares, bucal e genital. O tratamento deve ser orientado pelo seu médico dermatologista. É ele quem pode determinar os medicamentos mais indicados para o seu caso que, dependendo da intensidade, podem ser de uso local (na forma de cremes ou soluções) ou de uso via oral, na forma de comprimidos. Quando as recidivas do herpes forem muito frequentes, a imunidade deve ser estimulada para combater o vírus. Os fenômenos desencadeantes devem ser evitados, procurando-se levar uma vida o mais saudável possível. A eficácia das vacinas contra o herpes são muito discutidas, mostrando bons resultados em alguns pacientes mas nenhum resultado em outros.
- 12. 12 CITOPATOLOGIA CLÍNICA Esfregaço insatisfatório pobre em células, contendo sangue e raras células escamosas. (obj. 10x Esfregaço insatisfatório hemorrágico e pobre em células, contendo raras células escamosas agrupadas. Pode ser considerado como satisfatório se a celularidade estiver no mesmo nível em toda a extensão do esfregaço. (obj. 20x) Amostra insatisfatória, com atrofia e inflamação importante. Pequenos aglomerados de células escamosas parabasais e células isoladas com algumas atipias nucleares (leve aumento) e alterações citoplasmáticas (acidofilia, vacúolos). Artefatos de dessecamento. Sugere-se repetir após tratamento local. (obj 20x)
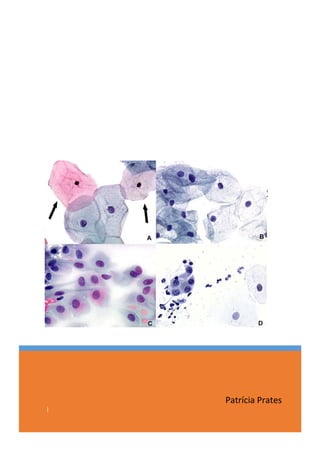
- 13. 13 Esfregaço com hemorragia (período menstrual) e baixa celularidade. Porém, a presença de raras células atípicas podem ser úteis para o diagnóstico de rastreamento. (obj. 20x) Diferentes tipos de células escamosas - A: células superficiais (setas); B: células intermediárias; C: células parabasais; D: células metaplásicas. (obj. 20x) Ectocérvice normal: células escamosas intermediárias basofílicas e células superficiais com citoplasma basofílico ou eosinofílico. (obj. 10x)
- 14. 14 A: células escamosas superficiais, com citoplasma plano basofílico ou eosinofílico. B: Aspecto atrófico. (obj 20x) Ectocérvice normal: células escamosas intermediárias e superficiais, basofílicas ou eosinofílicas. Presença de alguns polimorfonucleares. (obj. 10x) Esfregaço do meio do ciclo (fase ovulatória): muco cervical formando estruturas cristalizadas tipo folhas de samambaia e células escamosas superficiais eosinofílicas. (obj. 2,5x)
- 15. 15 Fase luteínica com importante citólise e abundantes bacilos de Döederlein. Núcleos nus provenientes de células intermediárias e restos citoplasmáticos. (obj. 40x) CÉLULAS GLANDULARES Diferentes tipos de células glandulares endocervicais – A e B: células secretoras; C: células ciliadas; D: núcleos nus de células glandulares endocervicais. (obj. 20x) Pequeno grupamento de células glandulares colunares com núcleos regulares, imersas em muco cervical. Duas células escamosas. (obj. 10x)
- 16. 16 Esfregaço coletado com escova citológica: aglomerado compacto constituído por células endometriais normais. (obj. 20x) A e B: metaplasia escamosa madura. C: Metaplasia escamosa imatura. D: metaplasia escamosa imatura com padrão de metaplasia transicional. (obj. 20x) METAPLASIA IMATURA Metaplasia transicional: células imaturas com núcleos claros e ovais, com nucléolos bem visualizados. Alguns sulcos nucleares longitudinais típicos (setas). Inclusões citoplasmáticas inespecíficas. (obj. 40x)
- 17. 17 METAPLASIA MADURA Células escamosas do tipo intermediárias, de origem metaplásica. Estas células são geralmente arredondadas. (obj. 10x) Células escamosas metaplásicas, isoladas ou agrupadas, com delicados prolongamentos citoplasmáticos (setas violetas). O acúmulo de glicogênio é responsável pela coloração amarelada do citoplasma (setas pretas). (obj. 20x) Esfregaço da zona de transição com um aglomerado de células metaplásicas e outro de células glandulares endocervicais, em meio a fundo inflamatório. (obj. 20x)
- 18. 18 Endocérvice normal: histiócitos com citoplasmas micro-vacuolados. (obj 20x) Histiócitos e pequenas células Histiócitos mostram tamanhos e formas diferentes e podem transformar-se em macrófagos. Classicamente um histiócito é uma célula com um núcleo em formato de rim e um citoplasma microvacuolado. Os histiócitos podem ser multinucleados com um citoplasma maior. Às vezes estas células multinucleadas são células gigantes do tipo corpo estranho. Histiócitos multinucleados são freqüentemente vistos em esfregaços atróficos da menopausa. Pode ser difícil diferenciar os histiócitos das células escamosas basais ou das células glandulares de origem endocervical ou endometrial. Histiócitos podem transformar-se em macrófagos. Esfregaço endocervical: Grande aumento dos histiócitos. (obj. 40x)
- 19. 19 Inflamação leve em endocérvice normal: células glandulares secretoras (elipse), com histiócitos (seta) e polimorfonucleares. (obj. 20x) A: Cândida. B: Trichomonas vaginalis. C: Herpes. D: Gardnerella vaginalis. (obj. 40x) Ectocérvice inflamatória: células escamosas com halo perinuclear claro e núcleo aumentado de tamanho: infecção porTrichomonas vaginalis (setas). (obj. 40x) Monilíase (Cândida albicans): hifas e esporos em fundo inflamatório. (obj. 20x)
- 20. 20 Gardnerella vaginalis: as bactérias são visualizadas no fundo, principalmente encobrindo as células escamosas resultando em células indicadoras (clue cells) (setas). Não há citólise. Os polimorfonucleares são ausentes ou raros. (obj. 20x) Actinomicose: aglomerados típicos de material pseudofilamentoso. Esfregaço de uma mulher em uso de DIU. (obj. 40x) Infecção herpética: célula multinucleada (seta) com inclusão viral intranuclear. Grande aumento. (obj. 40x)
- 21. 21 Infecção herpética: células mononucleares e multinucleadas com inclusões intranucleares com aspecto de vidro fosco e cromatina marginal. Amoldamento nuclear (seta) (obj. 40x) Infecção herpética: células multinucleadas com núcleos borrados e aspecto de vidro fosco. (obj. 20x) Infecção herpética: três células mononucleares (setas pretas) e uma multinucleada (seta violeta) com inclusões virais intranucleares. (obj. 40x)
- 22. 22 Infecção herpética: três células mononucleares com inclusão viral intranuclear circundada por um halo claro. O diagnóstico diferencial inclui nucléolos proeminentes e infecção por citomegalovírus. (obj. 40x) Infecção herpética: células mononucleares com inclusão viral intranuclear (setas). (obj. 20x) Esfregaço ectocervical: microfilarias do tipo Wuchereria bancrofti. (obj. 20x)
- 23. 23 Esfregaço da zona de transição: inflamatório. Alterações morfológicas freqüentemente visualizadas, afetando as células parabasais metaplásicas, em mulher em uso de DIU. (obj. 20x) Atrofia menopausal com grandes aglomerados de células basais ou parabasais e alguns núcleos nus. (obj. 20x) Ectocérvice inflamatória com células intermediárias profundas com aumento dos núcleos e células superficiais eosinofílicas com aspecto paraqueratótico (setas): alterações inflamatórias inespecíficas. (obj. 20x)
- 24. 24 Esfregaço ectocervical: hiperqueratose. Agregados de escamas anucleadas. (obj. 10x) Cervicite folicular em uma mulher de 53 anos. Um grande macrófago com corpos tingíveis no ângulo superior esquerdo. (obj. 40x) Grande aumento de células colunares atípicas, com núcleos aumentados, mas com padrão de cromatina semelhante em todas as células. Nucléolos não visíveis. AGC. (A e B: obj. 40x)
- 25. 25 Carcinoma escamoso invasor: células malignas pouco diferenciadas (A), células malignas moderadamente diferenciadas alongadas (B). Fundo hemorrágico com alguns leucócitos. (A e B: obj. 40x) Carcinoma escamoso invasor: células malignas pleomórficas, isoladas ou em aglomerados pouco coesos. (obj. 40x) Adenocarcinoma endocervical in situ (AIS): agrupamento de células endocervicais atípicas, com núcleos volumosos e alongados. Este agrupamento tem contornos irregulares, com aspecto ligeiramente em paliçada. (obj. 20x)
- 26. 26 Adenocarcinoma invasor, histologicamente comprovado: agrupamento de células colunares malignas, em paliçada, sugerindo um adenocarcinoma in situ. (obj. 40x) Esfregaço ectocervical inflamatório e hemorrágico com uma significativa população de células colunares atípicas, sob a forma de agregados irregulares e células atípicas bem preservadas soladas. Adenocarcinoma endocervical histologicamente comprovado. (obj. 40x) Esfregaço ectocervical de uma paciente com diagnóstico de adenocarcinoma de endométrio. Entre as células escamosas normais, observa-se um grupo de células glandulares atípicas, dificultando uma análise precisa (AGC células de origem endometrial ?). (obj. 20x)
- 27. 27 Adenocarcinoma endometrial em um esfregaço cervical. (obj. 40x) Referências http://www.iarc.fr/ http://www1.inca.gov.br/conteudo_view.asp?id=2687 http://bvsms.saude.gov.br/bvs/dicas/230_herpes.html
