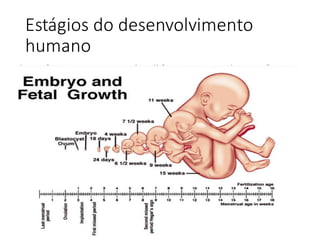
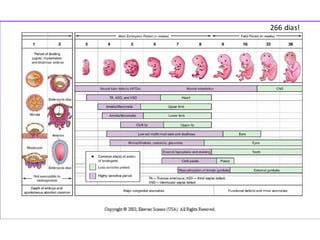
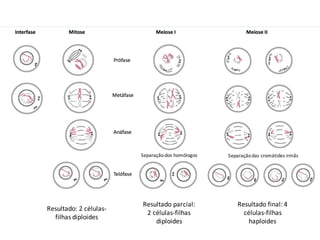
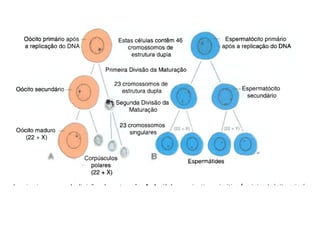
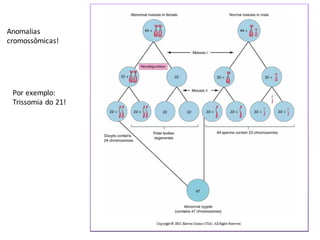
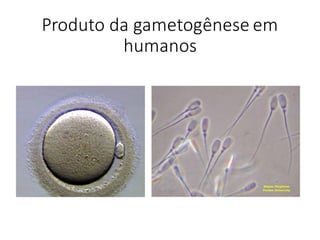
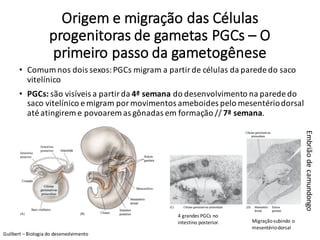
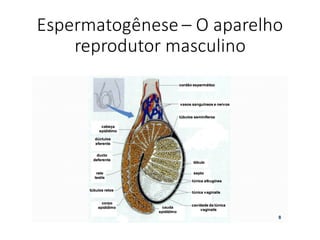
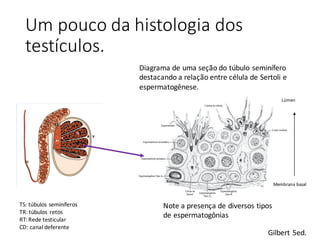
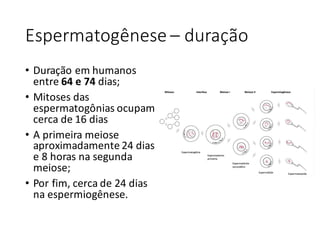
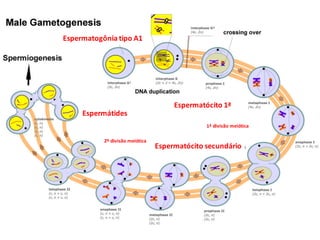
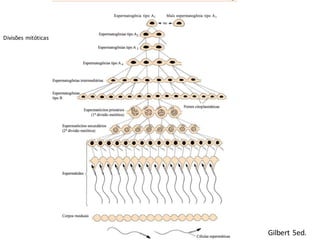
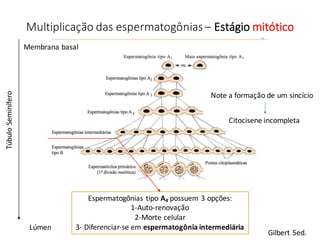
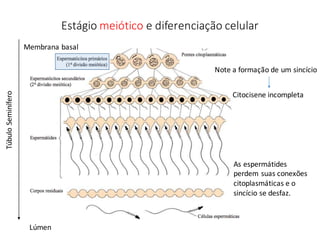
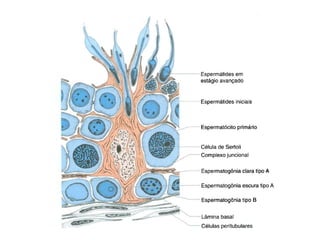
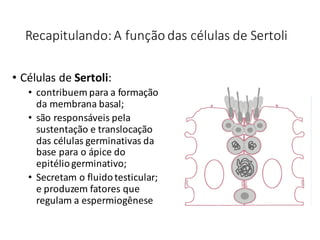
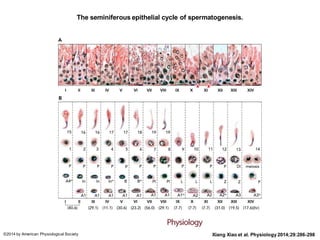
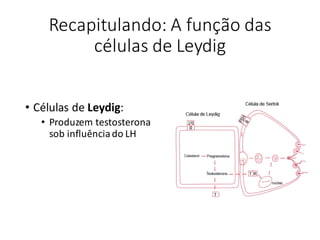
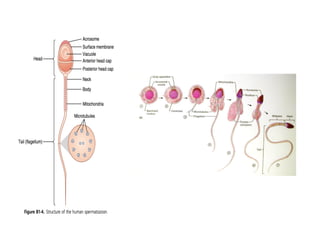
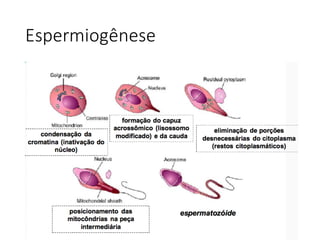
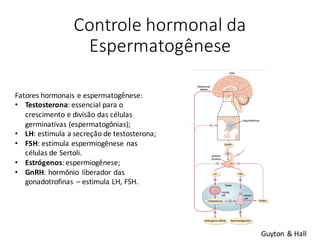
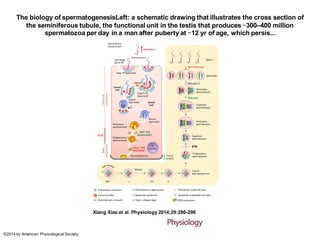
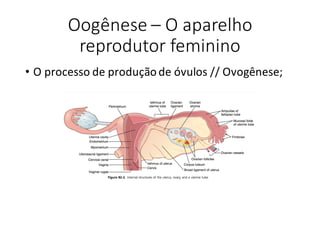
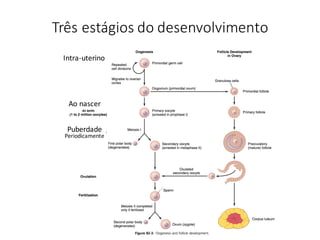
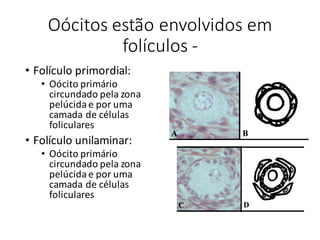
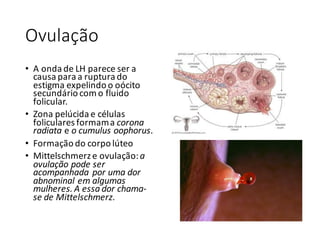
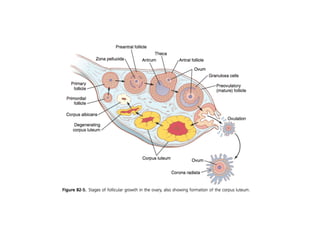
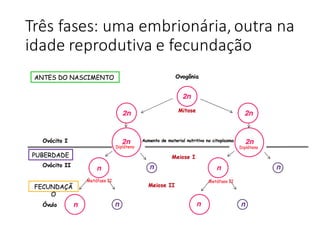
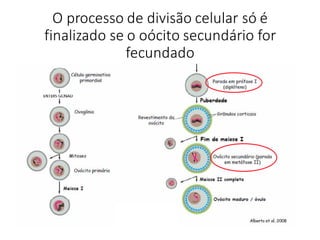
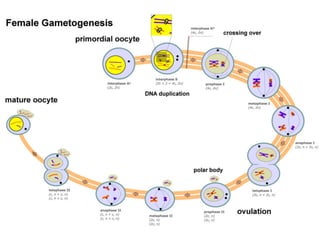
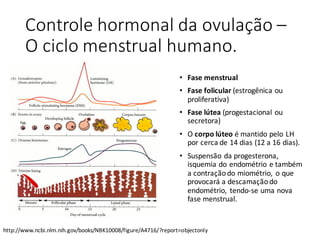
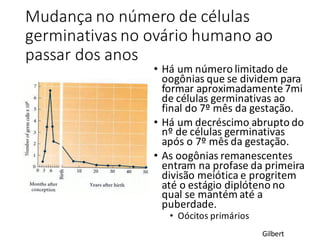
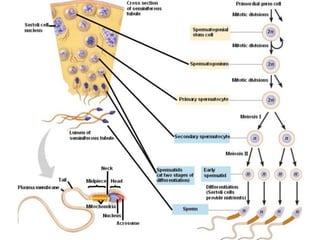
O documento apresenta um plano de ensino para um curso de Introdução à Embriologia. Ele descreve a carga horária, ementa, objetivos gerais e específicos, avaliação e recuperação dos estudantes, referências bibliográficas e créditos do autor do material.