Medresumos 2016 neuroanatomia 02 - macroscopia da medula espinhal
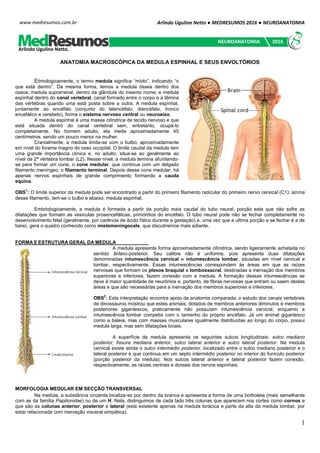
- 1. Arlindo Ugulino Netto ● MEDRESUMOS 2016 ● NEUROANATOMIA 1 www.medresumos.com.br ANATOMIA MACROSCÓPICA DA MEDULA ESPINHAL E SEUS ENVOLTÓRIOS Etimologicamente, o termo medula significa “miolo”, indicando “o que está dentro”. Da mesma forma, temos a medula óssea dentro dos ossos; medula suprarrenal, dentro da glândula do mesmo nome; e medula espinhal dentro do canal vertebral, canal formado entre o corpo e a lâmina das vértebras quando uma está posta sobre a outra. A medula espinhal, juntamente ao encéfalo (conjunto do telencéfalo, diencéfalo, tronco encefálico e cerebelo), forma o sistema nervoso central ou neuroeixo. A medula espinhal é uma massa cilíndrica de tecido nervoso e que está situada dentro do canal vertebral sem, entretanto, ocupá-lo completamente. No homem adulto, ela mede aproximadamente 45 centímetros, sendo um pouco menor na mulher. Cranialmente, a medula limita-se com o bulbo, aproximadamente em nível do forame magno do osso occipital. O limite caudal da medula tem uma grande importância clínica e, no adulto, situa-se ao geralmente ao nível da 2ª vértebra lombar (L2). Nesse nível, a medula termina afunilando- se para formar um cone, o cone medular, que continua com um delgado filamento meníngeo, o filamento terminal. Depois desse cone medular, há apenas nervos espinhais de grande comprimento formando a cauda equina. OBS 1 : O limite superior da medula pode ser encontrado a partir do primeiro filamento radicular do primeiro nervo cervical (C1): acima desse filamento, tem-se o bulbo e abaixo, medula espinhal. Embriologicamente, a medula é formada a partir da porção mais caudal do tubo neural, porção esta que não sofre as dilatações que formam as vesículas prosencefálicas, primórdios do encéfalo. O tubo neural pode não se fechar completamente no desenvolvimento fetal (geralmente, por carência de ácido fólico durante a gestação) e, uma vez que a ultima porção a se fechar é a de baixo, gera o quadro conhecido como mielomeningocele, que discutiremos mais adiante. FORMA E ESTRUTURA GERAL DA MEDULA A medula apresenta forma aproximadamente cilíndrica, sendo ligeiramente achatada no sentido ântero-posterior. Seu calibre não é uniforme, pois apresenta duas dilatações denominadas intumescência cervical e intumescência lombar, situadas em nível cervical e lombar, respectivamente. Essas intumescências correspondem às áreas em que as raízes nervosas que formam os plexos braquial e lombossacral, destinadas a inervação dos membros superiores e inferiores, fazem conexão com a medula. A formação dessas intumescências se deve à maior quantidade de neurônios e, portanto, de fibras nervosas que entram ou saem destas áreas e que são necessárias para a inervação dos membros superiores e inferiores. OBS 2 : Esta interpretação encontra apoio da anatomia comparada: o estudo dos canais vertebrais de dinossauros mostrou que estes animais, dotados de membros anteriores diminutos e membros posteriores gigantescos, praticamente não possuíam intumescência cervical, enquanto a intumescência lombar competia com o tamanho do próprio encéfalo. Já um animal gigantesco como a baleia, mas com massas musculares igualmente distribuídas ao longo do corpo, possui medula larga, mas sem dilatações locais. A superfície da medula apresenta os seguintes sulcos longitudinais: sulco mediano posterior, fissura mediana anterior, sulco lateral anterior e sulco lateral posterior. Na medula cervical existe ainda o sulco intermédio posterior, localizado entre o sulco mediano posterior e o lateral posterior e que continua em um septo intermédio posterior no interior do funículo posterior (porção posterior da medula). Nos sulcos lateral anterior e lateral posterior fazem conexão, respectivamente, as raízes ventrais e dorsais dos nervos espinhais. MORFOLOGIA MEDULAR EM SECÇÃO TRANSVERSAL Na medula, a substância cinzenta localiza-se por dentro da branca e apresenta a forma de uma borboleta (mais semelhante com as da família Papilionidae) ou de um H. Nela, distinguimos de cada lado três colunas que aparecem nos cortes como cornos e que são as colunas anterior, posterior e lateral (esta existente apenas na medula torácica e parte da alta da medula lombar, por estar relacionada com inervação visceral simpática). Arlindo Ugulino Netto. NEUROANATOMIA 2016
- 2. Arlindo Ugulino Netto ● MEDRESUMOS 2016 ● NEUROANATOMIA 2 www.medresumos.com.br A substância branca é formada por fibras, a maioria mielinizada, que sobem e descem na medula e que podem ser agrupadas de cada lado em três funículos ou cordões medulares: Funículo anterior: situado entre a fissura mediana anterior e o sulco lateral anterior. Funículo lateral: situado entre os sulcos lateral anterior e lateral posterior. Funículo posterior: situado entre o sulco lateral posterior e o sulco mediano posterior, este ultimo ligado à substância cinzenta pelo septo mediano posterior. Apenas na parte cervical da medula, o funículo posterior é dividido pelo sulco intermédio posterior em dois fascículos: o fascículo grácil e fascículo cuneiforme, regiões por onde passarão tratos de mesmo nome que carregam estímulos nervosos (relacionados à propriocepção consciente, tato discriminativo ou epicrítico, sensibilidade vibratória e estereognosia) a núcleos no bulbo (núcleos grácil e cuneiforme) e destes, ao tálamo, onde serão interpretados. CONEXÕES COM OS NERVOS ESPINHAIS (SEGMENTOS MEDULARES) Nos sulcos lateral anterior e lateral posterior, existem as conexões de pequenos filamentos radiculares, que se unem para formar, respectivamente, as raízes ventral e dorsal dos nervos espinhais. As duas, por sua vez, se unem para formar os nervos espinhais propriamente ditos. É a partir dessa conexão com os nervos espinhais que a medula é dividida em segmentos. Portanto, esses nervos são importantes por conectar o SNC à periferia do corpo. Os nervos espinhais são assim chamados por se relacionarem com a medula espinhal, estabelecendo uma ponte de conexão SNC-SNP. Existem 31 pares de nervos espinhais aos quais correspondem 31 segmentos medulares assim distribuídos: 8 cervicais (existem oito nervos cervicais, mas apenas sete vértebras, pois o primeiro par cervical se origina entre a 1ª vértebra cervical e o osso occipital), 12 torácicos, 5 lombares, 5 sacrais e 1 coccígeo. OBS 3 : Na realidade, são 33 pares de Nn. Espinhais se forem considerados os dois pares de nervos coccígeos vestigiais, justapostos ao filamento terminal da medula. A medula de um adulto tem aproximadamente 45 cm de comprimento. Sabe-se que, pela topografia vertebromedular, a medula não ocupa toda a extensão do canal vertebral, sendo explicada pelo desenvolvimento embrionário das vértebras em relação à medula. Até o 4º mês de vida embrionária, o crescimento medular se faz concomitantemente com o crescimento vertebral. Porém, ao avançar dos meses, pode-se perceber que o crescimento das vértebras é mais avançado do que a medula, explicando o porquê dela não ocupar toda a extensão do canal vertebral. Anatomicamente, sabe-se que os nervos espinhais são formados entre os forames intervertebrais das vértebras. Como consequência deste crescimento desproporcional entre medula e vértebra, ocorre a formação da cauda equina, em que filamentos nervosos formados em segmentos mais caudais da medula descem para alcançar os seus respectivos forames intervertebrais e, assim, formar os nervos espinhais baixos. A formação da cauda equina se dá no momento em que as últimas grossas raízes dos nervos espinhais lombossacrais são arrastadas pelo rápido desenvolvimento longitudinal das vértebras e da coluna como um todo. Devido aos diferentes comprimentos do canal vertebral e da medula, os únicos segmentos medulares que são adjacentes aos respectivos corpos vertebrais são os da região cervical. Abaixo desse nível, as vértebras deixam da manter uma relação exata com seus respectivos segmentos medulares e suas raízes nervosas espinhais, que seguem cursos descendentes, progressivamente oblíquo, até atingir seus respectivos forames intervertebrais. Este fato é mais acentuado na porção caudal da medula (na qual há a formação da cauda equina). Exemplificando tal desproporção: uma fratura na vértebra T12 poderia levar a um comprometimento da medula lombar, e não de segmentos torácicos, como era de se imaginar.
- 3. Arlindo Ugulino Netto ● MEDRESUMOS 2016 ● NEUROANATOMIA 3 www.medresumos.com.br Devido a esta discrepância entre vértebra e segmento medular, devemos tomar nota da seguinte regra: entre os níveis das vértebras C2 e T10, adiciona-se 2 ao número do processo espinhoso da vértebra e tem-se o segmento medular subjacente (assim, o processo espinhoso da vértebra C2 está sobre o segmento medular C4 e o da vértebra T10 está sobre T12). Os processos espinhosos de T11 e T12 correspondem aos cinco segmentos lombares, e o processo espinhoso de L1 corresponde aos cinco segmentos sacrais. Desta forma, em resumo, temos: Processo espinhoso de C2 a T10 – Segmentos C4 a T12 Processos espinhosos de T11 e T12 – Segmentos L1 a L5 Processo espinhoso de L1 – Segmentos S1 a S5 Vértebras L2 a L5 – Cauda equina. Cortes transversais de determinadas regiões da medula apresentarão características diferentes. Ao nível cervical, a substância branca circundante da cinzenta é mais escura, além do fato de que o corno anterior e posterior da substância cinzenta é bem mais proeminente que em outras regiões (exceto a lombar), devido ao fato da presença do plexo braquial. O mesmo vale para a região lombar, em que os cornos anterior e posterior são mais robustos, mas a substância branca aparece em menor quantidade do que em níveis mais altos. Na coluna torácica, além do afinamento do corno posterior e corno anterior, há o aparecimento marcante do corno lateral (relacionado com o sistema nervoso autônomo simpático: inervação de vísceras torácicas e abdominais). Além disso, nota-se um aumento gradativo da substância branca medular com relação à cinzenta na medida em que observamos cortes cada vez mais altos da medula. Isso acontece devido à maior presença de fibras brancas na porção mais alta da medula. Considerando que, no primeiro segmento cervical, por exemplo, todas as fibras nervosas que vão para o encéfalo ou que descem para seus órgãos-alvo, justifica o fato de haver mais substância branca do que cinzenta em tal corte. De modo contrário, em cortes lombares mais baixos, observamos mais substância cinzenta do que branca, uma vez que quase todas as fibras descendentes já tomaram seu rumo e as fibras ascendentes ainda nem entraram na medula. ENVOLTÓRIOS DA MEDULA Assim como todo o SNC, a medula é envolvida por membranas fibrosas conhecidas como meninges. Sendo três, os envoltórios da medula, de fora para dentro, são: dura-máter (que corresponde à paquimeninge, sendo ela a mais espessa e a mais externa), aracnoide e pia-máter (essas duas últimas denominadas, em conjunto, de leptomeninge). A dura-máter tem uma rigidez característica devido à espessura que lhe é conferida pela abundância de fibras colágenas encontradas quando realizada cortes histológicos. Uma particularidade da paquimeninge é que esta termina em nível de S2, de modo que envolve a medula espinhal como se fosse um dedo na luva, o que leva à formação do chamado saco dural. OBS 4 : Os prolongamentos laterais da própria dura-máter formam o epineuro dos nervos espinhais. A aracnoide-máter se dispõe entre a dura-máter e a pia-máter. Compreende um folheto justaposto à dura-máter e um emaranhado de trabéculas, as trabéculas aracnóideas, que une este folheto à pia-máter. Já a pia-máter é a meninge mais delicada e mais interna. Ela adere intimamente ao tecido nervoso da superfície da membrana e penetra na fissura mediana anterior. Quando a medula termina no cone medular, a pia-máter continua caudalmente, formando um filamento esbranquiçado denominado filamento terminal, que perfura o fundo do saco dural e continua até o hiato sacral. Ao atravessar o saco dural, o filamento terminal recebe vários prolongamentos da dura-máter e o conjunto passa a ser denominado filamento terminal da dura-máter espinhal. Este, ao inserir-se no periósteo da superfície dorsal do cóccix, constitui o ligamento coccígeo. Da pia-máter surgem processos triangulares que, em conjunto, formam duas pregas longitudinais denominadas ligamentos denticulados, que se dispõem bilateralmente em um plano frontal ao longo de toda a medula. Desta forma, o ligamento coccígeo e os ligamentos denticulados constituem os meios de fixação da medula, que têm a finalidade de limitar o deslocamento dessa estrutura no seu repouso subaracnóideo. Com relação às meninges que envolvem a medula, existem três cavidades ou espaços: epidural (ou extradural, entre a dura- máter e o periósteo do canal vertebral), subdural (espaço praticamente virtual entre a dura-máter e a aracnoide, onde corre uma pequena quantidade de líquor) e subaracnóideo (espaço maior entre a aracnoide e a pia-máter, onde escorre uma quantidade razoavelmente grande de líquido cérebro-espinhal ou líquor). Este último espaço está comunicado com o 4º ventrículo (no tronco encefálico) por meio da abertura mediana e de duas aberturas laterais do 4º ventrículo. OBS 5 : A exploração clínica do espaço subaracnóideo em nível da medula é facilitada por certas particularidades anatômicas da dura- máter e da aracnóide na região lombar da coluna vertebral. Sabe-se que o saco dural e a aracnóide que o acompanha termina em S2,
- 4. Arlindo Ugulino Netto ● MEDRESUMOS 2016 ● NEUROANATOMIA 4 www.medresumos.com.br enquanto a medula termina mais acima, em L2. Entre estes dois níveis, o espaço subaracnóideo é maior, contém maior quantidade de líquor e nele se encontram apenas o filamento terminal e as raízes que formam a cauda equina. Não havendo perigo de lesão da medula, esta área é ideal para a introdução de uma agulha no espaço subaracnóideo, o que é feito nas seguintes finalidades: Retirada de líquor para fins terapêuticos ou diagnósticos de punções lombares (ou raquidianas) Medida da pressão do líquor Introdução de substâncias que aumentam o contraste das radiografias, como ar, hélio e sais de iodo Introdução de anestésicos nas chamadas anestesias raquidianas OBS 6 : A introdução de anestésicos no espaço meníngeo da medula de modo a bloquear as raízes nervosas que os atravessam constitui um procedimento de rotina na pratica medica, especialmente em cirurgias das extremidades inferiores, da cavidade pélvica e em algumas cirurgias abdominais. Anestesias raquidianas: o anestésico é introduzido no espaço subaracnóideo por meio de uma agulha que penetra no espaço entre as vértebras L2-L3, L3-L4 ou L4-L5. No seu trajeto, a agulha perfura sucessivamente a pele e a tela celular subcutânea, o ligamento interespinhal, o ligamento amarelo (primeira resistência), a dura-máter e a aracnóide (segunda resistência). Certifica-se de que a agulha realmente atingiu o espaço subaracnóideo pela presença de líquor que goteja de sua extremidade. É comum o paciente relatar dores de cabeça (cefaléia) no pós-operatório com raquianestesia. Esta é explicada pelo fato de que, ao perfurar a dura-máter, cria-se um canal de saída que leva a formação de um gradiente de pressão, que por sua vez leva à saída do líquor (mesmo que seja em mínima quantidade). Isto desencadeia a dor de cabeça no momento em que o líquor puxa junto de si estruturas superiores a favor da gravidade, no momento em que tende a sair pelo canal de acesso da anestesia. O paciente relata o desaparecimento da dor quando se deita, diminuindo o efeito da gravidade sobre as estruturas cranianas. Anestesias epidurais (ou peridurais): são feitas geralmente na região lombar, introduzindo-se o anestésico no espaço epidural, onde ele se difunde e atinge os forames intervertebrais, pelos quais passam as raízes dos nervos espinhais. Certifica-se de que a ponta da agulha atingiu o espaço epidural quando se observa uma súbita baixa de resistência, indicando que ela acabou de perfurar o ligamento amarelo. CORRELAÇÕES CLÍNICAS Mielomeningocele: é uma das lesões congênitas mais comuns da medula espinhal. É causada pelo fechamento incompleto do canal vertebral. Quando isso acontece, o tecido nervoso é induzido a sair por este orifício, formando uma protuberância mole, na qual a medula espinhal fica sem proteção (espinha bífida). Embora possa ocorrer em qualquer nível da coluna vertebral, é mais comum na região lombossacral. A exposição da medula espinhal causada pela espinha bífida resulta em deficiências neurológicas, com distúrbios sensitivos e ortopédicos (malformações ósseas), geralmente nos membros inferiores. A falta de controle das funções intestinal e urinária e a hidrocefalia estão presentes em 80% dos casos de mielomeningocele. A criança com mielomeningocele pode apresentar graus variáveis de paralisia e ausência de sensibilidade abaixo do nível da lesão medular, com preservação da parte superior do abdome, tórax e membros superiores. Torna-se importante a assistência precoce em reabilitação para prevenção das deformidades ortopédicas: pé torto, deslocamento do quadril, diminuição das amplitudes articulares, deformidades no tronco (cifoscoliose), etc. O tratamento da hidrocefalia é uma emergência neurocirúrgica e inclui a monitorização das cavidades cerebrais (ventrículos) através de ultrassom, tomografia ou ressonância magnética e a derivação ventricular. Uma das condutas iniciais para um recém-nascido com mielomeningocele é o fechamento cirúrgico da lesão com pele. A avaliação da hidrocefalia é uma emergência na assistência ao recém-nascido.
