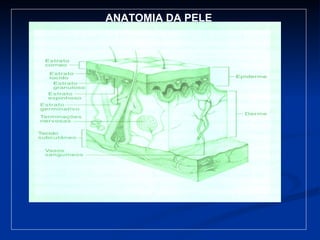
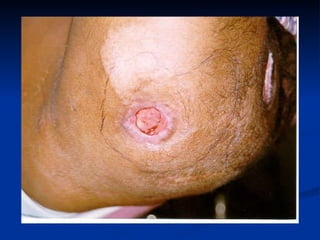
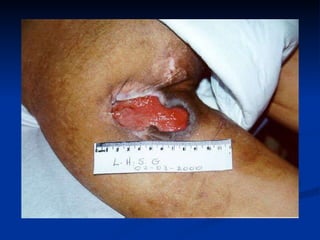
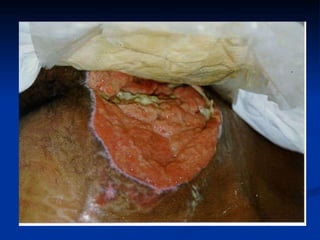
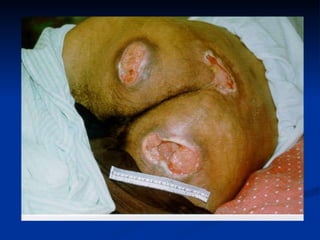
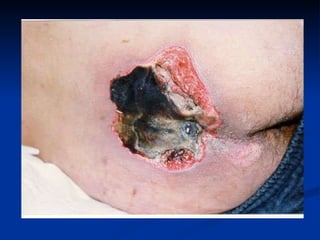
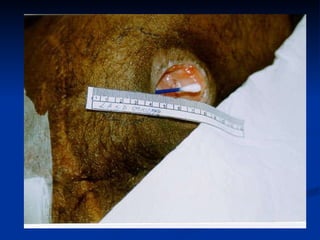
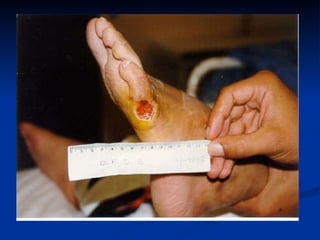
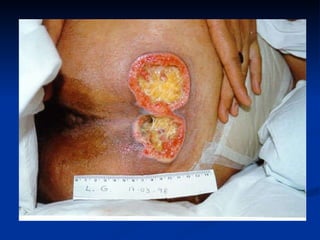
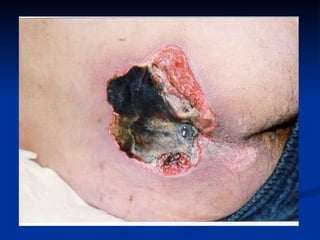
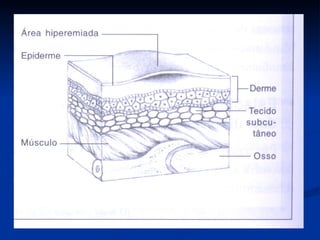
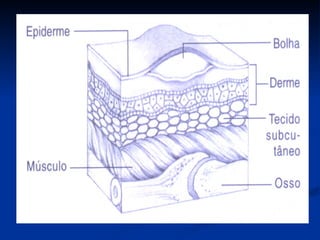
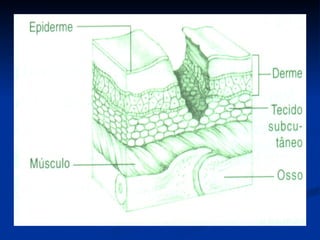
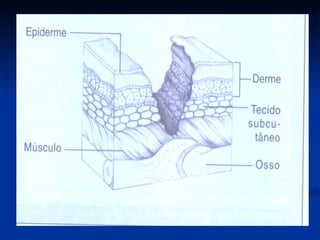
O documento discute a anatomia, fisiologia e classificação de feridas, incluindo as etapas do processo de cicatrização. Fatores que influenciam a cicatrização são descritos, como condições locais e sistêmicas. Aspectos éticos no tratamento de feridas também são abordados.