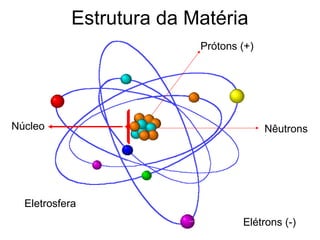
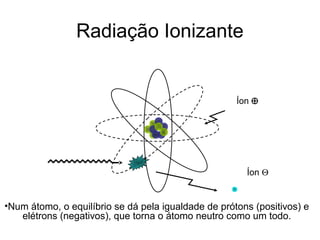
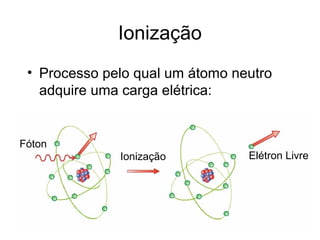
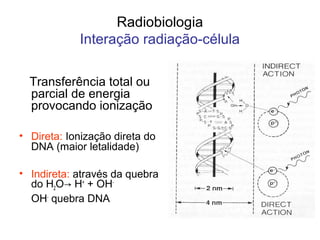
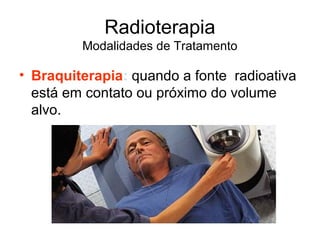
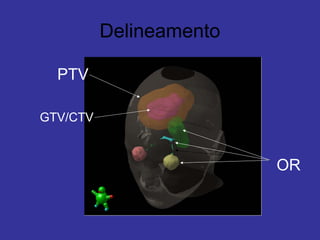
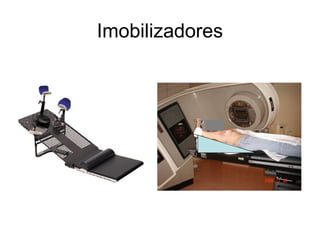
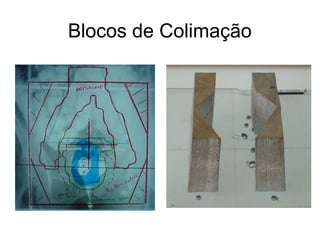
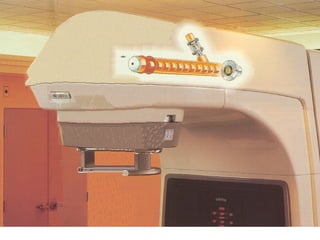
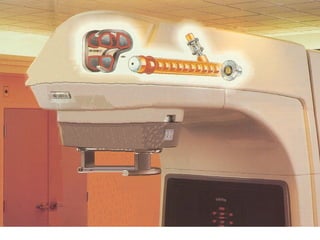
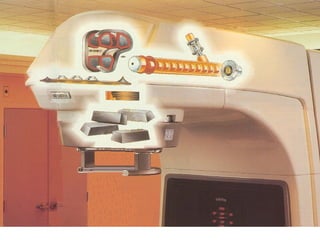
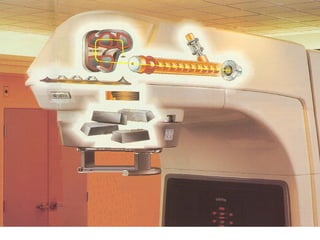
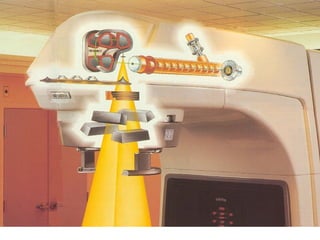
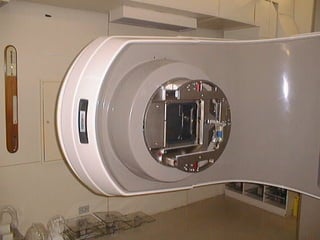
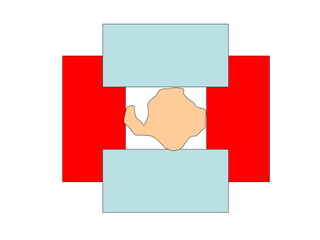
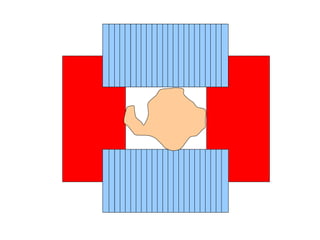
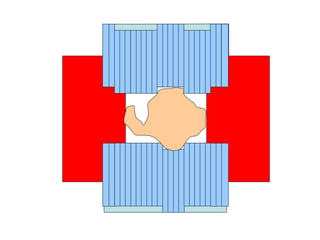
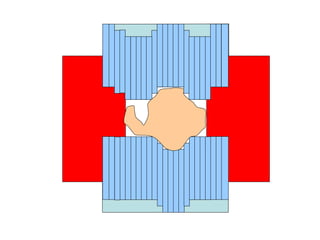
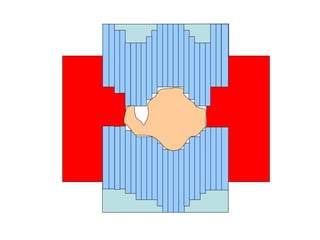
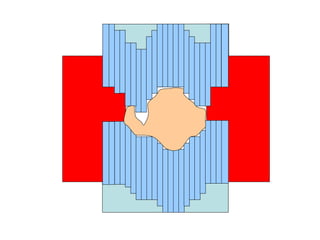
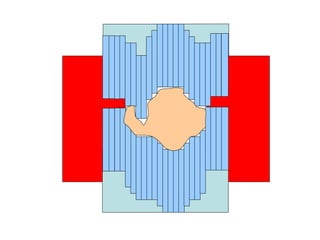
O documento descreve os principais conceitos da radioterapia antineoplásica, incluindo: 1) o que é radioterapia e como funciona utilizando radiação ionizante para tratar o câncer; 2) os diferentes tipos de tratamento de radioterapia como teleterapia e braquiterapia; 3) o planejamento do tratamento envolvendo a simulação, delineamento dos alvos e cálculo de dose.