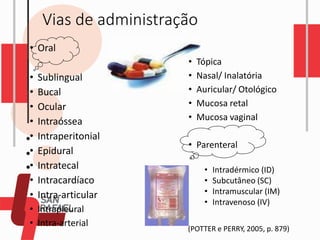
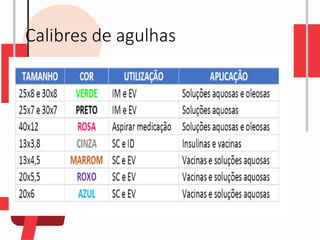
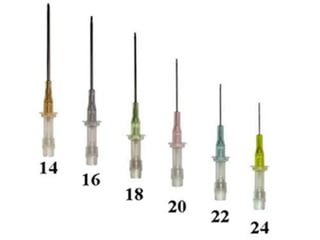
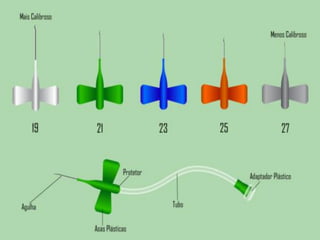
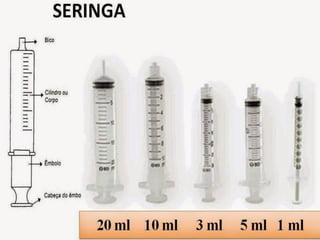
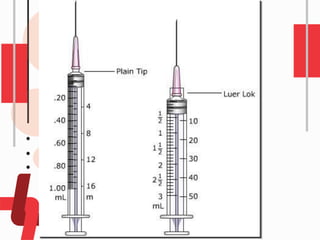
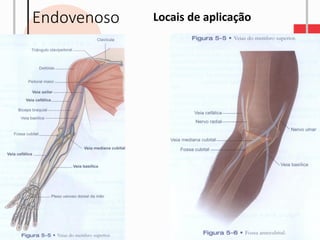
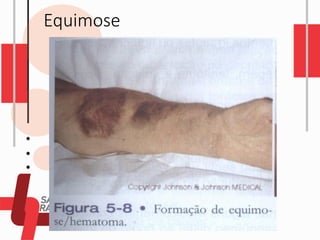
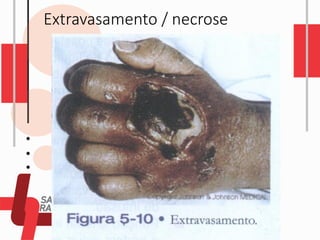
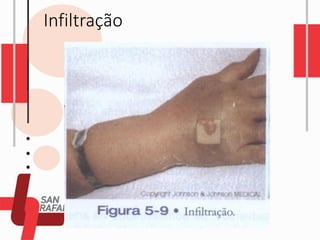
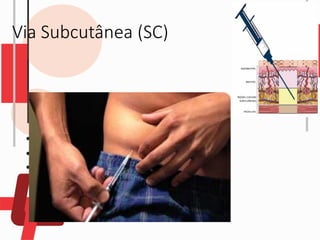
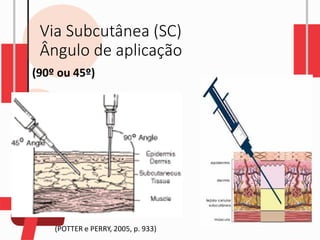
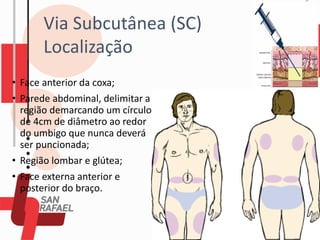
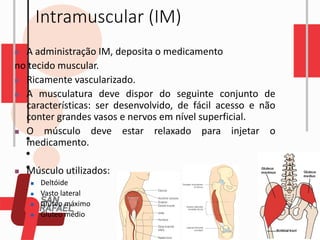
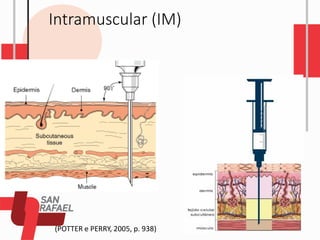
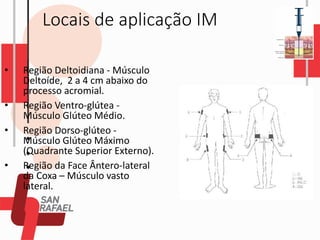
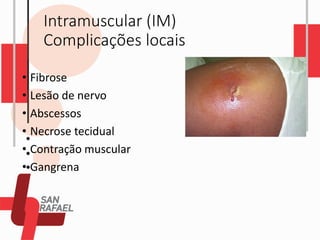
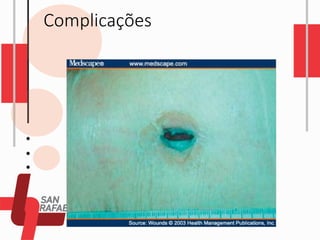
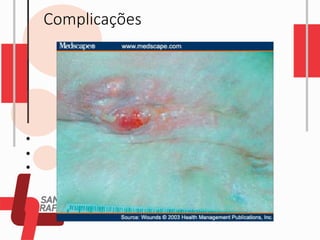
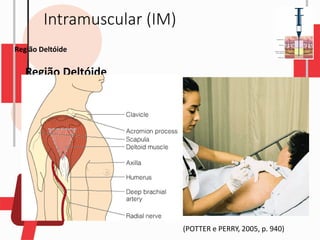
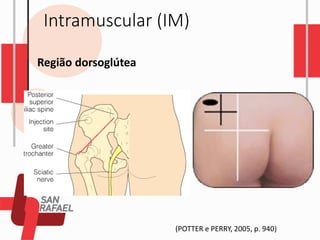
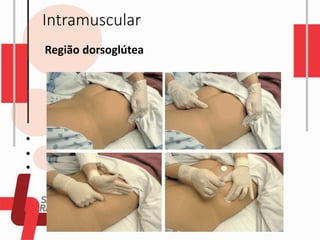
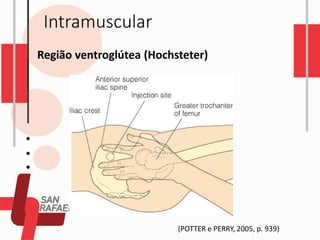
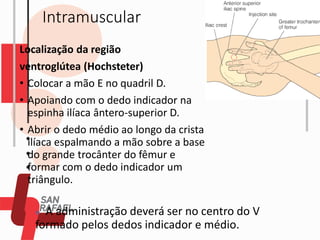
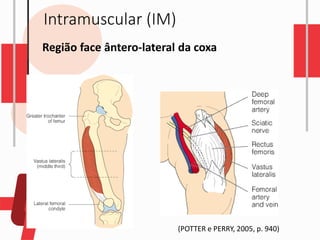
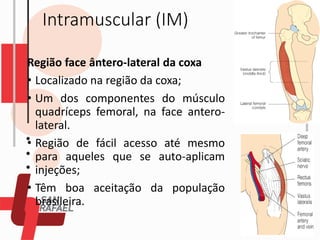
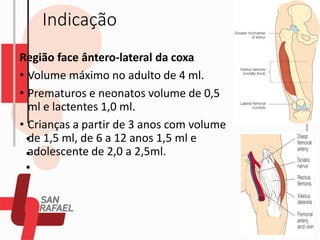
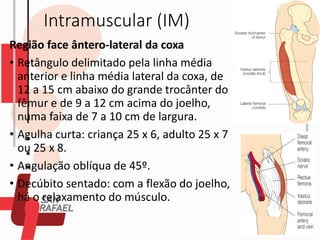
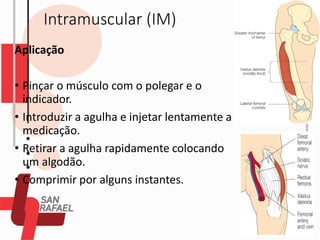
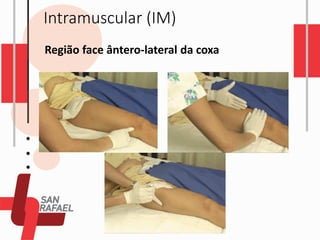
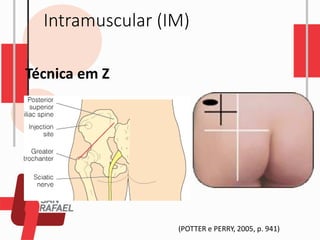
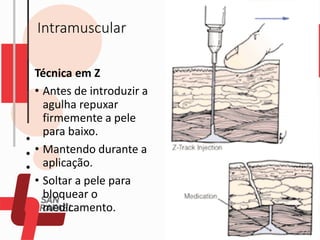
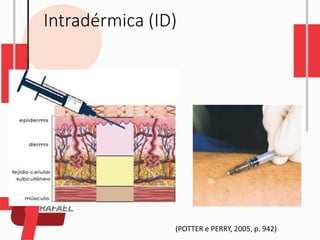
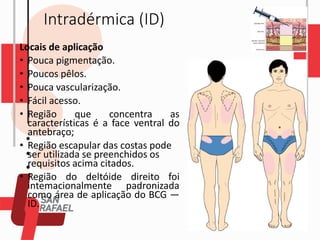
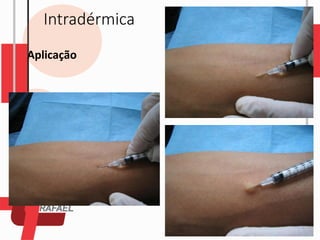
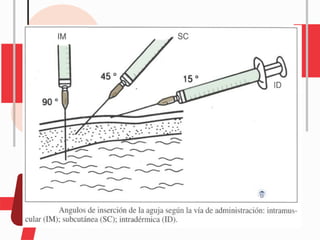
O documento descreve as diferentes vias de administração de medicamentos, incluindo oral, sublingual, bucal, parenteral, intravenosa, subcutânea e intramuscular. Detalha os tipos de seringas, agulhas e dispositivos utilizados em cada via, assim como os cuidados necessários para uma administração segura.