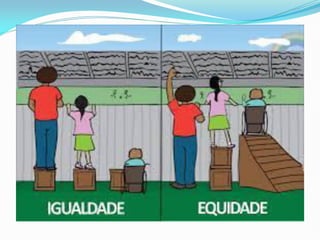
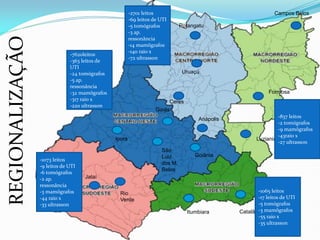
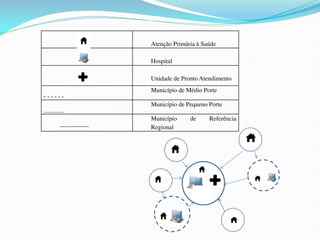
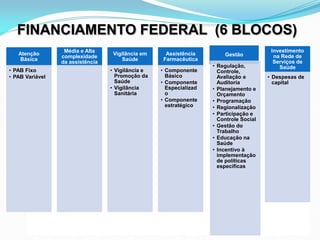
O documento descreve a história e os princípios do Sistema Único de Saúde brasileiro (SUS), incluindo sua criação na Constituição de 1988 e a Lei Orgânica da Saúde de 1990. O SUS visa fornecer saúde universal, equitativa e integral para todos os cidadãos brasileiros de forma descentralizada e participativa.