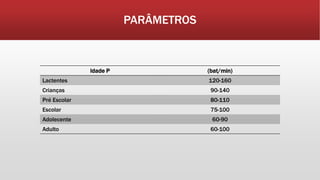
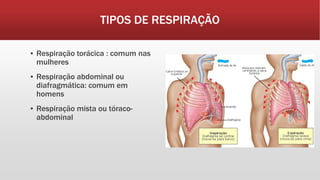
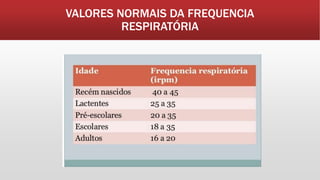
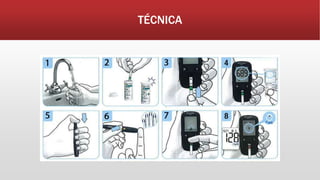
O documento fornece informações sobre os principais sinais vitais que devem ser avaliados por profissionais de saúde: temperatura, pulso, pressão arterial, frequência respiratória e glicemia capilar. Detalha como medir e interpretar cada sinal vital, incluindo parâmetros normais e desvios.