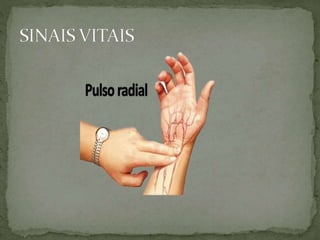
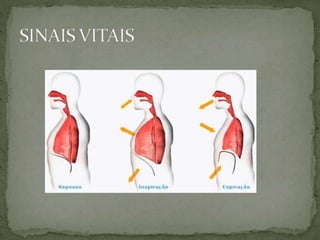
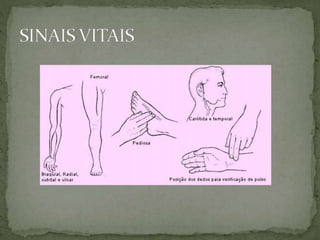
O documento discute os sinais vitais, que são procedimentos importantes realizados por enfermeiros para monitorar a saúde dos pacientes. Os sinais vitais incluem temperatura, pulso, respiração e pressão arterial, que fornecem informações sobre alterações no corpo que podem indicar problemas de saúde. O documento explica como medir e avaliar cada um desses sinais vitais.