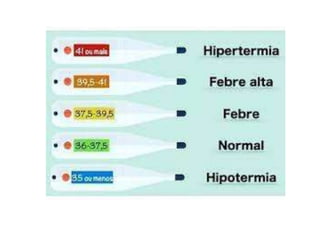
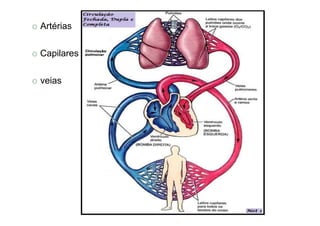
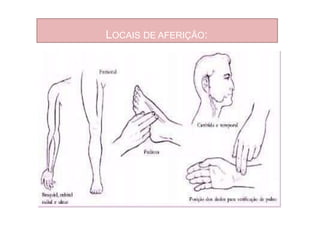
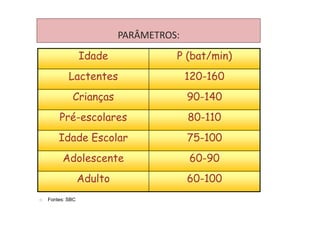
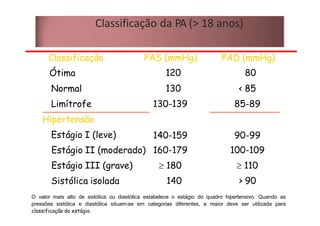
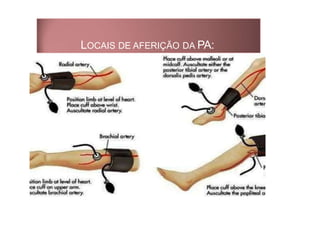
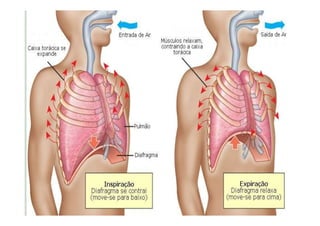
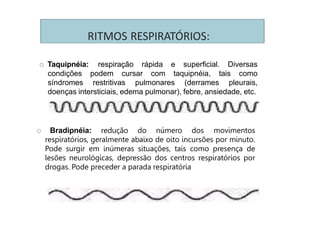
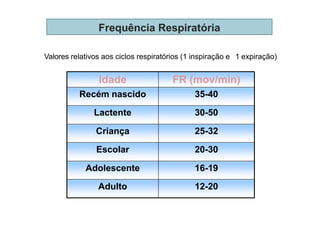
Os sinais vitais são medições fisiológicas essenciais como temperatura, pulso, pressão arterial e frequência respiratória. Essas medidas indicam o estado de saúde e permitem avaliar as necessidades básicas dos pacientes de maneira rápida e eficiente, servindo de base para diagnósticos clínicos. Cada sinal vital é explicado em detalhe no documento, incluindo como medir e quais são os parâmetros normais.