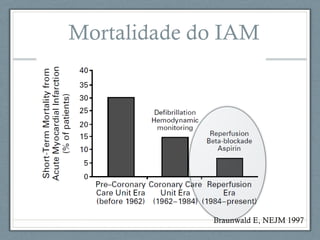
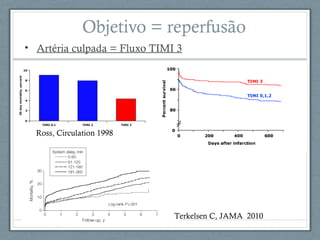
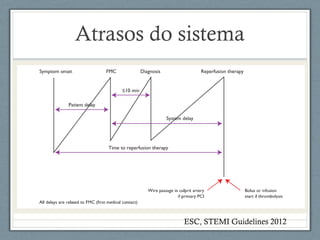
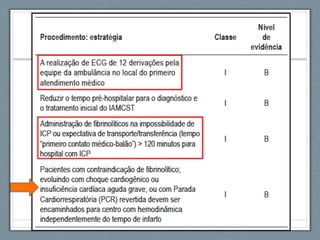
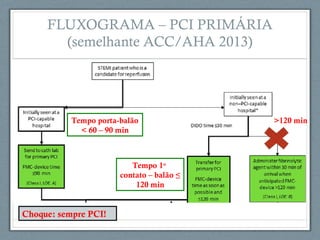
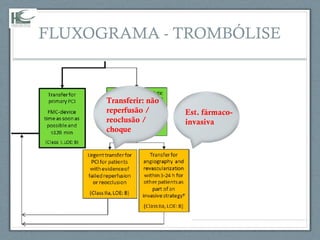
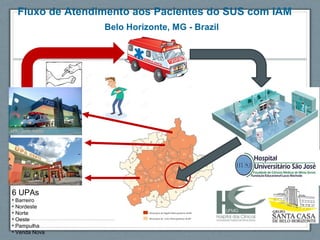
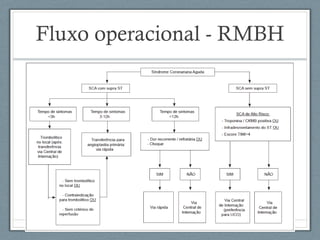
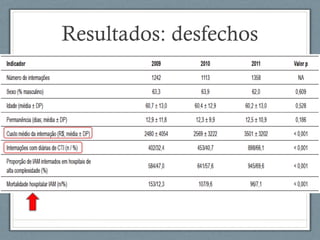
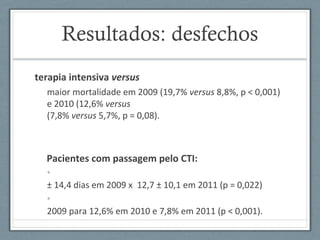
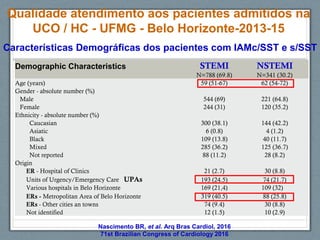
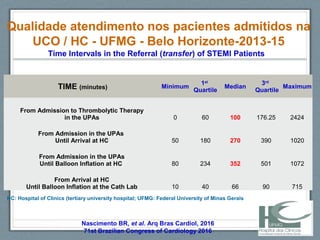
O documento aborda a linha de cuidados nas patologias críticas tempo-dependentes, com foco em infarto agudo do miocárdio (IAM) e recomendações para a reperfusão. Destaca a importância da organização do atendimento pré-hospitalar e estratégias de terapia com trombólise, além da implementação de um sistema de tele-eletrocardiologia em Belo Horizonte para otimizar o atendimento. Os resultados mostram melhorias na morbi-mortalidade e logística de atendimento aos pacientes com IAM na região.